南京市DRG 改革前后脑血管病介入治疗住院费用分析
2024-03-13李佳艺樊宏伟
李佳艺 顾 民 樊宏伟
1.南京医科大学公共卫生学院,江苏南京 211100;2.南京医科大学第二附属医院泌尿外科,江苏南京 210000;3.南京市第一医院药学部,江苏南京 210006
2018 年国家医保局成立后,全面推行的疾病诊断相关分组(diagnosis related groups,DRG)是一种按照患者疾病严重程度、治疗方法、复杂程度及资源消耗程度分成一定的疾病组,并以组为单位制订标准的支付方式[1]。实践证明该支付方式是科学有效的,一定程度上遏制医疗费用上涨趋势、保障患者利益、迫使医疗机构提高服务效率[2-5]。但任何一种支付方式都有正负两个方面的激励作用,建立符合国情、多层次的医保支付管理体系是一项长期、复杂且需要不断完善的工作[6-9]。南京市于2022 年1 月1 日正式启动实行DRG 支付制度,适用于城镇职工和城乡居民医保患者发生的普通住院的实时结算[10]。脑血管介入治疗技术创面小、治愈率高、适用范围广,包括脑动脉瘤、脑血管狭窄、脑血栓、急性脑卒中等疾病,每年约有150万患者接受该治疗[11]。本研究以两所南京市参改医疗机构的脑血管介入治疗病例为研究主体,通过分析DRG 改革前后该病组患者费用及其结构变化,分析盈亏情况,探讨改革的控费效果,并根据诊断类型对该病组进一步划分,评估亚组划分的必要性,并对费用最高的亚组进行影响因素分析,为DRG 付费下该病组细化规则提供参考。
1 资料与方法
1.1 一般资料
资料来源于南京市两所公立三级甲等综合性医院2021(改革前)、2022 年度(改革后)病案统计数据库,包括费用及其组成、人口学、烟酒史、诊断、治疗、住院时间等信息。纳入标准:①接受脑血管介入治疗且具有完整病历资料的出院病例;②使用医保支付;③年龄≥18 岁。排除标准:①临床数据缺失;②同时接受了其他手术治疗;③特殊出院病例,如死亡、非医嘱离院、医嘱转院等。最终改革前纳入349 例,改革后纳入427 例,共纳入776 例患者。本研究经过南京医科大学第二附属医院、南京市第一医院医学伦理审批(2023-KY-147-01、2023-SR-020)。
1.2 观察指标
观察指标中高倍率、低倍率、正常倍率病例分别指:高倍率指住院总费用院全市次均费用1.5 倍的病例(BE29 病组基准点数>300 点);低倍率病例是指住院总费用<次均费用0.4 倍的病例;正常倍率指除高低倍率外所有病例。药品费用包括西药、中药、中成药费;检查费用包括实验室、放射、超声检查费等;耗材费用包括检查、检验、手术一次性材料、高值耗材等;治疗费用包括手术费、非手术治疗费等[13]。
1.3 统计学方法
采用Graphpad Prism 9.3.0、IBM SPSS 19.0 统计学软件进行数据分析。符合正态分布的计量资料以均数±标准差()表示,比较采用t 检验。不符合正态分布的计量资料以中位数或四分位数[M(P25,P75)]表示,比较采用Mann-Whitney U 或Kruskal-Wallis H 检验。计数资料以例数或百分比表示,比较采用χ2检验。采用多重线性回归分析影响因素。以P<0.05 为差异有统计学意义。
2 结果
2.1 BE29 病组患者基本信息
DRG 支付改革前后,脑血管介入患者、性别、年龄和住院时间比较,差异无统计学意义(P>0.05)。见表1。

表1 不同时间脑血管介入患者的基本信息比较
2.2 BE29 病组患者医疗费用相关指标
与改革前比较,改革后BE29 病组人均药品费用下降,人均耗材和人均检查费用提高,差异有统计学意义(P<0.05);改革前后人均治疗及总费用比较,差异无统计学意义(P>0.05)。见表2。从费用结构来看,改革后四个季度中耗材费用波动明显,但其他费用及人均总费用浮动较小。见图1。

图1 DRG 改革后住院患者各个季度医疗费用趋势
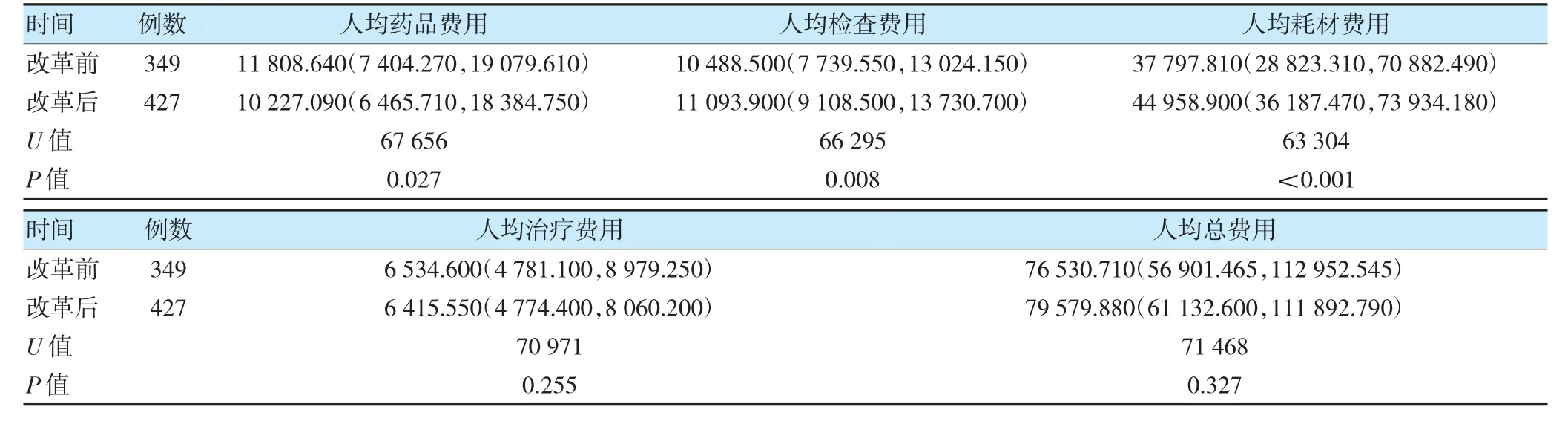
表2 2021、2022 年脑血管介入患者医疗费用相关指标比较[元,M(P25,P75)]
2.3 BE29 病组盈亏分析
从不同倍率进行分析,脑血管介入治疗分组合理(CV<1),但占比11.01%的高倍率病例亏损较高,总亏损达到288.76 万元;低倍率病例亏损仅为3.24 万元;正常倍率及病组总体表现为盈利。住院天数与倍率呈正相关,各项费用随着倍率的升高而增加,差异有统计学意义(P<0.05)。见表3。

表3 2022 年BE29 低倍率、正常倍率和高倍率的指标比较
2.4 BE29 各亚组费用差异
按诊断类型将BE29 病组归类为脑梗死介入治疗组(I63)、不伴有梗死的颅内血管阻死和狭窄介入治疗组(I65、I66)和颅内动脉瘤介入治疗组(I60、I67、I72)。2021 及2022 年动脉瘤亚组费用均高于两个脑缺血亚组,差异有统计学意义(P<0.05);在脑缺血患者中,改革后脑梗死亚组费用高于未伴有梗死的颅内血管阻塞或狭窄亚组,差异有统计学意义(P<0.05);2021 及2022 年BE29 总病组医疗费用高于亚组脑梗死(BE29.1)及颅内血管阻塞和狭窄介入治疗(BE29.2)的费用,低于颅内动脉瘤介入治疗(BE29.3)的费用,差异有统计学意义(P<0.05)。见表4。

表4 BE29 患者各亚组间住院总费用的差异[元,M(P25,P75)]
2.5 探究颅内动脉瘤介入住院费用的影响因素
单因素分析结果显示,年龄、动脉瘤的破裂、多发性、支架辅助栓塞及住院时间与颅内动脉瘤介入治疗住院费用呈正相关,差异有统计学意义(P<0.05)。在多因素分析中,动脉瘤的多发性和住院天数是费用的独立影响因素,差异有统计学意义(P<0.05)。见表5~6。

表5 动脉瘤介入治疗患者住院总费用的单因素分析[元,M(P25,P75)]

表6 动脉瘤介入治疗患者住院总费用的多因素分析
3 讨论
相关研究结果显示,DRG 支付方式控费作用明显[15-16]。本研究却发现DRG 改革对BE29 病组住院患者费用控费效果不佳。除地区差异外,出现该现象更多是因病组的特性。BE29 病组为依赖耗材的外科手术治疗,耗材费用各季度波动大且占比达到约50%。该病组耗材涵盖扩张球囊、取栓支架、血管成形支架等[17]。目前仅弹簧圈、微导丝等市场竞争大、技术成熟的产品进入集采,控费难度较高。建议医保管理部门针对临床效果优、患者必需但暂时未进入集采的耗材实行除外支付政策,并设置额外补偿支付,或者不纳入定额管理[18-19];医疗机构也需要采取措施优化医疗费用结构,以控制耗材费用[20]。
DRG 改革实施后,BE29 病组总体为盈利,但高倍率病例仍亏损严重。医疗机构在制订院内绩效考核规范时,需综合评价成本效益、医疗效率和服务能力,取代传统的收支结余方案,以激发临床积极性[21-22]。另外,对于治疗效果较好或较为稳定,但亏损的病例应主动与医保管理部门进行谈判,谈判数据也能够为医保监管提供更有针对性的依据[23]。
本研究根据诊断类别划分为3 个亚组,组间及BE29 总病组与各亚组比较,差异有统计学意义(P<0.05)。因此,本研究建议按诊断类别细化分组。进一步探索动脉瘤介入治疗费用较高的原因,发现动脉瘤的多发性及住院时间是影响费用的独立因素。建议医保管理部门在制订DRG 分组付费规则时,应综合考虑病组的临床诊断及治疗方式,细化付费规则,并且考虑按疾病严重程度、治疗成本等因素适当提高支付标准,体现临床技术价值[24-26]。
综上所述,DRG 支付改革的同质性与医疗的灵活性存在现实矛盾。医疗机构在医疗和医保双重管理背景下,应主动进行精细化管理,加强与上级部门合理的沟通[27]。医保管理部门也应通过医院间、病组间的横向和纵向比较,评价病组分类质量,逐步完善DRG 支付方案[28-29]。
利益冲突声明:本文所有作者均声明不存在利益冲突。
