颌下区神经鞘瘤1例报告
2024-03-12郭丽娟
任 俊,郭丽娟,杨 森
(遂宁市中心医院口腔颌面外科,遂宁 629000)
1 病例资料
患者女性,27 岁,因发现“右侧颌下包块3 个月”于2021 年12 月入院。入院前3 个月患者偶然扪及右侧颌下区一约核桃大小包块,未出现发热、红肿、疼痛、舌麻木、舌运动受限等不适症状。
专科查体:右侧颌下区扪及一大小约2.5 cm× 2.0 cm 的卵圆形包块,质硬、活动,与周围组织无明显粘连,无触痛,表面皮肤无红肿、破溃。辅助检查:彩超结果示右侧颌下腺区一个低回声结节,内部回声欠均匀,大小约2.3 cm×2.6 cm,边界清楚,形态规则,内可见点线状血流信号(图1)。面部增强CT 结果示右侧颌下腺类圆形低密度结节影,其内密度欠均匀,范围约2.5 cm×1.8 cm×2.5 cm,形态较规则、界限较清晰,增强扫描呈明显不均匀强化,其内可见弱强化、无强化区(图2)。术前诊断为多形性腺瘤。入院后完善相关术前检查,于全身麻醉下行右侧颌下腺肿瘤及颌下腺切除术。术中见颌下腺深面一约2.5 cm×2.5 cm 大小的实质性肿物,包膜完整,边界清楚,肿物深面紧贴舌神经,与舌神经粘连明显(图3)。术中冷冻病理检查示梭形细胞肿瘤,倾向神经鞘瘤。术后病理结果(图4):右颌下腺肿物,神经鞘瘤。免疫组织化学结果(图5):S-100(+)、SOX10(+)、CD34(-)、Desmin(-)、SMA(-)、EMA(-)、Ki-67(-)。术后患者伸舌居中,无感觉异常,随访6 个月无复发及神经损伤症状。

图1 颌下区神经鞘瘤的超声检查Figure 1 Ultrasonography of schwannoma in submaxillary region
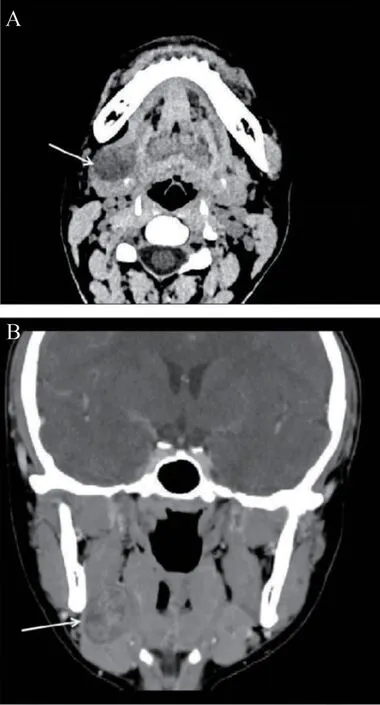
图2 颌下区神经鞘瘤的CT 检查Figure 2 CT examination of schwannoma in submaxillary region
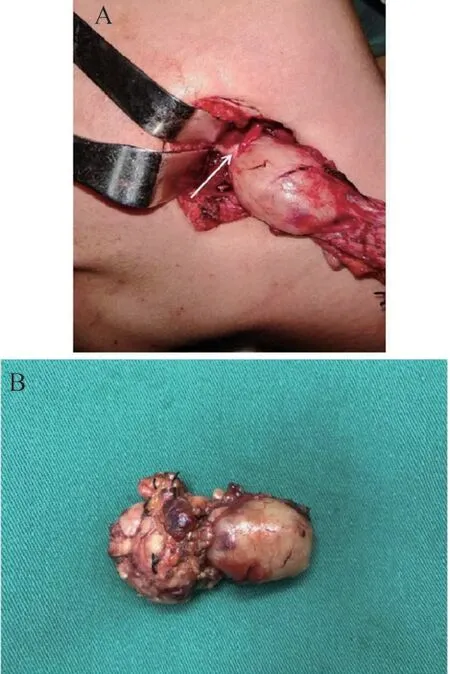
图3 术中图像和大体标本Figure 3 Intraoperative image and gross specimen of schwannoma
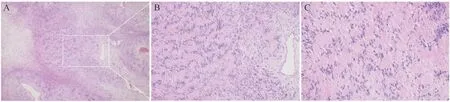
图4 颌下神经鞘瘤组织图像Figure 4 Histopathology of submaxillary

图5 颌下神经鞘瘤免疫组织化学染色S-100(+)Figure 5 Immunohistochemical expression of S-100 (+) in submaxillary schwannoma
2 讨论
神经鞘瘤于1908 年由Verocay[1]首次描述,随后由Stout[2]正式命名。神经鞘瘤是来源于周围神经鞘膜施万细胞的神经源性良性肿瘤[3],也有恶性神经鞘瘤报道[4]。头颈部神经鞘瘤占所有神经鞘瘤的25%~45%[5],发生于口腔内的约占头颈部的1%,常见于20~40 岁人群中,无明显性别差异,多发于听神经、面神经、舌下神经、迷走神经等脑神经,以头部、面部、舌部常见,而发生于颌下区的神经鞘瘤罕见[6],目前以个案报道为主[7]。
1971 年,Sodagar 等[8]首次发表了颌下腺神经鞘瘤的病例报道。目前,神经鞘瘤的发病机制尚不明确,可能与NF2 基因突变有关[9]。颌下神经鞘瘤来源于颌下腺内的舌下神经、舌神经和深副交感神经[10]。颌下神经鞘瘤主要沿神经长轴生长,最常见的临床表现为无痛的、生长缓慢的、孤立的包块,当其增大时可能会引起舌疼痛、感觉异常等不适症状。由于颌下解剖结构特殊,肿瘤位于颌下腺内侧,与颌下腺肿瘤临床表现相似,体格检查难以触及其沿神经长轴生长的特点。因此,颌下神经鞘瘤术前很难通过体格检查和影像学检查确诊[11-15]。结合本病例,由于来源于颌下区的神经鞘瘤罕见,且患者术前临床检查及影像学检查缺乏典型症状,术前考虑为多形性腺瘤的可能性较大,因而导致术前误诊。
针吸活检对该病的术前诊断具有一定的辅助意义,但由于针吸活检取材少,易造成漏诊和误诊[16],抽出不凝结的血性液体是其特点,术前酌情行穿刺检查可能对排除脉囊肿、脓肿、脉管瘤等疾病具有一定意义[17]。CT、超声等检查产生的特异性诊断率较低[18]。“鼠尾征”被认为是神经鞘瘤超声检查的重要征象,但其诊断价值不高,术前检出率较低[19]。目前,磁共振成像(magnetic resonance imaging,MRI)是诊断神经鞘瘤最有用的成像方法[20-22]。在MRI 上,神经鞘瘤在T1 加权图像上表现为低信号强度,在T2 加权图像上表现为高信号强度[22]。在T2 加权图像中,特征性目标信号显示外围信号强度增加,中心信号强度降低的特殊征象,被称为“靶征”[23]。然而,也有文献[24]不建议术前行MRI 检查,因为它不是常规的诊断辅助手段。“靶征”和“鼠尾征”是神经鞘瘤的特征性表现。本病例术前彩超未检查出“鼠尾征”,其CT 检查结果易与多形性腺瘤混淆。从术后诊断结果和相关文献[20-22]考虑,术前可行MRI 完善术前影像学评估。并且,如果本例患者术前行超声引导下穿刺活检,可减少术前误诊率,对于手术方式的选择具有指导意义。而且,术中如果发现舌神经与肿瘤关系密切,应考虑神经源性肿瘤的可能性,需送术中冷冻病理协助诊断。一旦确诊为神经鞘瘤,应根据诊断调整手术方案[19],保留患者颌下腺。
神经鞘瘤的病理表现也具有特点,通常可分为2 种类型:Antoni A 型和Antoni B 型。前者镜下表现为瘤细胞核呈旋涡状或栅栏状排列;后者镜下表现则为瘤细胞稀少,排列成稀松的网状结构。也有文献报道[17]Antoni A 型和 Antoni B 型同时存在的混合型神经鞘瘤。神经鞘瘤S-100 蛋白的免疫组织化学染色呈阳性[25],尤其是在Antoni A 型区域,其是诊断神经鞘瘤的经典指标,故颌下神经鞘瘤的确诊依赖于病理的诊断[17]。本病例镜下可见瘤细胞核呈栅栏状排列,也可见瘤细胞排列呈稀松的网状结构,且免疫组织化学结果示S-100 呈强阳性表达。
颌下神经鞘瘤的治疗方法首选手术切除,应在不损伤神经束的情况下切除整个病灶。如果条件允许,可以实行显微镜下手术治疗[26]。颌下神经鞘瘤的预后好,行手术切除后很少复发,术中应尽量切除或剥离干净,注意保护相关神经。在本病例中,由于颌下区位置特殊,术前查体及辅助检查缺乏典型症状,被误诊为多形性腺瘤,导致患者下颌下腺一并被切除。如若术前确诊为神经鞘瘤,则可避免患者下颌下腺被切除,手术方式可选择口外沿包膜完整切除,甚至腔镜下手术治疗[27]。并且,将来有望通过基因治疗来抑制该肿瘤的生长[9]。
综上所述,颌下区神经鞘瘤罕见,患者往往无自觉症状,术前诊断较为困难,最终诊断需依靠组织病理学检查,手术切除可取得较好疗效。
