腹腔镜全子宫切除术后感染影响多因素Logistic回归分析及干预效果研究
2024-03-07刘小霞
刘小霞
吉安市安福县人民医院,吉安 343200
腹腔镜全子宫切除术属于是一种微创治疗方法,借助腹腔镜的放大作用,将子宫周围的韧带、血管及阴道壁切断,将子宫从阴道取出,然后经腹腔镜再次缝合阴道断端[1-2]。既往研究表明[3]:腹腔镜全子宫切除术因具有微创手术特点而有明显的优势,如住院时间短、术后疼痛轻、恢复正常生活和工作快、腹部伤口小等优点,多数患者可从中获益。既往研究表明[4]:与阴式手术、腹式全子宫切除术相比,腹腔镜全子宫切除术安全性更高,能提高患者耐受性与依从性。但是,腹腔镜全子宫切除术属于是一种入侵式操作,存在一定的感染风险,不仅会影响患者手术效果,增加住院时间,严重者将会诱发呼吸衰竭等,不利于患者术后恢复[5-6]。因此,确定腹腔镜全子宫切除术患者术后感染可能的影响因素,能为临床制定针对性措施提供依据[7]。本研究以腹腔镜全子宫切除术患者为对象,探讨腹腔镜全子宫切除术后感染影响多因素Logistic 回归分析及干预效果,报道如下。
1 对象与方法
1.1 研究对象 选择2020 年5 月至2022 年5 月腹腔镜全子宫切除术患者132 例为对象,根据患者术后是否发生感染分为感染组和非感染组。感染组21 例,年龄与平均年龄分别为34~69 岁、(49.58±4.69)岁;体重指数(BMI)与平均BMI 分别为18.2~29.7 kg/m2、(22.19±2.41)kg/m2;疾病类型:子宫腺肌病8 例,子宫内膜增生5 例,子宫肌瘤4 例,恶性肿瘤4 例。非感染组111 例,年龄与平均年龄分别为33~71 岁、(50.14±4.73)岁;BMI 与平均BMI 分别为18.1~ 29.9 kg/m2、(22.63±2.47)kg/m2;疾病类型:子宫腺肌病32 例,子宫内膜增生29 例,子宫肌瘤20 例,恶性肿瘤30 例。本研究经伦理委员批准,患者签署同意书。两组一般资料比较无统计差异(P>0.05),具有可比性。
1.2 纳入及排除标准 纳入标准:入组病例均行腹腔镜全子宫切除术治疗[8-9],患者均可耐受;病情稳定,能进行沟通与交流;术前全身状况良好,均有完整的病例资料。排除标准:精神异常、严重肝肾功能异常或血液系统疾病者;其他部位恶性肿瘤,中转开腹全子宫切除术者;中途放弃诊疗或中转上一级医院者。
1.3 方法
1.3.1 手术方法 入组病例均行腹腔镜全子宫切除术治疗,术前完善各项检查,评估患者身体状态,并制订详细的手术方案。行气管插管全身麻醉,待麻醉生效后进行消毒、铺巾。手术过程中取膀胱截石位,上举宫器,并在脐口正中作长为1.0 cm 的手术切口,常规置入气腹针,帮助患者建立CO2人工气腹,控制气腹压为13 mmHg。从切口部位常规置入腹腔镜、10 mm 套针;于右下腹麦氏点、左下腹反麦氏点常规置入5 mm 套针。待上述操作完毕后,取两侧输卵管峡部、子宫圆韧带及卵巢固有韧带,切除后推膀胱到达宫颈口。切断子宫部位的动、静脉及主骶韧带,常规完成电凝止血,并在穹隆的引导下环形切除子宫,经阴道取出子宫,关闭手术切口,完成手术操作[10-11]。术后常规给予抗感染治疗,动态观察手术切口,必要时放置引流管,并根据患者引流量酌情拔管。
1.3.2 影响因素分析 统计感染病例感染部位及构成比(包括泌尿系感染、肺感染、切口感染等);查阅两组病例资料,包括:年龄、BMI、疾病类型、手术时间、侵入性操作、留置尿管、腹部手术史、糖尿病、术中出血量、绝经、住院时间、盆腔手术史及子宫大小等,对患者术后可能的影响因素进行单因素和多因素Logistic 回归分析,针对上述可能的影响因素,采取相应的措施干预[12-13]。
1.4 统计分析 采用SPSS26.0 软件处理数据,计数资料行χ2检验,采用n(%)表示,计量资料行t检验,采用±s表示,对腹腔镜全子宫切除术后感染影响因素进行单因素和多因素Logistic 回归分析,P<0.05差异有统计学意义。
2 结果
2.1 腹腔镜全子宫切除术后感染类型及构成比 132 例腹腔镜全子宫切除术患者,术后21 例发生感染,发生率为15.91%,感染类型以泌尿系感染、肺部感染和切口感染为主,分别占:52.38%、33.33%和14.29%。
2.2 腹腔镜全子宫切除术后感染发生影响单因素分析 单因素结果表明:腹腔镜全子宫切除术后感染发生率与BMI、疾病类型、子宫大小、盆腔手术史、糖尿病、腹部手术史无统计差异(P>0.05);与年龄、手术时间、侵入性操作、留置尿管、术中出血量、绝经、住院时间具有统计意义(P<0.05),见表1。
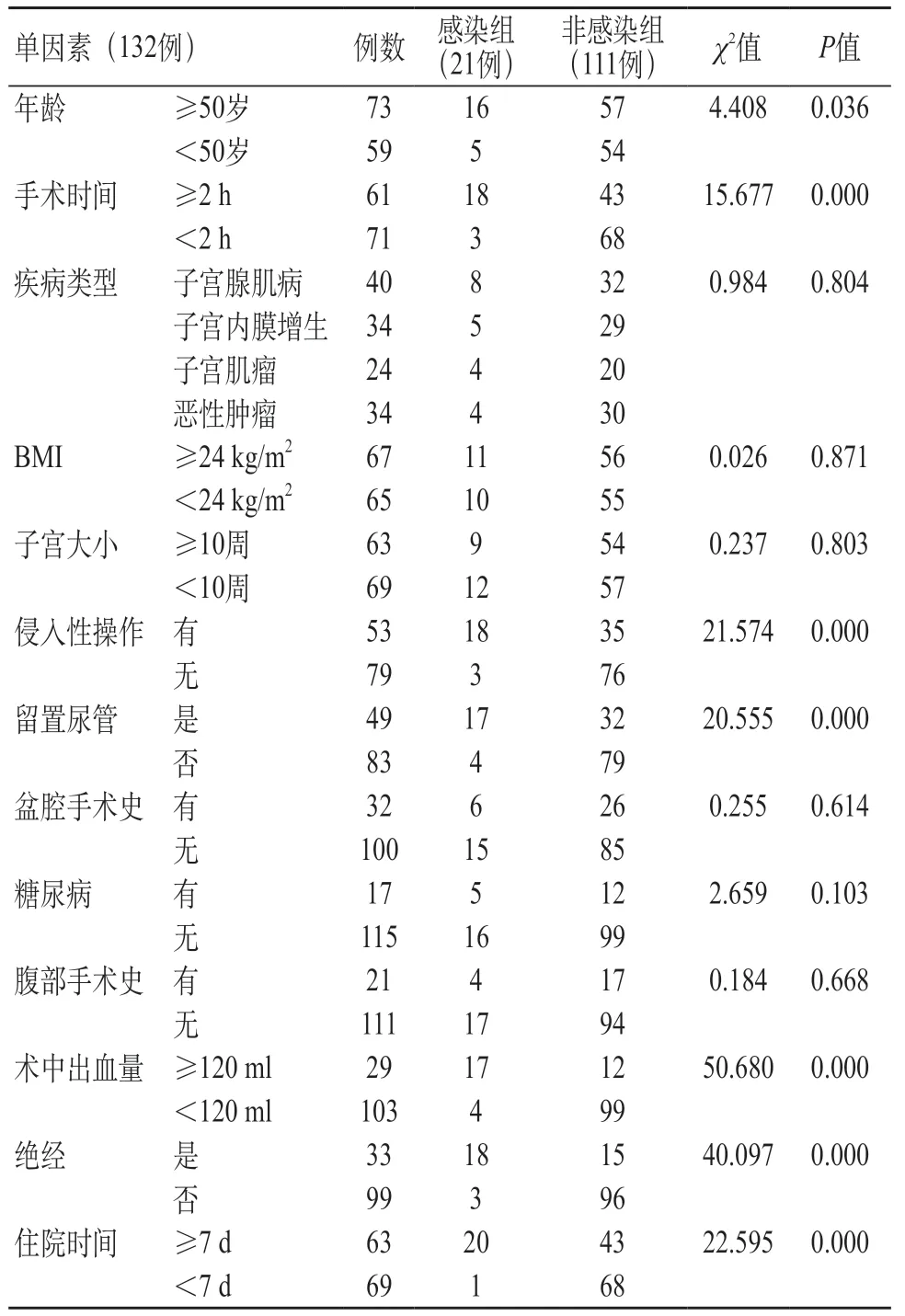
表1 腹腔镜全子宫切除术后感染发生影响单因素分析
2.3 腹腔镜全子宫切除术后感染发生影响多因素Logistic 回归分析 多因素Logistic 回归分析结果表明:年龄(β1.213,OR3.582,95%CI2.482~6.313)、手术时间(β1.563,OR6.413,95%CI5.682~8.452)、侵入性操作(β1.454,OR4.083,95%CI3.235~ 4.572)、留置尿管(β2.934,OR1.034,95%CI0.283~ 4.394)、术中出血量(β1.691,OR1.593,95%CI1.241~ 1.786)、绝经(β1.336,OR1.246,95%CI0.987~ 1.583)、住院时间(β2.694,OR14.789,95%CI2.231~ 18.045)均为腹腔镜全子宫切除术后感染发生的危险因素(P<0.05),见表2。
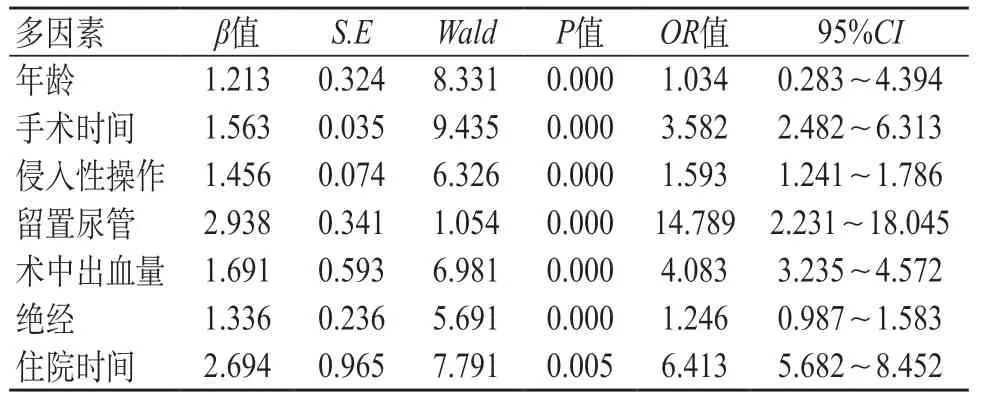
表2 腹腔镜全子宫切除术后感染发生影响多因素Logistic回归分析
3 讨论
腹腔镜全子宫切除术属于是一种相对安全的微创治疗方法。但是,腹腔镜全子宫切除术亦是入侵式操作,手术过程中操作不当、未严格遵循无菌要求等,均能增加术后感染发生率。本研究中,患者术后感染发生率为15.91%,感染类型以泌尿系感染、肺部感染和切口感染为主,分别占:52.38%、33.33%和14.29%,从本研究结果看出,腹腔镜全子宫切除术后具有较高的感染率,且感染以泌尿系和肺部感染为主,不仅增加手术风险,亦不利于患者术后恢复,与杨露等[14]研究结果一致。
术后感染是腹腔镜全子宫切除术后常见的并发症之一,是住院时间延长和医疗花费增加的主要原因。本研究中,单因素和多因素Logistic 回归分析结果表明:年龄、手术时间、侵入性操作、留置尿管、术中出血量、绝经、住院时间均为腹腔镜全子宫切除术后感染发生的危险因素(P<0.05),从上述分析结果看出,腹腔镜全子宫切除术后感染具有较高的发病率,且受到的影响因素较多,且不同因素之间能相互作用及影响,与解安霞等[15]研究结果一致。因此,临床上应根据上述可能的危险因素,采取相应得到措施干预,以巩固手术效果,促进患者恢复。患者手术后应充分考虑患者年龄,术前了解患者既往病史、药物过敏史,制定详细的手术方案;围手术期尽可能缩短手术时间,减少入侵式操作次数,且手术过程中严格遵循无菌操作。同时,术后尽可能减少尿管的留置,加强围手术期血流监测,对于术中出血量较大者,应给予输血干预;对于术后恢复良好者,尽早安排患者出院,避免院内交叉感染发生率。
综上所述,腹腔镜全子宫切除术后感染发生率较高,且受到的影响因素较多,不同因素能相互作用及影响,围手术期应针对可能的影响因素采取干预措施,巩固手术效果,降低术后感染率。
