互联网+多学科团队协作模式的延续性护理对脑卒中吞咽障碍患者生活质量的影响
2024-03-01马玲王俊玲司炜佳张崎
马玲 王俊玲 司炜佳 张崎
1武汉科技大学附属华润武钢总医院,武汉 430080;2武汉科技大学职业危害识别与控制湖北省重点实验室,武汉 430080;3武汉科技大学医学院,武汉 430080
脑卒中是残疾调整生命年损失较大的疾病之一,吞咽障碍是脑卒中患者常见的并发症之一〔1〕。 30%~61%急性期患者存在吞咽功能障碍,且经过康复训练1个月后,仍有10%患者不能经口摄食〔2〕。慢性期能进行康复训练的患者仅达30%,训练有效者仅占2/3。脑卒中吞咽障碍患者易产生脱水、营养不良等,其误吸风险高,易发生吸入性肺炎甚至窒息。为患者提供全流程的持续性护理干预服务,有利于患者的全面康复〔3-4〕。多学科团队协作(Multiple Disciplinary Team,MDT)是针对患者的疑难杂症进行两个以上的学科会诊讨论,制定全面、个性化诊疗护理方案的医疗模式。MDT模式旨在使个体经验性诊疗方式转向为团队精准化诊疗方式〔5-6〕。有研究表明,通过MDT模式能够为急性脑卒中患者提供更科学、人性化的诊疗方案,从而提高患者治疗的安全性〔7-8〕。 互联网+护理服务是注册在医疗机构的护士依托互联网平台,为居家人群提供的护理服务〔9〕。互联网+护理服务能改进护理质量、提升服务理念、减少患者并发症、推动护理服务模式的创新〔10〕。相比于国外,中国针对脑卒中患者延续性护理的多学科协作模式的应用不足,互联网+护理服务平台多以护理操作为主,随着社会发展水平的提高,高质量的脑卒中后延续性护理服务需求日益增加。本研究通过构建应用互联网+延续性护理平台,组建MDT团队,为脑卒中吞咽障碍患者实施互联网+MDT模式的延续性护理干预,效果显著。
1 资料与方法
1.1 一般资料
使用随机抽样法,选取2020年7月至2021年6月武汉科技大学附属华润武钢总医院神经科脑卒中吞咽障碍出院患者80例。该研究已获医院医学伦理委员会批准,伦理批准号:HRWGZYY20210007。纳入标准:①符合脑卒中吞咽障碍诊断,且为首次发病;②病程1~6个月;③年龄30~80岁;④急性期治疗结束后,可进行康复训练;⑤自愿签署知情同意书;⑥现居地址在医院所在行政区。排除标准:①严重认知功能障碍;②凝血功能障碍;③心、肺等重要脏器严重功能不全;④其他病因所致的吞咽障碍。以随机数字表法将80例研究对象分为对照组和干预组,各40例。两组性别、年龄、吸烟、饮酒、合并慢性疾病等一般资料进行对比差异无统计学意义(P>0.05),具有可比性。见表1。
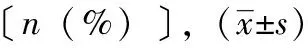
表1 两组患者出院前一般资料比较
1.2 方法
1.2.1对照组 对照组患者在出院当天,由临床护士向患者分发脑卒中吞咽障碍康复手册,并对患者进行出院指导。主要内容包括:①患者出院后的基础护理,如口腔清洁、床上翻身、皮肤护理等。②康复训练:包括吞咽康复训练,如口舌肌肉训练、呼吸训练、发音训练、摄食训练等;肢体功能训练,如四肢摆放、屈伸运动等。③患者居家的饮食护理,如食物选择、进食指导等。④合并症预防,如高血压、高血脂、高血糖的管理及危害等。⑤并发症预防,如戒烟戒酒、下肢静脉血栓预防、误吸预防、肺炎预防等。告知患者科室联系方式,如患者出院后存在吞咽障碍方面的问题,可在工作日下午进行电话咨询,并告知患者在出院1个月、3个月进行门诊随访。
1.2.2干预组 干预组在对照组基础上,实施互联网+MDT模式的延续性护理。
1.2.2.1“互联网+”平台构建 在原有的互联网+护理服务信息系统基础上,与互联网公司合作,经过3轮专家会议讨论,构建脑卒中吞咽障碍MDT延续性护理平台(以下简称“平台”)。平台分为手机APP端口和电脑PC端口,APP端口分为患者端和护士端;PC端口为管理端,分别采用JAVA编程语言和B/S架构开发。3个端口均使用账号密码进行登录。护士端主要功能包括:线下接单、订单查询、健康教育、一键报警、设置等,需注册登录后上传个人资料,并使用单位验证码进行身份验证,经审核授权后,方具有平台使用资质。 患者端主要功能包括:服务项目、远程指导、健康教育、个人中心等功能。管理端主要功能包括:服务设计、人员组织管理、患者管理、耗材管理、费用管理、统计分析等。平台依托医院信息集成系统,将实体医院的护理服务与互联网贯通,通过线上下单,提供线上与线下相结合的护理服务。
1.2.2.2MDT团队组建 参照国内外相关指南,结合医院现状,组建脑卒中吞咽障碍延续性护理MDT团队〔11-12〕。该团队由1名省级康复专科护士、2名临床护士、1名资深神经科医生、1名资深康复师、1名营养师、1名心理咨询师、1名社会工作者、2名护理研究生组成。团队职责包括:①省级康复专科护士:领导和管理MDT团队;密切观察、跟踪患者吞咽功能康复情况和整体健康状态;针对疑难康复问题,召开MDT会议讨论;对患者进行护理干预,动态评估患者康复效果。②临床护士:协助康复专科护士的相关工作。③神经科医生:应用医学知识,解决患者康复过程的治疗问题。④康复治疗师:评估制定言语治疗、物理治疗、作业治疗的吞咽障碍个性化康复治疗方案。⑤对患者营养状态进行评估、指导,并制定营养方案。⑥心理咨询师:评价患者心理状态,针对患者心理问题进行疏导。⑦社会工作者:必要时与团队其他成员进行联系,对弱势患者进行家庭访视。⑧护理研究生:搜集国内外最新高质量文献,整理、分析相关数据。由医院护理部使用平台管理端对护理活动进行全面质量控制,并对团队进行培训考核,内容主要包括:脑卒中MDT国内外进展、管理制度、工作流程;脑卒中康复护理专科知识、互联网+平台的使用方法、风险预案及处理等。团队成员均已通过培训考核。
1.2.2.3实施护理干预 患者出院前,协助患者下载及使用平台APP,并对其诊疗资料进行电子归档。患者出院后1 w内,在平台下单后,护理部通过管理端对患者的基本信息、健康状况、康复护理需求审核后,将订单派发给MDT团队。接到订单后,团队通过多学科协作沟通,对患者的康复护理问题进行评估,制定护理方案〔13-14〕。由康复护士依照康复护理方案,在预约时间内对患者进行延续性护理干预。对康复过程中症状稳定的恢复期且线下护理干预需求不强的患者,采取远程视频进行线上延续性护理干预;对年老体弱、行动不便、自理能力较差等线下延续性护理干预需求较强的患者,通过平台下单预约,由康复护士、康复治疗师等团队成员依照MDT护理方案,前往患者家中进行线下干预。线下干预过程中,平台护士端APP可进行实时定位和路线查询,如在线下干预中出现人身危险等,可使用平台一键报警功能。脑卒中吞咽障碍MDT延续性护理方案的主要内容包括一般评估、吞咽障碍专科评估、进食干预、康复训练、心理社会干预等。互联网+MDT模式的延续性护理流程见图1。
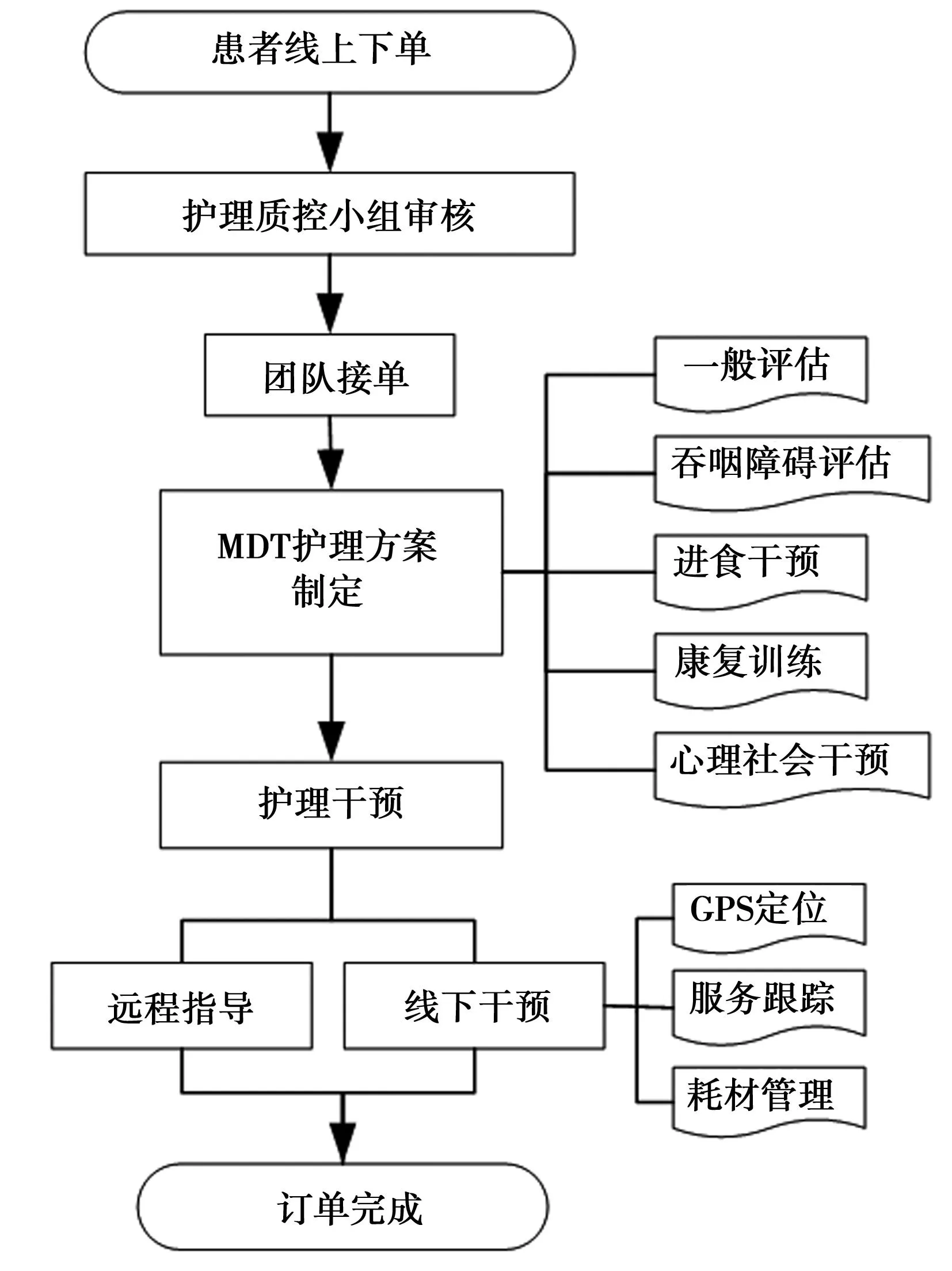
图1 互联网+MDT模式延续性护理的基本流程
1.2.3评价工具
在患者出院当天、延续性护理干预后1个月、3个月,团队成员在患者家访或门诊复诊期间,对两组患者的结局指标进行评价。
1.2.3.1一般资料表 由研究小组自行设计,内容包括患者的姓名、性别、年龄、合并慢性疾病、吸烟、饮酒等。
1.2.3.2洼田饮水试验 洼田饮水试验(Water Swallowing Test,WST)主要用于评估患者的吞咽障碍严重程度。协助患者取端坐位,一共喝下30 ml温开水,在此期间观察患者的饮水时间及呛咳情况,并对其吞咽功能进行评级;患者能顺利地1次将水咽下,为Ⅰ级;2次及以上将水全部咽下且无呛咳,为Ⅱ级;能1次咽下,但有呛咳,为Ⅲ级;分2次以上咽下,但有呛咳,为Ⅳ级;频繁呛咳,不能全部咽下,为Ⅴ级。WST评级共有五级,级别越高,表明吞咽障碍越严重,Ⅰ级为正常,表明患者不存在吞咽障碍;Ⅱ~Ⅴ级则表明患者存在吞咽障碍。
1.2.3.3脑卒中专用生活质量量表 脑卒中专用生活质量量表(Stroke Specific Quality of Life Scale,SS-QOL)以患者为中心,为自评表,对脑卒中患者的生活质量评价具有针对性。量表包含12个维度,49项条目,每采用Likert 5级评分法,最低分1分,最高分5分,总分49~245分,分数越高代表健康状况越好〔15〕。该量表的Cronbach α系数为0.98,KMO值为0.97,表明该量表信效度良好〔16〕。
1.3 统计学分析
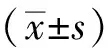
2 结果
2.1 干预前后两组患者洼田饮水试验评级的比较
出院前,两组患者的WST评级比较差异无统计学意义(Z=1.053,P=0.591)。在出院后1个月、3个月,干预组患者的WST评级均低于对照组(P<0.05)。见表2。

表2 两组患者WST评级比较〔n(%)〕
2.2 干预前后两组患者SS-QOL评分的比较
2.2.1SS-QOL总评分比较 干预前,两组患者的SS-QOL总评分比较差异无统计学意义(t=0.325,P=0.746);干预1个月后,干预组SS-QOL总评分高于对照组,差异有统计学意义(t=7.704,P<0.05);干预3个月后,干预组SS-QOL总评分高于对照组,差异有统计学意义(t=12.107,P<0.05)。重复测量方差分析结果显示,两组患者在不同时间点的干预效果差异有统计学意义(P<0.05),见表3。在患者延续性护理干预不同时间段中,两组患者的SS-QOL总评分持续增长,相比于对照组,干预组在干预后1个月的SS-QOL总评分快速增长;在干预后1~3个月期间,干预组增长速度有所下降,但仍高于对照组。见图2。
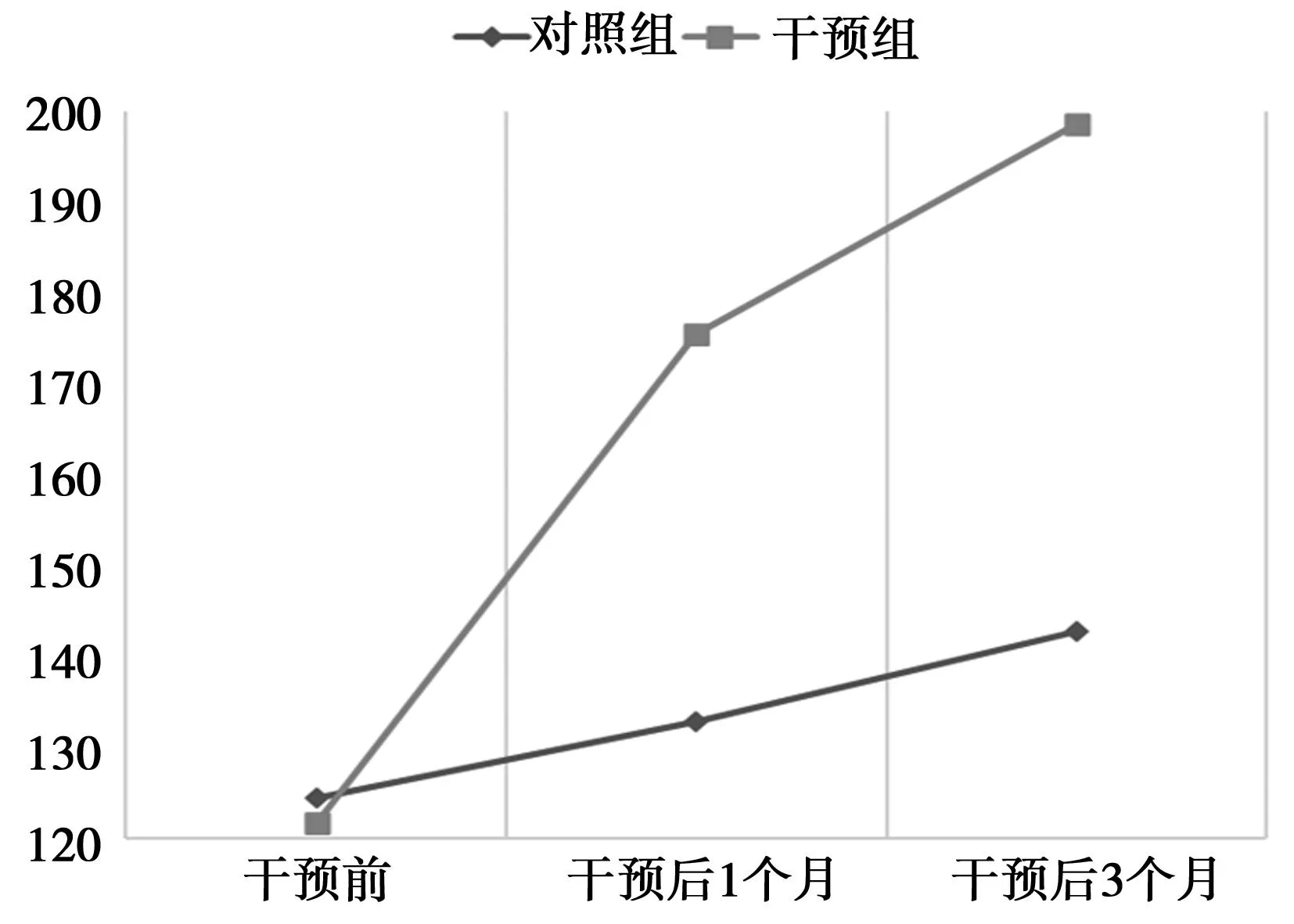
图2 两组患者SS-QOL总评分变化趋势图

表3 两组患者不同时间点SS-QOL总评分比较(分,
2.2.2两组患者SS-QOL维度评分比较 干预前,两组患者的SS-QOL维度评分比较差异无统计学意义(P>0.05)。干预1个月后,干预组SS-QOL的10个维度评分高于对照组,差异有统计学意义(P<0.05);两组患者个性、视力的2个维度评分差异无统计学意义(P>0.05)。干预3个月后,干预组SS-QOL 11个维度的评分高于对照组,差异有统计学意义(P<0.05);两组患者的视力维度评分比较差异无统计学意义(P>0.05)。见表4。

表4 两组患者SS-QOL评分比较(分,
3 讨论
3.1 互联网+MDT模式的延续性护理有助于改善患者吞咽功能
脑卒中患者吞咽受损情况与其卒中类型、脑损伤部位、受损严重程度密切相关〔17〕,其康复过程漫长复杂,对护理人员康复专业性要求较高,需要以团队合作的模式对患者进行延续性护理〔18〕,以保证患者在不同康复诊疗场所、疾病不同康复阶段护理的连续性和协调性,减少患者再入院的次数,缩短患者吞咽功能的康复时间〔19〕。国内经验丰富多学科团队成员如康复专科护士、康复治疗师、神经科医生主要集中在综合医院,社区和康复机构的康复专业人才不足,患者在出院后接受的延续性护理也多以电话随访为主,获得的针对性延续性护理服务十分有限。相对于传统延续性护理,“互联网+”延续性护理服务能为出院后的失能患者提供便携、动态、全面的健康指导,提高患者吞咽功能康复依从性〔20〕。李笑等〔8〕通过随机对照试验表明,使用团队护理模式对脑卒中吞咽障碍患者进行延续性护理能够改善患者吞咽障碍症状,巩固患者康复效果。陈秀芳等〔21〕研究表明,相比于常规延续性护理模式,通过MDT模式对脑卒中吞咽障碍患者进行延续性护理能够显著提高患者吞咽功能。杨鸿燕等〔22〕的研究表明,使用“互联网+”对脑卒中吞咽障碍患者进行持续的延续性护理能够显著改善患者的吞咽功能。本研究显示延续性护理干预1个月、3个月后,干预组的吞咽功能恢复情况明显优于对照组,提示互联网+MDT模式的延续性护理能够改善患者吞咽功能的康复效果。
3.2 互联网+MDT模式的延续性护理能提高患者生活质量
吞咽障碍不仅增加脑卒中患者误吸、肺炎、窒息的风险,并加剧患者对经口进食的心理恐惧,阻碍患者由鼻饲饮食向经口进食的顺利过渡,显著影响卒中患者的生活质量〔23〕。SS-QOL评分结果显示,干预组患者和对照组患者在出院前的卒中生活质量无差异,而在干预1个月、3个月后,干预组患者的生活质量水平明显高于对照组,这表明,互联网+MDT模式的延续性护理能显著提高脑卒中吞咽障碍患者卒中的生活质量。与对照组相比,干预组干预1个月期间的生活质量水平增长速度更快,表明相对于常规延续性护理,互联网+MDT模式的延续性护理能够显著提升患者出院后早期的生活质量。
3.3 互联网+MDT模式的延续性护理对患者个性改善需要更长干预周期
本研究表明相对于常规护理,互联网+MDT模式的延续性护理虽然一定程度上能改善患者的个性,但需要更长的干预周期。研究证明,脑卒中患者卒中后可能出现各种类型的精神障碍、情感障碍等神经症状都可能影响患者的个性变化,且会随着脑部功能的恢复而逐渐改善〔24〕。因此,患者个性改善效果,可能还与其脑部损伤的恢复情况密切相关,其康复时间也更长。
4 小结
本研究以互联网+延续性护理平台为依托,组建MDT团队,通过团队成员的学科协作,充分发挥团队成员专业特长,为脑卒中吞咽障碍患者制定个体化、精准化的延续性护理方案,并通过线上、线下相结合的护理方式,为脑卒中吞咽障碍患者提供延续性护理服务,能显著促进脑卒中吞咽障碍患者吞咽功能的恢复、改善其生活质量。本研究为单中心研究,人力、物力有限,研究对象的样本来源单一,未来需开展多中心的研究,延长干预时间,以提高本研究结果的代表性。
利益冲突所有作者均声明不存在利益冲突
