半髋关节置换术与股骨近端防旋髓内钉治疗老年A3.3型股骨转子间骨折的比较
2024-03-01刘弘扬许弘佳赵晓勇
刘弘扬,许弘佳,罗 程,于 芳,赵晓勇,任 原
1.唐山市第二医院老年骨科,河北 唐山 063000; 2.唐山市疾病预防控制中心职业卫生防治所,河北 唐山 063000;3.唐山市第二医院足踝外科,河北 唐山 063000
老年人预期寿命的延长和劳动生活方式的改变,使骨质疏松造成骨折的患者增多,而股骨转子间骨折是老年人最常见的下肢骨折类型,占成人骨折的3.1%,且发病率呈逐年上升趋势[1-2]。股骨外侧壁的完整性在股骨转子间骨折治疗中的重要性日益被认识,已有研究在三维CT下定义了股骨外侧壁的范围:上界是股骨外侧肌嵴,下界是股外侧皮质与下股骨颈切线的交点,前部和后部分别为股骨前侧皮质和后侧皮质[3-4],已有研究证明外侧壁的完整性是手术成功的关键。目前,股骨近端防旋髓内钉(proximal femoral nail anti-rotation,PFNA)是治疗股骨转子间骨折最常用的新一代髓内固定方式,与关节置换术比较需要的手术时间更短、术中出血量更少,但对患有晚期骨质疏松症或表现出A3.3型股骨转子间骨折的老年患者风险更高,会出现骨不连、内翻移位以及无法快速活动引起的一系列术后并发症,导致髓内固定失败率较高[5]。因此,部分学者建议采用半髋关节置换术(hip hemiarthroplasty,HHA)治疗老年A3.3型股骨转子间骨折,HHA认为更简单,技术上更容易,损失更少,成本更低[6];其主要缺点是髋臼磨损的风险,髋臼磨损会导致疼痛和功能损害的并发症[7]。本研究回顾性分析2020年9月—2022年6月唐山市第二医院老年骨科收治的老年A3.3型股骨转子间骨折患者84例,主要对两种治疗手段进行多维度比较,旨在为临床提供更适合老年A3.3型股骨转子间骨折患者的治疗方案。
临床资料
1 一般资料
纳入标准:(1)年龄≥65岁,且外侧壁骨折分型为A3.3型股骨转子间骨折;(2)完成术前检查(血清学和影像学检查)。排除标准:(1)类风湿性关节炎晚期;(2)恶性疾病继发病理性骨折;(3)有严重内科疾病。
本组老年A3.3型股骨转子间骨折患者84例,男性43例,女性41例;年龄68~89岁,平均73.4岁;道路交通伤63例,高处坠落伤4例,机器挤压伤9例,重物压砸伤8例。按照随机数字表法,根据手术方式不同分为HHA术组和PFNA组,各42例。两组患者采用倾向性评分匹配法进行配对,HHA组男性23例,女性19例;年龄69~88岁,平均73.6岁;PFNA组男性20例,女性22例;年龄68~89岁,平均73.3岁。两组患者年龄、性别、髋关节评分比较差异无统计学意义(P>0.05)。本研究通过唐山市第二医院医学伦理委员会审批(1025LH140)。
2 手术方法
2.1HHA组 采用硬膜外麻醉,消毒后,采取侧卧位改良Watson-Jones入路,逐层切开各层组织,显露股骨头颈。切除股骨头,保留股骨距。若骨缺损严重,可行骨水泥填充;若股骨转子间骨折粉碎严重,可行钢丝捆扎固定。股骨上端扩髓后植入生物型假体翻修柄(北京春立正达公司160型假体翻修柄),对术区进行清洁后保留引流管,缝合切口。
2.2PFNA组 骨折断端牵引复位前,患者取仰卧位全身麻醉。常规消毒并用手术单覆盖手术部位后,在股骨大粗隆处作直切口。直接切开皮肤、皮下组织和肌肉,以充分暴露大转子。从内侧空间放置导针以引导骨髓扩髓,将合适的PFNA主钉置入髓腔。选择合适长度的螺旋刀片,在定位器的引导下,通过交锁钉置入股骨颈。再次应用X线片确认成功还原,随后锁定螺旋刀片和股骨远端交锁钉。最后保留引流管,缝合切口。
3 观察指标
手术相关指标:术中出血量、手术时长、术后当天引流量、下床活动时间、住院时间、骨愈合时间;治疗前后的Harris髋关节评分量表和卡氏功能状态(Karnofsky,KPS)评分;术后患者满意程度以及并发症(切口感染、延迟愈合、下肢静脉栓塞、髋内翻、压疮、尿路感染、肺部感染、固定松动)发生率和术后再骨折发生率。
通过电话或门诊复诊等方式对患者病情进行术后3个月随访,每个月随访1次,对患者进行Harris评分和KPS评分。Harris评分:评估髋关节手术的结果,旨在评估成人人群中的各种髋关节残疾和治疗方法,评分最高为100分(最佳结果),包括疼痛(1项,0~44)分、功能(7项,0~47分)、无畸形(1项,4分)和关节活动(2项,5分)[8]。KPS评分:根据活动状态评分表评估患者的生活能力,满分100分。≥80分为非依赖级;50~70分为半依赖级; <50分为依赖级。分数越高生活能力越强[9]。
4 统计学分析
结 果
1 两组患者基本情况比较
两组患者年龄、性别比较差异无统计学意义(P>0.05);而PFNA组手术时长、术中出血量、术后当天引流量、术后Harris总分与HHA组比较明显减少(P<0.05);但HHA组下床活动时间、骨愈合时间以及住院时间与PFNA组相比显著减少;两组患者KPS评分在治疗前比较差异无统计学意义(P>0.05),但治疗后两组患者均显著提升且HHA组明显高于PFNA组(P<0.05);术后并发症方面,HHA组显著低于PFNA组(P<0.05)。见表1。HHA治疗老年A3.3型股骨转子间骨折典型病例见图1。

表1 两组患者基本情况比较

图1 患者女性,85岁,道路交通伤致A3.3型股骨转子间骨折,采用HHA治疗。a.术前X线片显示A3.3型股骨转子间骨折;b.术后3个月X线片显示假体固定良好
2 效益-风险评价指标决策树建立
建立半髋关节置换术治疗老年A3.3型股骨转子间骨折的效益-风险评价指标决策树。见图2。效益和风险指标各占50%的权重,其中效益指标中对患者病情影响最大的是骨愈合时间和Harris评分,风险指标影响较大是切口感染和下肢静脉栓塞两种并发症。
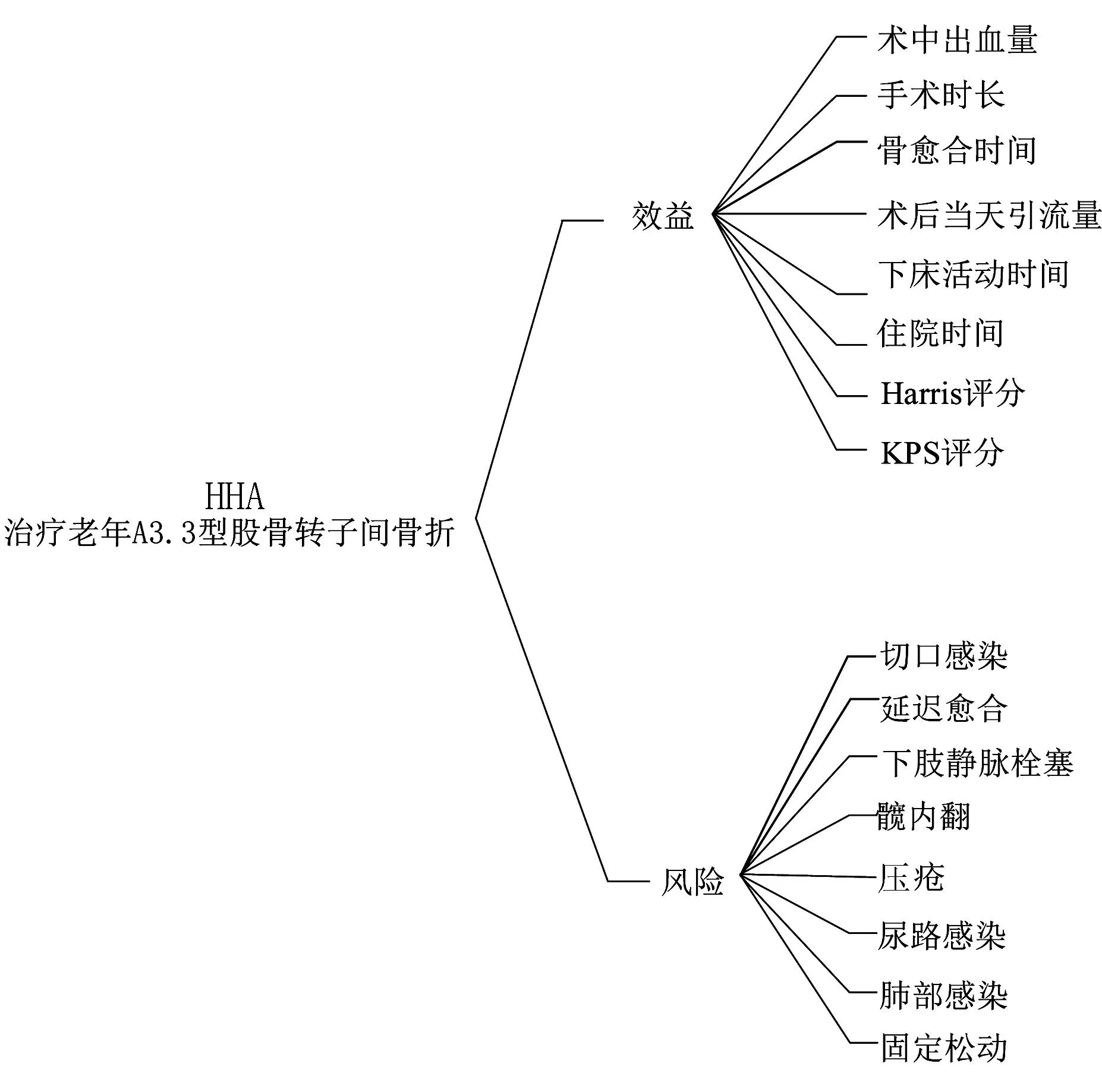
KPS:卡氏功能状态
3 效益、风险指标合并结果比较
将两组患者效益和风险指标进行合并,结果见表2。与PFNA组比较,HHA组的下床活动时间、骨愈合时间、住院时间、Harris评分、KPS评分以及并发症发生率均得到明显改善(P<0.05);但在手术时长、术中出血量以及术后当天引流量方面,PFNA组更具优势(P<0.05)。

表2 效益、风险指标合并结果的比较
4 两种治疗方式的效益值和风险值比较
HHA和PFNA治疗老年A3.3型股骨转子间骨折效益值分别为72和64,根据蒙特卡洛模拟,两组的效益值相差8,HHA组与PFNA组相比显著提升,产生差异的概率达100%。见表3。两者风险值分别为72(HHA组)和51(PFNA组),蒙特卡洛模拟后结果显示两组风险值相差21,产生差异的概率达100%。见表4。
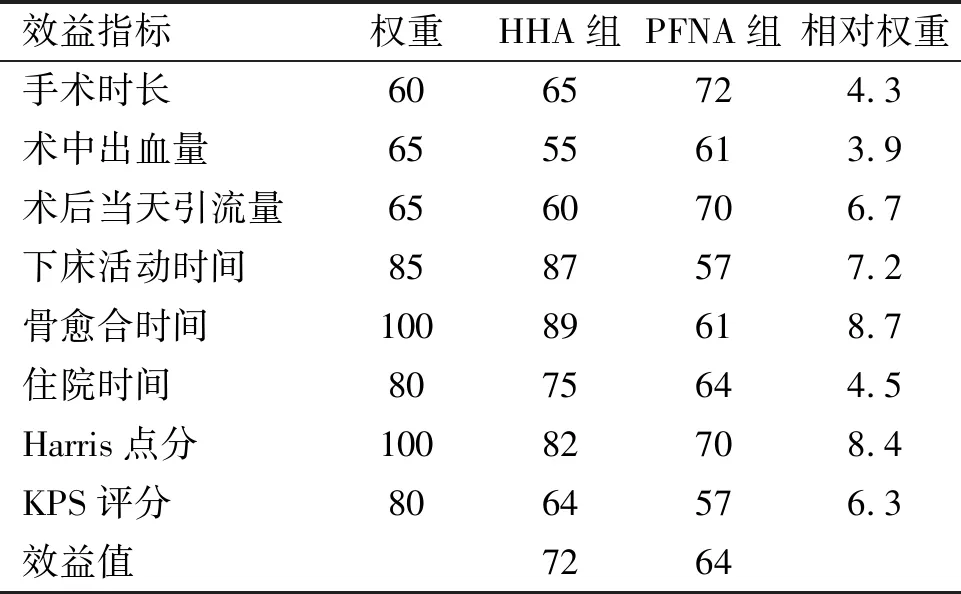
表3 治疗老年A3.3型股骨转子间骨折效益值比较

表4 治疗老年A3.3型股骨转子间骨折的风险值比较
5 综合效益值、风险值比较
综合效益和风险值比较发现HHA组效益-风险值为72,比PFNA组(57)高15[95%CI(13.78~26.69)],HHA组总效益-风险值高于PFNA组的概率达100%。见图3、4。

KPS:卡氏功能状态;HHA:半髋关节置换;PFNA:股骨近端髓内钉

图4 治疗老年A3.3型股骨转子间骨折的效益-风险差异模拟
6 效益-风险评价敏感性分析
HHA治疗老年A3.3型股骨转子间骨折的效益和风险同等重要,在0~100%风险相对权重范围内,HHA组效益-风险总值总是高于PFNA组,风险相对权重无论如何改变,评价结果均将保持不变,由此表明多准则决策评价模型的稳定性较好。见图5。
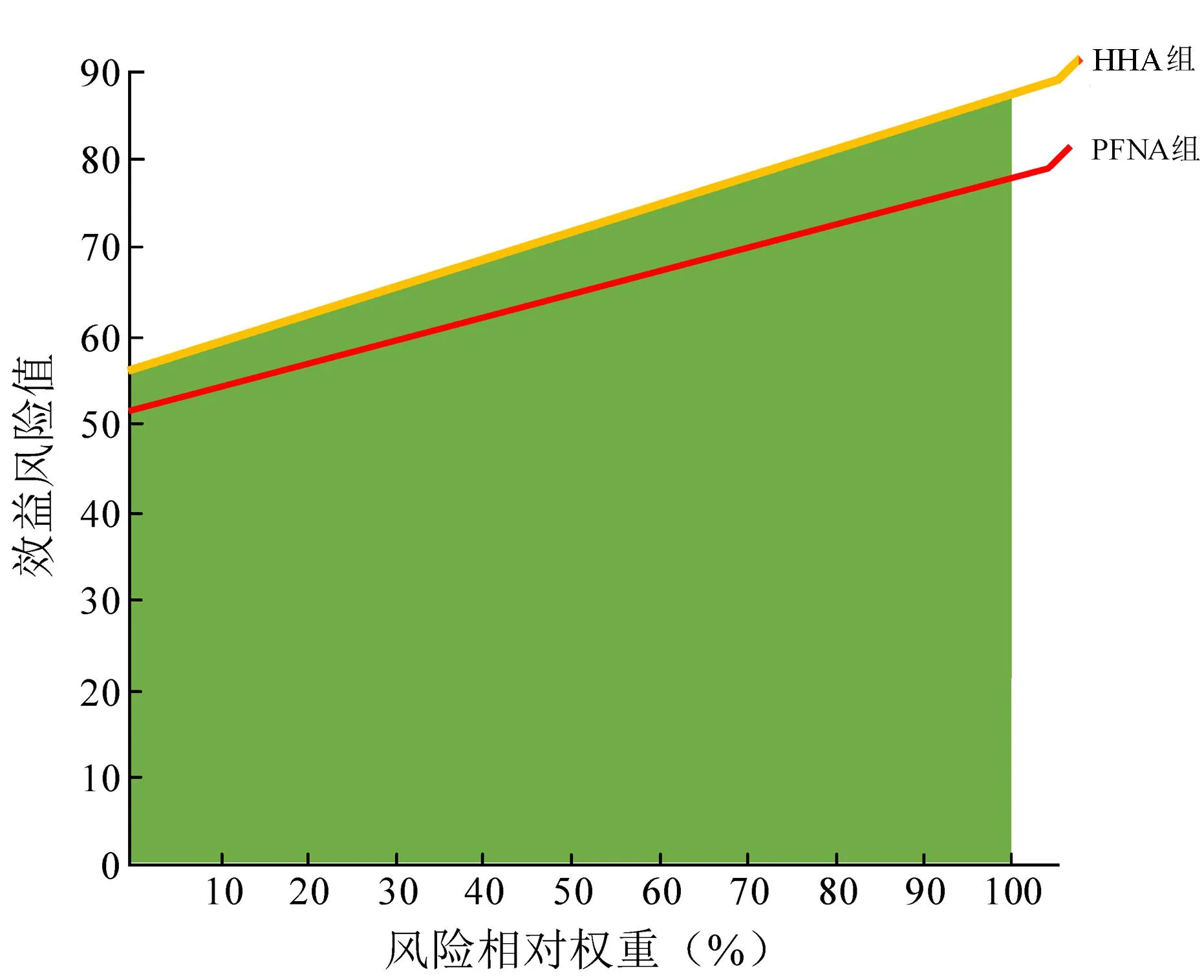
HHA:半髋关节置换;PFNA:股骨近端髓内钉
讨 论
当今老年人对髋关节功能的要求越来越高,老年人股骨转子间骨折已成为一个重要的公共卫生问题[10]。大多数研究将髋部骨折视为单一的、均匀的情况,而髋部骨折包括两种主要的解剖类型:股骨粗隆间区骨折和股骨颈骨折,前者属于囊外骨折,后者属于囊内骨折[11]。一项前瞻性研究显示年龄和健康状况差是股骨转子间骨折的易发因素,这些患者往往预后较差,术后整体健康状况恶化,约30%患者在术后1年内死亡[12]。贫血、输血需求、较长住院时间、再次手术、术后感染等均是造成病死率和高残疾的主要因素,即使得到较好的治疗,大多数患者也出现行动能力下降的表现[13]。已有研究表明髋部骨折患者术后功能水平与营养状况、手术时间、认知障碍、非负重状态和术前自主性和依赖性等因素有关,骨折前的功能水平也是康复预测指标之一[14-15]。面对老年人转子间骨折的发生率急剧增加,治疗方案因人而异。
近年来,随着内固定技术的不断发展和完善,PFNA已广泛应用于股骨转子间骨折的治疗。由于具有手术时间短、创伤小、出血量小等优点,其治疗效果也得到了大家的认可。然而,在手术过程中需要多次X线检查和不断调整才能获得满意的治疗效果,失败率高达50%[16]。而且由于老年患者肌肉质量的加速减少,非负重状态与1年功能预后不良相关[17],本研究也证实了这一结论。本研究发现PFNA术后恢复时间较长,可能会长期卧床,导致并发症发生率较高,更加不利于预后。此外,粉碎、骨质疏松和不稳定常妨碍老年患者在不稳定股骨转子间骨折内固定后早日恢复完全负重,虽然大多数骨折可以进行内固定,但骨折的复杂性或其他患者相关因素可能迫使骨科医师考虑HHA作为治疗的选择。
HHA可作为治疗不稳定转子间骨折的替代方案,与内固定比较,可避免发生与拉力螺钉脱落相关的并发症,降低骨折不愈合等风险[18]。本研究发现,与PFNA手术比较,HHA缺点是术中失血量大、需要输血量高、手术时间长。然而,考虑到早期功能恢复,HHA可能有利,因为HHA让患者立即具备了负重能力[19]。除此之外,HHA的主要优势还包括较低的再手术率、快速康复和缩短住院时间,这些均有助于降低与长时间不活动相关的临床问题的风险(如肺炎、静脉血栓和压疮)[20]。
本研究潜在局限性:首先,这是一项单中心回顾性研究。为了进一步改善模型的临床应用环境,需要对不同人群进行额外的外部验证。其次,其他血液指标等信息并未包含在模型中,这可能为本研究的模型提供更多个体化证据。笔者团队打算将更多的变量纳入模型中以提高其准确性。
综上所述,如果遇到稳定的转子间骨折,且无明显骨质疏松,PFNA不仅具有生物力学优势而且损伤更小,术中出血量更少;然而,当治疗骨质量不稳定的骨折时,尤其外侧壁发生粉碎性骨折,HHA可能是更好的选择,虽然其可能手术时间和术中出血量会增加,但可有效降低内固定失败和再手术的概率。
作者贡献声明:刘弘扬、罗程、于芳:数据分析、文章撰写;许弘佳:设计方案、文章修改;赵晓勇、任原:收集数据并制作图表