早产儿急性肝功能衰竭
2024-02-25刘成博朱云开陆永健张拥军夏红萍
周 琳 刘成博 刘 明 朱云开 陆永健 张拥军 夏红萍
上海交通大学医学院附属新华医院1.新生儿科,2.医学影像科,3.超声诊断科,4.口腔科(上海 200092)
2021年11月,新生儿重症监护室(NICU)收治了1 例胎龄34 周的早产儿,入院后发现患儿躯干皮肤散在出血点、静脉穿刺部位止血困难,凝血功能障碍,随后出现胆汁淤积、腹水、肝酶升高等肝功能衰竭表现。经过多学科(MDT)查房,制定进一步诊疗方案,完善肝穿刺活检,结合血液学检查、影像学检查及病理学检查结果证实为妊娠同族免疫性肝病-新生儿血色病(gestational alloimmune liver diseaseneonatal hemochromatosis,GALD-NH)。本次查房通过分析本例患儿的临床特点,为新生儿肝功能衰竭提供诊断及鉴别诊断思路,提高对GALD的认识。
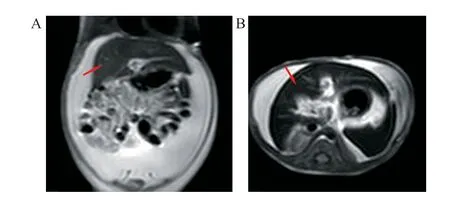
图1 腹部MRI 影像学检查结果
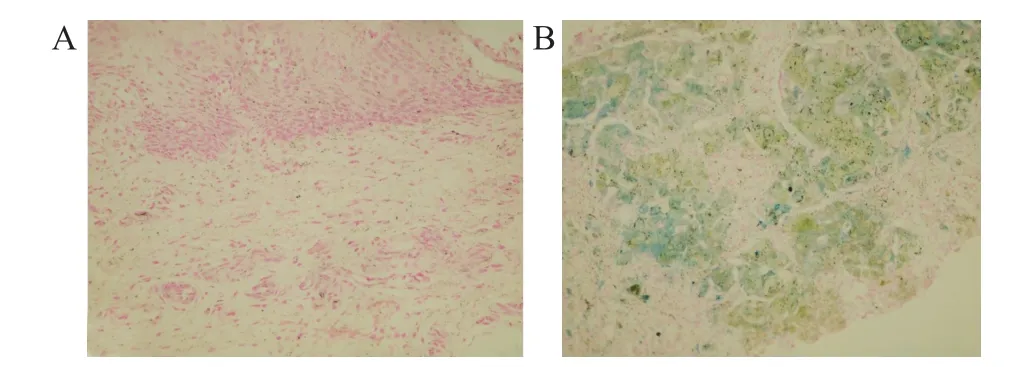
图2 口腔黏膜和肝脏病理染色结果(鲁士蓝染色×200)
1 病史资料
1.1 现病史
患儿,男,出生1小时。G1P1,胎龄34周,因“重度宫内发育迟缓”剖宫产娩出,出生体重1 300 g,Apgar 评分:9 分-10 分-10 分。羊水清,量中,脐带绕颈一周,胎盘偏小。生后予以常规处理后,鼻导管吸氧下转运至我科。
1.2 母孕史
母孕期有甲状腺功能减退病史,口服左甲状腺纳片治疗。有妊娠糖尿病,饮食控制。母孕32 周发现轻度高血压,少量蛋白尿,肝功能异常,予以降压、保肝治疗。
1.3 入院查体
体温36.4 ℃,脉搏133次/min,呼吸40次/min,收缩压/舒张压(SBP/DBP):76/36 mmHg,氧饱和度93%,神志清,反应可,前囟1.5 cm×1.5 cm,头围28.5 cm。胸部可见散在红色出血点,心肺听诊无异常,腹软,肝肋下1.5 cm,质软,脾肋下未及。四肢肌张力可,拥抱反射(±),觅食反射(-),吸吮反射(-),握持反射(-)。
1.4 辅助检查(入院当天)
血常规:白细胞5.39×109/L,中性粒细胞33.1%,血红蛋白159 g/L,血小板计数6×109/L。生化检查:胆汁酸9.9 μmol/L,丙氨酸氨基转移酶36.3 U/L,天冬氨酸氨基转移酶114.8 U/L,总胆红素59.5 μmol/L,直接胆红素9.99 μmol/L,总蛋白 31.9 g/L,白蛋白17.7 g/L,血氨96.00 μmol/L,乳酸6.20 mmol/L,尿酸283.56 μmol/L,尿素氮5.2 mmol/L,肌酐66.5 μmol/L。电解质:基本正常。凝血功能:凝血酶原时间>60.0 s,部分凝血活酶时间>180.0 s,纤维蛋白原0.50 g/L,凝血酶时间>60.0 s,D-D二聚体24.06 mg/L。C反应蛋白<1 mg/L,降钙素原0.34 ng/mL。胸腹片:两肺纹理稍模糊,腹部肠管充气。
1.5 入院后治疗
患儿入院后静脉穿刺处出血不止,伴口鼻腔出血,血常规示重度血小板减少。予禁食、呼吸机辅助通气、积极抗感染;血浆、冷沉淀、凝血酶原复合物、人纤维蛋白原改善凝血功能,低分子肝素抗凝;丙种球蛋白抑制免疫反应,输注血小板、红细胞、人血白蛋白等对症支持,VitK1、酚磺乙胺、血凝酶止血等治疗。生后第3天黄疸明显、胆汁淤积,超声检查示腹水,并进行性加重,血小板始终处于较低水平,凝血功能持续异常(表1)。生后20 天出现肝酶异常,予熊去氧胆酸利胆,谷胱甘肽保肝,肝功能无明显好转,直接胆红素比例进行性升高(表1)。完善其他辅助检查TORCH全套:均阴性,甲胎蛋白>121 000 ng/mL。肝、胆、脾、双肾、膀胱超声未见明显异常。血串联质谱示4-羟基苯乳酸及4-羟基苯丙胺酸及N-乙酰酪氨酸增高。尿气相色谱示苯乳酸、苯丙酮酸增高,考虑与静脉营养使用有关,可能继发于肝功能损害。生后21 天,铁蛋白220.0(20.0~290.0)μg/L,转铁蛋白1.07(2.0~3.6)g/L,血清铁27.6(11.6~28.1)μmol/L,不饱和铁结合力 0.6(34.2~48.2)μmol/L,总铁结合力28.2(50.0~77.0)μmol/L,转铁蛋白饱和度=血清铁/总铁结合力97.8%(20%~55%)。初步诊断:早产儿;极低出生体重儿;小样儿;肝功能衰竭。为进一步明确肝功能衰竭的病因,进行大查房,患儿家系全外显基因检测阴性。

表1 患儿实验室检查各指标的变化
2 MDT查房
2.1 医师甲(新生儿科)
患儿系G1P1,胎龄34周,监测胎儿体重1个月未增加,因重度宫内发育迟缓而剖宫产娩出。出生体重1 300 g,头围28.5 cm,均<P3,故早产儿、小样儿诊断明确。患儿生后即出现血小板减少、凝血功能障碍、低蛋白血症,腹水,胆红素双相进行性升高、肝酶升高,考虑为肝功能衰竭表现。以积极对症治疗,无明显好转,需经一步检查明确病因,指导后续诊疗计划。
2.2 医师乙(新生儿科)
患儿为早产小样儿、肝功能衰竭诊断明确。分析新生儿肝功能衰竭可能的病因。①缺氧缺血性肝损害:患儿为糖尿病母亲婴儿,胎盘偏小,重度宫内发育迟缓,存在宫内缺血缺氧高危因素,但产前无明显胎心监测异常病史,无出生时窒息史,且该患儿生后予以积极保肝支持治疗后肝功能损害进行性加重,单纯缺氧缺血性肝损害不支持。②感染性肝炎:患儿完善肝炎病毒抗体、梅毒螺旋体抗体、宫内感染(TORCH抗体)等均为阴性,生后无严重细菌感染、真菌感染等表现,故不支持。③胆道梗阻性疾病:该患儿发病早、肝胆超声未见明显胆道系统结构异常,故不考虑。④药物性肝损伤:患儿发病前无肝脏毒性药物使用史。⑤先天性代谢性疾病:部分疾病如希特林蛋白缺乏症、酪氨酸血症等,也可能出现肝功能异常合并凝血障碍,患儿血串联/尿气相质谱分析有多种氨基酸升高,考虑继发于肝功能衰竭,未见特异性异常。⑥遗传性肝病:先天性肝内胆管发育不良综合征,关节挛缩-肾功能不全和胆汁淤积综合征等遗传性疾病也可致胆汁淤积,患儿已完善基因检查,待后续结果协助明确。⑦妊娠同族免疫性肝病:文献报道妊娠同族免疫性肝病可引起生后早期严重肝损伤甚至肝功能衰竭,是胎儿期严重肝损伤在新生儿期的延续性表现。部分妊娠同族免疫性肝病可出现多组织铁沉积的新生儿血色病表现。新生儿血色病患儿甲胎蛋白明显升高,血清铁蛋白升高、转铁蛋白下降和转铁蛋白饱和度升高。该患儿严重宫内发育迟缓,生后即出现血小板减少、凝血障碍,血清转铁蛋白下降和转铁蛋白饱和度升高,与之相符。新生儿血色病除肝脏外,可出现多组织包括胰腺管状上皮、心肌、甲状腺滤泡上皮、口咽及呼吸道黏膜层涎腺体等肝外铁沉积表现。为进一步明确,请各学科评估,是否有条件完善腹部脏器铁沉积、口腔黏膜及肝脏活检以行病理检查。
2.3 医师丙(医学影像科)
新生儿血色病是一种表现为铁在肝内外组织沉积相关的严重肝脏疾病。磁共振成像(MRI)检查是无创性诊断铁沉积的非侵袭性检查,T 2 WI 可区分铁负荷及正常组织。该患儿如考虑新生儿血色病,可行腹部MRI 评估肝脏、胰腺、脾脏等是否有铁沉积表现。
2.4 医师丁(口腔科)
新生儿血色病可在口咽黏膜涎腺体铁沉积,口腔黏膜活检在成人较常见,在新生儿进行不多。该患儿为早产儿,目前经口气管插管呼吸机辅助通气中,仅可取少许下唇黏膜组织,可能因所取组织较小,影响检查结果。患儿凝血功能差,活检后注意创面缝合、止血。
2.5 医师戊(超声诊断科)
脏器病理检查有助于明确肝衰竭的病因,患儿有肝穿刺指征,但是患儿存在凝血功能障碍,行肝穿刺活检有出血风险,充分告知家属并签署知情同意术,术前需积极补充凝血因子,术后注意加强止血。
3 其他诊断依据及诊疗结局
患儿腹部MRI示大量腹水,肝、脾T2WI弥漫性信号减低,胰腺显示不清(图1A、1B)。患儿取下唇黏膜组织0.2 cm×0.2 cm进行活检,病理示小块黏膜,被覆鳞状上皮黏膜充血,普鲁士蓝染色阴性(图2A)。超声引导下使用18G-BARD一次性穿刺活检枪穿刺,取得3根16 mm肝组织送检。病理示肝小叶结构紊乱,肝细胞水肿,气球样变,可见凝固坏死,肝小叶内及肝小叶间纤维组织增生,急、慢性炎细胞浸润,汇管区结构紊乱,纤维组织及胆小管增生,伴急、慢性炎细胞浸润,局灶区见颗粒样铁沉积(普鲁士蓝阳性),见图2B。家系全外显基因未检测到可解释患儿主要表型的致病突异。
该患儿生后短期即出现急性肝功能衰竭,凝血功能障碍,低蛋白血症,腹水,实验室检查示甲胎蛋白蛋白升高,血清转铁蛋白下降和转铁蛋白饱和度升高,腹部MRI示肝、脾T2WI弥漫性信号减低。肝穿刺活检病理示肝细胞坏死,局灶见铁颗粒沉积。结合MDT查房讨论分析(图3)及讨论后检查结果,诊断为妊娠同族免疫性肝病-新生儿血色病。再次给予丙种球蛋白及对症治疗,患儿肝功能无好转,腹水进行性增多,凝血功能障碍难以纠正,最终死亡。
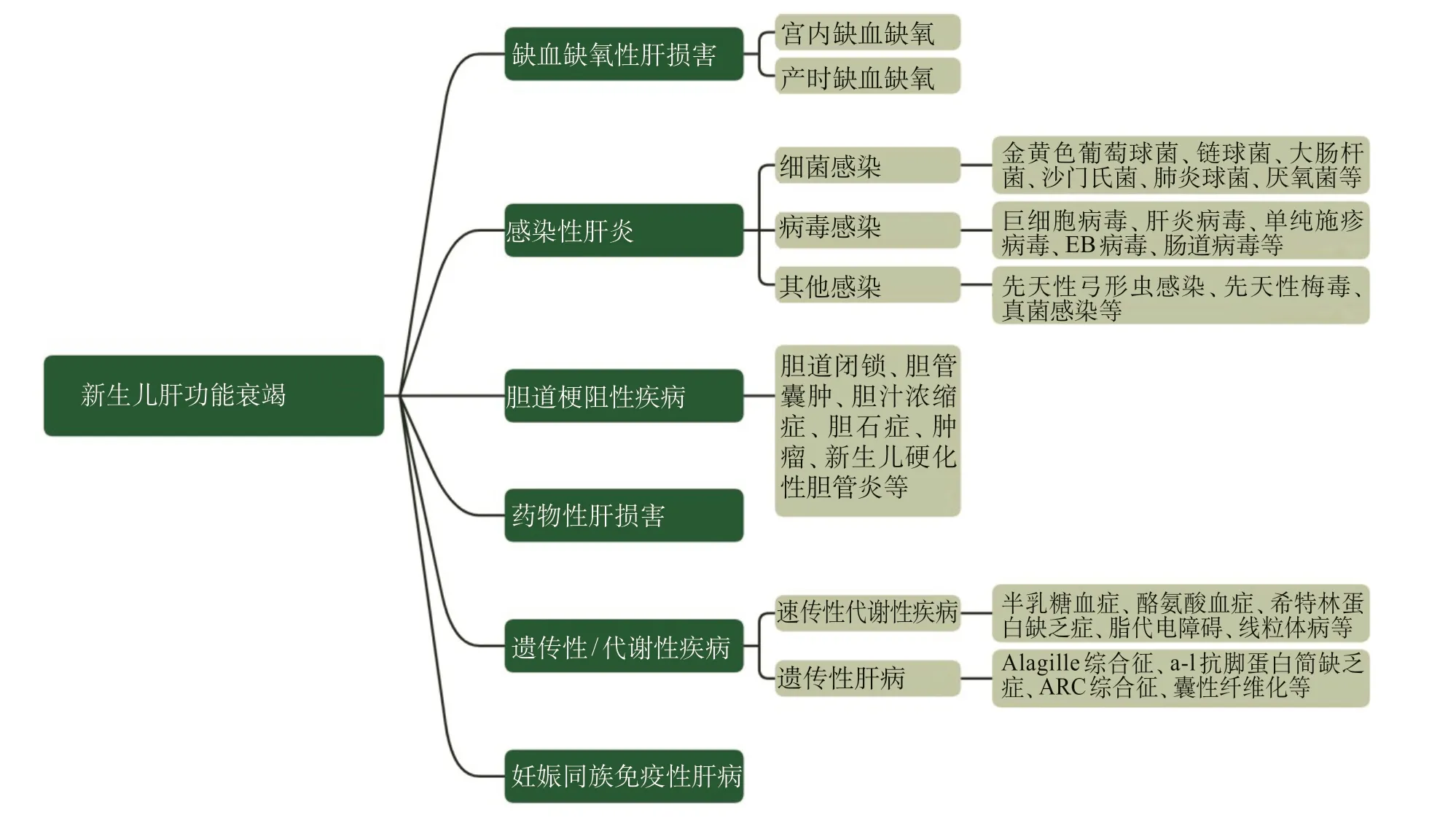
图3 新生儿肝功能衰竭的鉴别诊断
4 讨论
妊娠同族免疫性肝病(gestational alloimmune liver disease,GALD)是一种母体同种免疫性损伤。在已知新生儿急性肝衰竭病因中占60%~90%[1]。GALD抗原具有膜结合性特点,在胎儿期广泛表达。抗原透过胎盘进入母体,一旦致敏,则母体形成抗胎肝免疫球蛋白G,输入性结合于胎肝,通过经典途径激活胎儿补体,形成膜攻击复合物,造成胎儿肝脏损伤[3]。其肝损伤于胎儿期,对发育中的肝细胞的持续损伤导致不能形成正常的肝实质,导致胆小管的增殖和广泛的肝实质纤维化[1]。部分病例出现以弥漫性肝脏病变及多种肝外组织铁沉积为特征的新生儿血色病(neonatal hemochromatosis,NH)表现。1961年,Laurendcau等[2]首次描述了NH。2010年Pan等[3]发现,NH 属胎儿期肝损伤的继发性病变。NH 与遗传性血色病不一样,铁沉积是肝损伤的结果,而遗传性血色病是由HFE基因变异引起肠道铁吸收增加,导致全身铁过载,肝脏受累致肝损伤。GALD大多数活产GALD 患儿有胎儿宫内异常病史,如宫内发育迟缓、羊水过少,或早产[4]。
GALD 可于生后数小时,少数为生后数周出现肝损害表现,临床表现以肝功能衰竭、多脏器衰竭、低血糖、凝血功能明显异常、血小板减少、低蛋白血症、伴或不伴腹水、水肿(非免疫性水肿)、少尿为显著特点[5]。患儿生后数天出现黄疸,绝大多数结合、非结合胆红素均升高,总胆红素>300 μmol/L,血清转氨酶水平与肝损程度不成比例[5]。GALD患儿甲胎蛋白明显升高,100 000~600 000 ng/mL[6]。血清铁蛋白升高是GALD-NH 的敏感性指标,同时伴有血清转铁蛋白下降和转铁蛋白饱和度升高[5]。本例生后即出现严重凝血功能异常、总胆红素和直接胆红素升高、腹水、血清转氨酶水平轻度升高,初步排除缺氧缺血性肝损伤、细菌和宫内感染、遗传代谢性疾病引起,考虑GALD可能,完善铁代谢及甲胎蛋白检测,结果符合GALD-NH改变。
GALD-NH通过病理确诊,大体呈现肝脏表面多发结节造成肝脏形态破坏,肝组织呈重度肝损伤表现,肝细胞可明显减少(常小于正常新生儿肝细胞的10%),在一些病例中甚至没有正常肝细胞存在。残存的肝细胞和胆管细胞铁质沉着、巨细胞或假腺泡变,伴毛细胆管堵塞、小叶内及中心静脉周围显著硬化及明显纤维化,与成人急性或亚急性肝衰竭相似,残存肝细胞存在粗颗粒样铁沉着,与正常新生儿肝脏薄雾状铁沉着不同[5,7-9]。铁沉着可累及肝外组织,包括胰腺管状上皮、心肌、甲状腺滤泡上皮、口咽和呼吸道黏膜层涎腺体[5]。临床推荐口腔黏膜活检和/或MRI确定肝外组织铁沉着,取样充分情况下,2/3病例口腔黏膜铁染色阳性;T2-加权MRI可判断胰腺及肝脏铁沉着,阳性率也可达到2/3[5,8,10]。由于GALD-NH患儿多存在严重凝血功能障碍,活检难度大。MRI 的梯度回波序列已成为无创性诊断新生儿铁沉积的非侵袭性检查,正逐步取代传统的血清铁蛋白和肝脏活检测定肝内外铁浓度检查[11]。本例患儿为早产儿,经口气管插管,且凝血功能异常,下唇黏膜取材受限,可能未取到涎腺体,影响铁染色阳性率。腹部MRI 及肝脏穿刺活检结果符合GALD-NH表现。
目前GALD治疗策略倾向于换血疗法联合大剂量静脉用免疫球蛋白(intravenous immunoglobulin,IVIG,1 g/kg)等免疫治疗,目前已有多个病例证明其有效性[12-15]。肝衰竭患儿一旦考虑GALD,立即予以首剂IVIG,随后开始评估[16]。如GALD确诊且临床无改善,可采用第二剂IVIG联合换血治疗。一项纳入16 例GALD 婴儿的病例系列研究报道了大剂量IVIG治疗,其通常与换血疗法联合使用,与131例历史对照者相比,接受治疗的婴儿在没有肝移植的情况下生存率明显增加(17%对75%)[13]。截止2012 年该团队采用此方法治疗的44 例患儿存活率高达79%[5]。尽管这种治疗方法的临床证据有限,但鉴于该病的同种免疫发病机制,推测这种方法是合理的[17]。由于该治疗能减轻免疫介导反应而无法逆转肝损伤,因此肝功能恢复较慢,平均为4~6周[18]。未接受换血疗法或IVIG 治疗的婴儿结局较差,在不进行肝移植的情况下生存率约为10%[14,19]。对于IVIG 治疗无效的患儿,肝移植仍然是一种选择。肝移植可治愈疾病,但由于缺乏合适的供体,且出血和感染等并发症的风险增加,该年龄段患儿肝移植较为困难。然而,GALD 肝移植治疗的结局与该年龄段其他原因所致急性肝衰竭的治疗结局相似[14]。GALD 可发生于首次妊娠及随后的妊娠中,这表明致敏作用发生在妊娠期间,而不仅是分娩时(大多数其他妊娠期同种免疫性疾病发生于分娩时)[10]。先证病例后的GALD复发率约为95%,包括流产和新生儿肝衰竭,与胎儿同种免疫损伤的机制相符,而非先天性遗传模式[10,19]。生育过GALD患儿的母亲再次妊娠,产前IVIG治疗可降低疾病复发率[19]。目前推荐从妊娠14或18周开始IVIG治疗,每周1次直至分娩[20]。该患儿确诊时间晚,一般情况差,家属放弃治疗,故未行换血,最终患儿死亡。
综上所述,新生儿肝衰竭除需考虑感染性肝病、胆道系统阻塞性肝病、遗传性代谢性疾病外,还需考虑GALD-NH,多学科诊疗,明确诊断,及时治疗。
