三尖瓣下移畸形合并房间隔缺损20 例手术治疗结果分析
2024-02-24马润伟穆纯杰
金 雄,马润伟,穆纯杰
(云南省阜外心血管病医院心外科,云南 昆明 650102)
三尖瓣下移畸形又称埃博斯坦畸形(Ebstein’s anomaly),是一种少见的先天性心脏病,患病率为1~5 人/20 万,在所有先天性心脏病中占比不足1%[1]。其主要特征是三尖瓣发育异常和病理性瓣叶结构异常,导致右心室功能障碍[2]。与其他先天性反流性三尖瓣疾病相比较,三尖瓣下移畸形最主要的特点是隔叶顶端的移位程度[儿童 >15 mm,成人 > 20 mm 或≥8 mm/(m2体表面积)][3]。此外,三分之二的患者存在房间隔缺损(atrial septal defect,ASD)或持续性卵圆孔(patent foramen ovale,PFO)开放,患者可因心房水平分流出现发绀症状[4]。本研究回顾性分析云南省阜外心血管病医院心外科诊治的20 例三尖瓣下移畸形合并ASD 患者手术治疗的效果,并总结手术处理经验和策略,现报告如下。
1 资料与方法
1.1 一般资料
回顾性分析2017 年9 月至2021 年6 月云南省阜外心血管病医院心外科收治的20 例三尖瓣下移畸形患者临床资料。纳入标准:(1)经胸超声心动图诊断为三尖瓣下移畸形,即经胸超声心动图提示隔叶顶端的移位程度[儿童 > 15 mm,成人 >20 mm 或≥8 mm/(m2·体表面积)][1];(2)经胸超声心动图诊断房间隔缺损[5]。排除标准:合并其他导致三尖瓣反流的疾病,如三尖瓣脱垂、三尖瓣瓣环扩张、风湿性三尖瓣关闭不全、感染性心内膜炎三尖瓣关闭不全等导致的三尖瓣反流。20例患者均为首次就诊。本研究已通过云南省阜外心血管病医院伦理委员会审核(20231023)。
1.2 手术方法
20 例患者均采用全静脉复合麻醉气管插管,选择胸骨正中切口,术前、术后常规行经食管超声心动图检查。行升主动脉插管和上、下腔静脉插管,常规建立体外循环,经主动脉根部灌注组氨酸-色氨酸-酮戊二酸盐液保护心肌,心包内置冰屑,在中低温体外循环下进行手术。
三尖瓣下移畸形矫治术中,术中体外循环停机前,常规监测右心房压力,若右心房压力 >15 mmHg(1 mmHg=0.133 kPa),则保留原有房间隔缺损或行房间隔开窗术,开窗大小直径约3~5 mm;反之,则一期关闭房间隔缺损。合并室间隔缺损的2 例患者采用6~0 prolene 线直接缝合关闭;合并动脉导管未闭的1 例患者行动脉导管未闭结扎术,在体外循环建立后未阻断升主动脉,即并行循环下采用10 号丝线进行双重结扎。
1.3 随访方法
门诊随访时间节点为术后1、3、6、12 个月,1 a 后每1~2 a 常规随访1 次,随访项目包括超声心动图、心电图和胸部X 线片。通过电话随访追踪患者复查结果及询问临床症状,内容包括术后活动耐量评估及症状改善情况、再次入院或再次手术治疗情况等。随访时间截至2022 年6 月。
1.4 观察指标
记录体外循环时间、主动脉阻断时间、手术方式、房间隔缺损闭合情况、围手术期死亡、术后症状改善情况等,以及手术前及随访期间各心室大小及左心室射血分数。
1.5 统计学处理
采用SPSS 24.0 统计学软件进行分析。服从正态分布的计量资料用均数±标准差()描述,不服从正态分布的计量资料用M(Q25,Q75)描述;计数资料用例数和百分数描述。对治疗前后差值进行正态性检验,若差值服从正态分布,则采用配对t检验;若差值不服从正态分布,则采用Wilcoxon符号秩检验。P< 0.05 为差异具有统计学意义。
2 结果
2.1 围手术期情况
20 例患者中,男性5 例,女性15 例;初次手术年龄为3 岁7 个月~49 岁,其中≤5 岁者4例,≥40 岁者2 例。三尖瓣后叶下移24~55 mm,平均(39.60±9.70)mm;隔叶下移11~41 mm,平均(29.10±8.86)mm。患者主要临床症状包括心悸(2 例,10.0%)、活动耐量减低(12 例,60.0%)、发绀(6 例,30.0%)。采用Carpentier 分型[6],其中A 型3 例、B 型8 例、C 型3 例、D 型2 例,其中合并室间隔缺损2 例,其室间隔缺损直径大小分别为3 mm 和4 mm,均为膜周型;合并动脉导管未闭1 例,内径约3 mm,为管型。整组体外循环时间为121.84(40.36,73.54)min,主动脉阻断时间为(80.50±25.80)min。16 例患者(Carpentier分型A 型3 例、B 型8 例、C 型3 例、D 型2 例)选择双心室矫治术,其中采用水平房化心室折叠三尖瓣成形术(Danielsons 术式)2 例,采用垂直房化心室折叠三尖瓣成形术(Carpentier 术式)4 例,锥形重建术10 例;2 例患者(Carpentier 分型C 型1 例、D 型1 例)选择1 个半心室矫正术(三尖瓣成形术加双向Glenn 手术);2 例患者(Carpentier分型均为D 型)行双向Glenn 术。20 例患者无围手术期死亡,合并房间隔缺损在进行体外循环矫治时均一期闭合。20 例患者术后胸闷、气促、下肢水肿等心功能不全症状及发绀较术前均有显著改善或消失。
2.2 随访情况
19 例患者获得随访,随访率为95.0%(19/20),随访时间为3~36 个月。随访期间无患者死亡。2 例患者因中大量心包积液于云南省阜外心血管病医院接受二次手术治疗,再手术率为10.53%(2/19)。
2.3 心脏大小和功能改善情况
术后20 例患者心脏大小均有不同程度的改善。术后1 个月复查,患者左心房和左心室较术前缩小,差异有统计学意义(t值分别为3.327 和3.707,均P< 0.05);而术后3、6、12 个月复查则未见变化。术后1、3、6、12 个月复查,患者右心室与术前相比均有所缩小(Z值分别为-3.970、-3.926、-3.924、-3.923,均P< 0.05),而射血分数较术前均有明显提高(Z值分别为-3.984、-3.933、-3.931、-3.925,均P< 0.05),见表1。
表1 三尖瓣下移畸形合并房间隔缺损患者术前及术后心脏大小及心功能情况[()/M(Q25,Q75)]Tab.1 Cardiac size and function of patients with Ebstein’s anomaly combined with atrial septal defect before surgery and after surgery[()/M(Q25,Q75)]
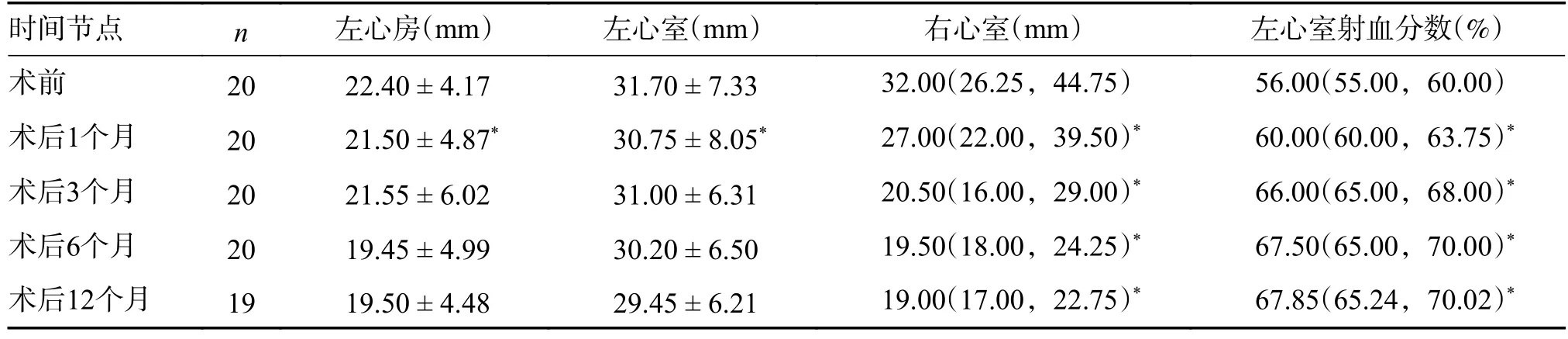
表1 三尖瓣下移畸形合并房间隔缺损患者术前及术后心脏大小及心功能情况[()/M(Q25,Q75)]Tab.1 Cardiac size and function of patients with Ebstein’s anomaly combined with atrial septal defect before surgery and after surgery[()/M(Q25,Q75)]
与术前比较,*P < 0.05。
3 讨论
三尖瓣下移畸形是三尖瓣反流最重要的先天性因素,目前,学术界对三尖瓣下移畸形分型仍以Carpentier 分型为主。三尖瓣下移畸形患者是否出现症状与瓣膜病变严重程度密切相关,具有从严重症状新生儿到无症状成人的一系列临床表现[7]。目前,关于三尖瓣下移畸形手术时机及合并房间隔缺损处理仍有争议。根据美国相关指南,三尖瓣下移畸形的手术指征目前包括:(1)持续存在心功能不全的症状或心功能分级呈进行性恶化;(2)发绀(氧饱和度 < 90%);(3)矛盾性栓塞;(4)胸部X 线片显示心脏进行性扩大;(5)进行性右心室扩张或右心室收缩功能障碍[8]。也有学者建议三尖瓣中度反流且有症状(纽约心脏病协会心功能分级 > II 级或心律失常)或运动能力恶化也是手术指征之一[9]。Badiu 等[10]认为即使在无症状或症状不明显的患者中,也必须在心脏扩大和心功能发生变化之前进行早期手术。Stephens 等[11]则认为手术应该推迟至症状出现、发绀变得明显或发生矛盾性栓塞时进行。在三尖瓣下移畸形诊断中,超声心动图具有独特的价值和优势[12],本研究即采用超声心动图进行诊断。牟俊等[13]提出,三尖瓣下移畸形的双源CT 表现也具有特征性,尤其是被诊断为合并心脏外大血管的畸形。心脏MRI能准确提供患者左右心室容积、三尖瓣瓣叶形态、房化右心室大小及右心功能水平,并且可为外科手术策略提供参考,近年来也受到重视[14−15]。
双心室矫治术仍是三尖瓣下移畸形首选的治疗方法。本组20 例患者中,16 例采用双心室矫治术,其中2 例采用Danielsons 术式,4 例采用Carpentier 术式,10 例患者采用锥形重建术。Danielsons 术式和Carpentier 术式是根据房化右心室的大小进行不同程度的切除或折叠,然后将三尖瓣的前叶和后叶进行常规荷包缝合。但无论是Danielsons 术式或Carpentier 术式,其本质均为单瓣法成型,为非解剖修复;术后中远期三尖瓣反流及右心功能下降值得密切关注[16]。锥形重建术主要目的是通过锥形重建形成中心性血流和瓣叶完全对合,减少三尖瓣反流[17]。其优点主要有:接近正常三尖瓣解剖形态,血流位于中央处,三尖瓣瓣叶可完全对合;缺点主要表现为:三尖瓣狭窄,折叠方式可引起右冠状动脉扭曲或受压;右心室功能恶化,远期三尖瓣反流情况需密切随访[18]。Beroukhim 等[19]利用心血管MRI 对三尖瓣锥形重建术后心室容积、心室顺应性等研究发现,锥形重建技术能减轻右心室对左心室容积及舒缩不同步的影响,术后左心室容积顺应性特别是基底部顺应性增加,使左心室收缩变得更同步。对于新生儿及18 岁以下年轻人,锥形重建术顺应右心室的发育生理,表现出与心脏共同发育的特点,弥补了之前其他术式随着患者身体的生长发育所带来的缺点及不足[20−21]。
本研究中2 例患者(Carpentier 分型C 型1 例、D 型1 例)采用1 个半心室法(三尖瓣成形术加双向Glenn 手术),此2 例患者术前超声心动图提示右心室发育较差,功能右心室仅残余右心室流出道,可见未发育的三尖瓣残迹,三尖瓣隔叶、后叶几近缺如;术毕经食管超声心动图提示右心功能很差,测量右心房压力为16~18 mmHg,遂行双向Glenn 术以减轻右心室容量负荷,术毕超声心动图提示患者右心功能较前明显好转。一个半心室矫治术的适应证主要考虑以下几点:严重右心室功能不全或左心室功能不全,功能右心室等于正常右心室的1/2~1/3;术后经食道超声心动图显示右心室使室间隔膨出并压迫左心室;停止体外循环后血流动力学不稳定,右心房压力>12 mmHg 且左心房压力为5 mmHg;右心室流出道梗阻伴右心室发育不良等[22]。本研究中仅2 例患者(Carpentier 分型均为D 型)行双向Glenn 术,其中1 例术前超声心动图提示右心室几乎完全房化、右心室室壁较薄,1 例右心室流出道有粗大冠状动脉横跨。行双向Glenn 术主要考虑以下几个因素:术前超声心动图或心脏MRI 显示右心功能差,房化右心室大,室间隔左移呈“D”字形改变[23];停机后测量中心静脉压与左心房压力比值大于1.5[24];术前超声心动图显示三尖瓣环狭窄并功能右心室较小等[25]。双向Glenn 术能有效减轻右心室负荷(尤其是房间隔完整时),还可改善三尖瓣功能,从而改善右心室和瓣膜的几何形态,减少对瓣膜干预,防止后期需行人工瓣膜置换或瓣环成形术带来的一系列问题;此外,在整个心输出期中能减轻右心室做功,从而改善左、右心室功能[26]。
在三尖瓣下移畸形中,房间隔缺损是最常见的合并畸形。这类患者在运动期间可导致矛盾性栓塞发生,1/4 的患者表现出可能由矛盾栓子引起不良事件的疾病,如脑卒中、短暂性脑缺血发作、脑脓肿或心肌梗死等[27]。房间隔缺损是否关闭、关闭时机及关闭方式值得思考,主要原因为关闭房间隔缺损后可导致中心静脉压升高和左心室前负荷降低导致的低心排[28]。目前,欧洲和美国心脏病学会指南建议房间隔缺损关闭[29−30]。也有学者建议在所有接受锥形重建手术治疗的患者中保留5 mm 房间隔缺损[31]。Ibrahim 等[32]和Mizuno等[33]在锥形重建术中对于房间隔缺损是否关闭处理策略为:若存在右向左分流,必须予以保留;若存在卵圆孔未闭,可单针缝合形成阀门关闭。若患者术前检查房化右心室大、右心功能较差或术前已发展为阻力型肺动脉高压,术中可考虑行房间隔开窗[34]。这可降低患者术后右心房压力,平稳度过术后危险期。术中体外循环停机前,需常规检测右心房压力,若右心房压力 > 15 mmHg,需行房间隔开窗术,开窗大小为3~5 mm,可有效减轻患者术后早期右心衰的发生[6]。但心房间残余分流的1 个潜在缺点是仍然存在自相矛盾的栓塞风险[35]。Leire 等[36]报道1 例68 岁男性患者因三尖瓣下移畸形造成中心型发绀而采用经皮房间隔缺损封堵取得良好效果的个案,Morrical等[37]报道在成人三尖瓣下移畸形修复手术后将未闭的卵圆孔及房间隔缺损闭合可显著提高患者运动期间最低血氧饱和度。因此,针对房间隔缺损在三尖瓣下移畸形中的处理,应根据患者术前、术中及术后各项指标进行充分评估。
综上所述,三尖瓣下移畸形手术适应证及手术时机的选择应遵循个体化原则,术前右心功能评估是手术能否实施的一个关键因素[38]。对合并房间隔缺损患者,建议矫治术中应一期关闭房间隔缺损,术中可根据右房压决定是否行房间隔开窗术。只有对三尖瓣下移畸形这一疾病有充分的了解和认识,才能准确对患者进行个体化治疗,改善疾病进程和提高患者生活质量。
