超声联合乳腺癌临床特征建立腋窝淋巴结转移logistic预测模型*
2024-02-23徐卫云
刘 佳,徐卫云,2△
(1.西南医科大学临床医学院,四川泸州 646000;2.绵阳市中心医院乳腺外科,四川绵阳 621000)
乳腺癌最常见的转移途径为淋巴结转移,临床上常采用多种影像学方法在术前了解腋窝淋巴结状态。超声因其无创、空间分辨能力强、视野更广等优点,常作为判断腋窝淋巴结状态的首选方法。超声引导下细针穿刺活检术(ultrasound-guided fine needle aspiration biopsy,UG-FNAB)因其具有创伤小、能直接获取可疑部位细胞、操作便捷等优势,已广泛用于术前初步了解乳腺癌患者腋窝淋巴结情况[1]。但UG-FNAB也因获取细胞样本量较少,部分淋巴结位置深而穿刺困难等问题,存在假阴性可能[2]。尽管穿刺活检是一项微创检查,但依旧有穿刺点出血、感染等风险。因此,本研究分析浸润性乳腺癌患者的病例资料,对与腋窝淋巴结转移有关的因素进行归纳,建立乳腺癌腋窝淋巴结转移logistic预测模型并验证,为提高无创腋窝淋巴结阳性检出率提供参考依据,现报道如下。
1 资料与方法
1.1 一般资料
回顾性收集2020年1月至2021年12月于绵阳市中心医院行穿刺活检诊断为浸润性乳腺癌且行腋窝淋巴结清扫术治疗的242例女性患者资料。纳入标准:(1)单侧病变,经穿刺活检证明是非特殊类型浸润癌或浸润性小叶癌的女性;(2)术前未行新辅助治疗;(3)均行同侧腋窝淋巴结清扫手术,且资料保存完整;(4)签署知情同意书,自愿参与。排除标准:(1)同时存在两种及以上不同恶性肿瘤病史、患有感染性疾病或患有严重脏器疾病不能耐受手术者;(2)有乳腺假体植入史,诊断为乳腺癌复发或远处转移的患者;(3)隐匿性乳腺癌患者;(4)因各种原因无法良好配合治疗者。242例患者年龄30~79岁,平均(53.26±10.10)岁。按3∶1将其中182例患者数据作为训练集用于构建预测模型,另60例患者数据作为验证集用于验证模型。本研究获得绵阳市中心医院伦理委员会批准。
1.2 方法
采用彩色多普勒超声仪进行检查,探头频率为7.5~13.0 MHz。由两名超声科医师观察乳腺癌原发灶及腋窝淋巴结超声征象。着色阳性细胞数<14%定义为Ki-67低表达,≥14%定义为Ki-67高表达。根据2021年St.Gallen国际乳腺癌专家共识[3],通过雌激素受体(estrogen receptor,ER)、孕激素受体(progesterone receptor,PR)、人表皮生长因子受体2(human epithelial growth factor receptor 2,HER2)及Ki-67表达进行分子分型。将符合上诉标准的训练集患者按术后淋巴结病理检查结果分为阴性(淋巴结无转移)和阳性(淋巴结有转移)。
1.3 统计学处理
采用SPSS29.0软件进行数据分析,计数资料以例数或百分比表示,比较采用χ2检验,多重比较采用Bonferroni法;logistic回归分析危险因素并建立预测模型;以受试者工作特征(receiver operating characteristic,ROC)曲线、C-index评价模型的预测性能,根据约登指数最大点确定界限值,以P<0.05差异有统计学意义。
2 结 果
2.1 乳腺癌患者基本特征
242例乳腺癌患者基本特征情况见表1。

表1 乳腺癌患者基本特征[n(%)]
2.2 训练集中影响腋窝淋巴结病理的乳腺癌原发灶特征的单因素分析
乳腺癌原发灶的不同肿块最大径、肿块钙化灶、肿块血流的腋窝淋巴结病理结果比较,差异有统计学意义(P<0.05),见表2。

表2 训练集中影响腋窝淋巴结转移的乳腺癌原发灶特征的单因素分析[n(%)]
2.3 训练集中影响腋窝淋巴结病理的腋窝淋巴结特征的单因素分析
腋窝淋巴结的不同纵横比、皮质厚度≥淋巴门最大径1/2、髓质消失情况、边界情况、血流的病理结果比较,差异有统计学意义(P<0.05),见表3。
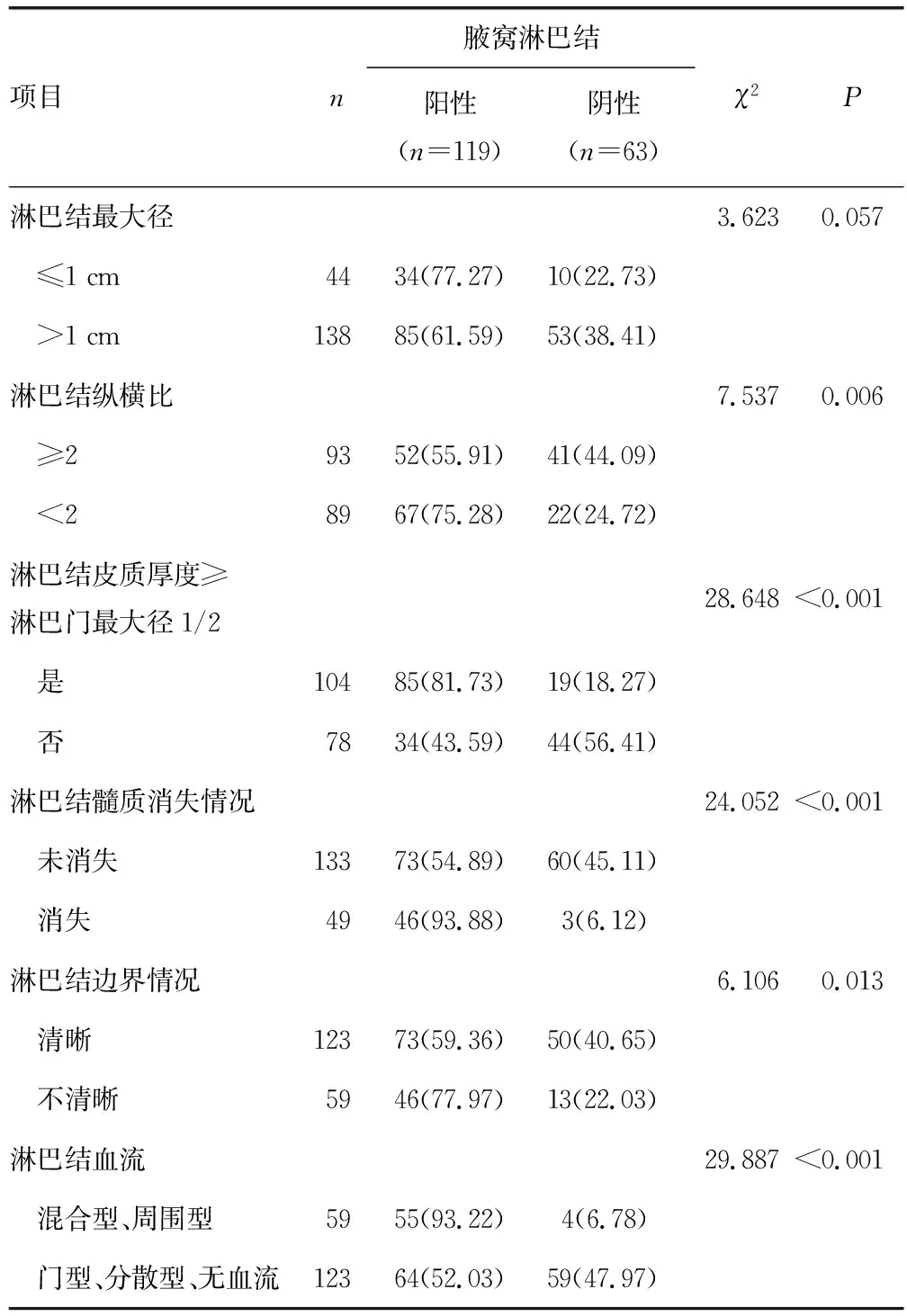
表3 训练集中影响腋窝淋巴结病理的腋窝淋巴结特征的单因素分析[n(%)]
2.4 训练集中影响腋窝淋巴结病理的临床病理特征的单因素分析
不同肿块象限、分子分型、Ki-67表达情况的腋窝淋巴结转移病理结果比较,差异有统计学意义(P<0.05)。且分子分型中,Luminal B型和三阴性的腋窝淋巴结转移病理结果比较,差异有统计学意义(P<0.05),见表4。
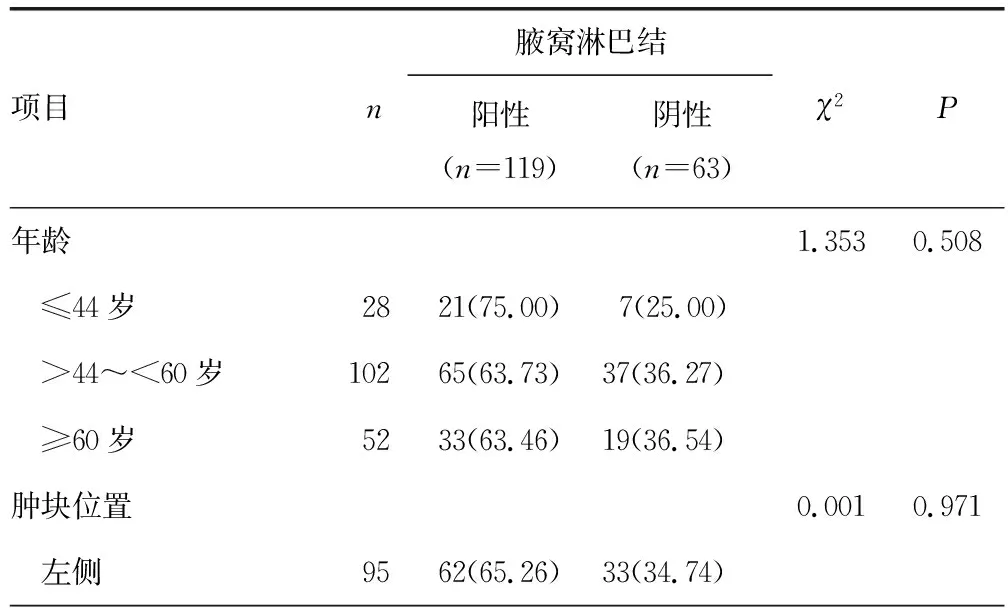
表4 训练集中影响腋窝淋巴结病理的临床病理特征的单因素分析[n(%)]
2.5 训练集中腋窝淋巴结病理的多因素logistic分析
多因素logistic分析结果显示,肿块位于外上象限、肿块有血流、淋巴结纵横比<2和淋巴结皮质厚度≥淋巴门最大径1/2是腋窝淋巴结阳性的独立危险因素(P<0.05),见表5。

表5 训练集中腋窝淋巴结病理的多因素logistic分析
2.6 ROC曲线
构建上述4项危险因素的ROC曲线,曲线下面积(area under the curve,AUC)分别为0.407、0.507、0.753、0.767,见图1。根据多因素分析结果建立腋窝淋巴结转移的logistic预测模型为logit(P)=1.376—0.986A+1.176B+1.179C+1.403D,其中A是肿块位于外上象限,B是肿块有血流,C是淋巴结纵横比<2,D是淋巴结皮质厚度≥淋巴门最大径1/2。该模型的ROC曲线见图2,AUC为0.850。乳腺癌患者腋窝淋巴结转移预测模型C-index为0.861(95%CI:0.808~0.914)。Bootstrap 1 000抽样进行内部交叉验证,得到校准C-index为0.864。结合该模型的校准曲线(图3),说明该测模型有较好的准确度和预测能力。根据约登指数,其预测的最佳临界值为0.599,即如果概率>临界值,即判别患者有腋窝淋巴结转移,此时灵敏度为77.3%,特异度为82.5%。
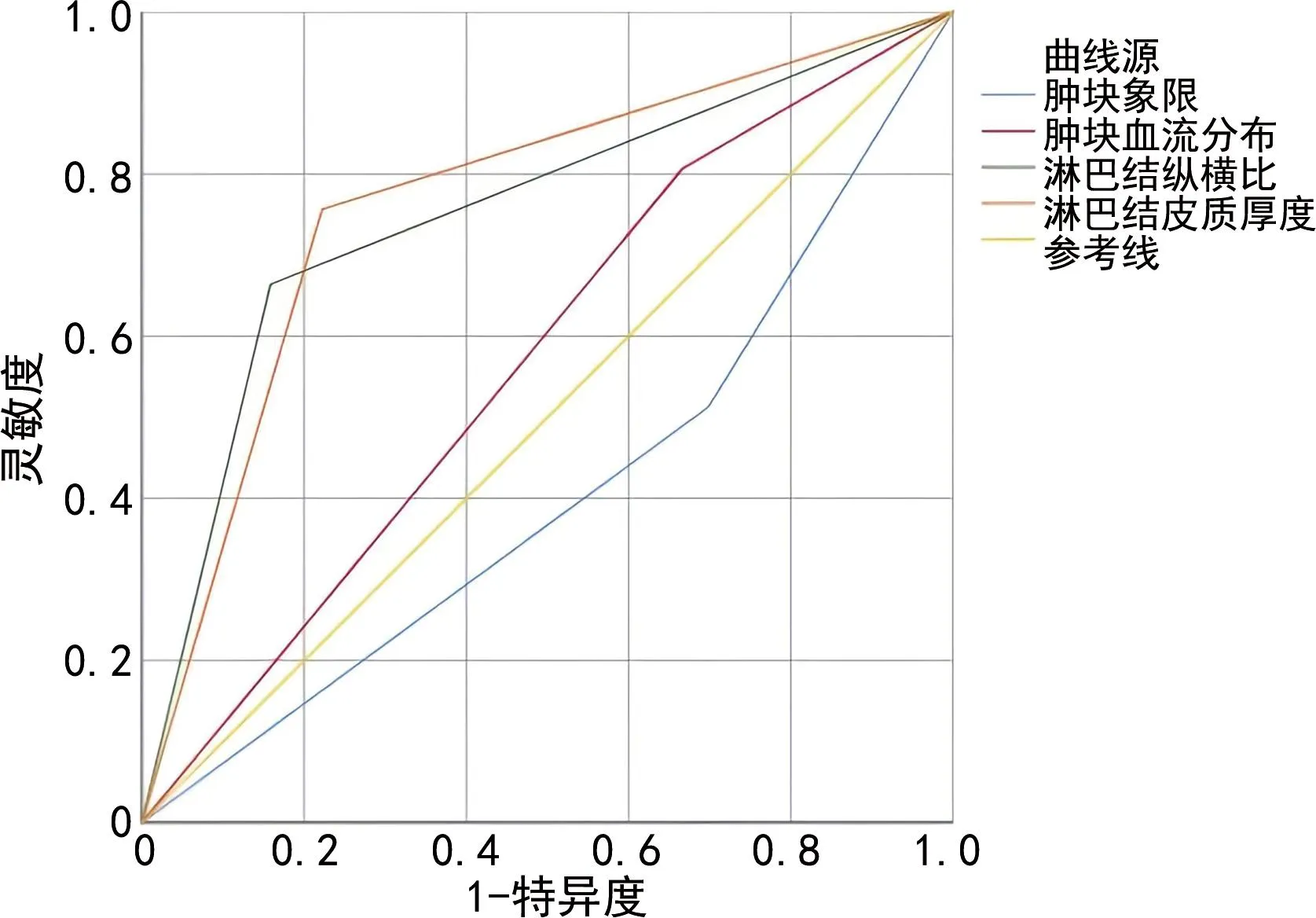
图1 各指标评估腋窝淋巴结状态的ROC曲线

图2 训练集中乳腺癌患者腋窝淋巴结转移预测模型的ROC曲线

图3 训练集中乳腺癌患者腋窝淋巴结转移预测模型的校准曲线
2.7 乳腺癌腋窝淋巴结转移预测模型的内部验证
乳腺癌患者腋窝淋巴结转移预测模型的内部验证选自验证集的60例乳腺癌患者。通过验证集对该模型进行验证,C-index为0.910,AUC为0.889,见图4。结合该模型的校准曲线(图5),说明乳腺癌患者腋窝淋巴结转移的预测模型有较好的预测能力。

图4 验证集中乳腺癌患者腋窝淋巴结转移预测模型的ROC曲线

图5 验证集中乳腺癌患者腋窝淋巴结转移预测模型的校准曲线
3 讨 论
乳腺癌是女性最常见的恶性肿瘤,2020年为全球发病率第一的癌症[4],我国女性乳腺癌发病及死亡人数均居世界首位[5]。腋窝淋巴结有无转移对患者的分期、治疗方案及预后有指导意义[6]。
本研究单因素分析结果显示,乳腺癌原发灶的不同肿块最大径、肿块钙化灶、肿块血流的腋窝淋巴结病理结果比较,差异有统计学意义(P<0.05)。原发肿瘤范围越广,含瘤负荷越重,其扩散的能力越强[7-8],这已被许多学者所认识。钙化是癌症的主要症状之一,它是由坏死肿瘤细胞钙沉积形成的[9]。有研究表明,乳腺肿瘤的恶性程度与原发灶内部的钙盐沉积呈正相关[10]。乳腺癌原发灶的血流在癌细胞的增殖、浸润和扩散中扮演重要角色,并提高了癌症细胞的入侵能力[11-12]。本研究发现,乳腺癌原发灶无血流信号者发生腋窝淋巴结转移的风险低于有血流信号分布的患者。腋窝淋巴结因癌细胞的入侵,最先受累的部位为皮质,表现为皮质增厚[13]。因此,皮质增厚可作为淋巴结是否受累的早期超声征象,尤其是发生非对称性皮质增厚最为可靠[14]。
本研究结果显示,腋窝淋巴结的不同淋巴结纵横比的腋窝淋巴结转移病理结果比较,差异有统计学意义(P<0.05),与既往研究[15]一致。淋巴结纵横比又称“圆度指数”,是对淋巴结外部形态的描述。近年来,多数研究将淋巴结纵横比<2作为判断腋窝淋巴结转移的指标,具有较高的准确性[16]。本研究发现,淋巴结纵横比<2较淋巴结纵横比≥2的患者发生腋窝淋巴结转移的风险高。正常淋巴结边界清楚,结构清晰,恶性淋巴结因内部的肿瘤细胞无限性生长,所以正常结构遭到破坏,表现出边界模糊,结构异常等征象[17]。本研究显示,腋窝淋巴结的淋巴结髓质消失情况、淋巴结边界情况、淋巴结血流的腋窝淋巴结转移病理结果比较,差异有统计学意义(P<0.05),与刘静等[18]研究结果一致。腋窝淋巴结中血管的增加与癌症细胞的增殖能够不断释放血管生成因子相关[19]。陈泳愉等[20]研究发现,当腋窝淋巴结血流信号为周边型或混合型时,判断腋窝淋巴结发生转移的灵敏度和特异度为75.9%、95.7%,与本研究结果一致。在纳入的临床病理特征中,不同肿块象限、分子分型、Ki-67表达情况的腋窝淋巴结转移病理结果比较,差异有统计学意义(P<0.05)。多因素分析结果显示,肿块位于外上象限是腋窝淋巴结转移的保护因素(OR=0.373),与既往研究结果[21]不同。分析可能存在以下原因:(1)数据来源于单一中心且样本量较少,存在选择偏倚和混杂偏倚;(2)肿块最大径可能干扰了肿块象限在腋窝淋巴结转移中的影响[22]。Ki-67作为一项分子生物学指标在肿瘤细胞增殖、远处转移及预后有着重要的意义,但其与腋窝淋巴结转移相关性尚无统一结论[23]。本研究以14%为界限将Ki-67分为低表达和高表达,二者的腋窝淋巴结转移病理结果比较,差异有统计学意义(P<0.05)。有研究表明,乳腺癌是否有腋窝淋巴结转移与其分子分型密切相关[24-25]。这与不同分子分型乳腺癌肿瘤细胞的侵袭力不同有关,三阴性乳腺癌在临床中往往表现为较早的淋巴结转移[26]。本研究以筛选的各危险因素变量回归系数和常数项构建预测模型,发现该方式构建的预测模型在验证集中的C-index为0.910,ROC曲线下面积为0.889。该模型用于评估腋窝淋巴结状态有一定的指导价值,其灵敏度、特异度分别为77.3%、82.5%,可能与该模型将明显相关指标进行组合,实现信息互补,增强诊断效能有关。这也提示临床医师可以通过多种危险因素综合评估乳腺癌患者腋窝淋巴结情况,可通过将这些指标组合的诊断方式,提高诊断效能。
综上所述,乳腺癌腋窝淋巴结转移预测模型可对乳腺癌患者腋窝淋巴结是否发生转移做出较准确地评估,具有一定的临床应用价值。但该研究的各项指标均来自单一中心资料库,且为回顾性分析,样本量较少,未来仍需在不同的研究中心进行大样本量的验证,并且不断完善模型纳入的量化指标。
