胸腔镜手术对中老年非小细胞肺癌患者肺功能及炎性因子水平的影响
2024-02-21司保达杨万凯王玉振郝连升
司保达 杨万凯 王玉振 郝连升
肺癌作为临床治疗中常见的恶性肿瘤之一, 在全世界范围内广泛存在, 其发病率与致死率在世界范围内居高不下, 对人们的生命健康造成极大威胁。非小细胞肺癌在肺癌中比较常见, 发生率较高, 对患者的肺功能及日常生活能力造成严重影响。常规开放性手术虽然能够对患者病灶进行有效清除, 但术中切口较大、出血较多、并发症发生率高, 尤其对中老年患者而言,常规手术对心肺功能影响较大, 通常伴随着较大风险,不利于患者的预后。随着医疗技术的发展, 胸腔镜以创伤小、出血少、恢复快等特点在中老年非小细胞肺癌患者中广泛应用, 并取得良好疗效[1]。本文通过对120 例接受手术治疗的非小细胞肺癌患者进行研究, 探讨手术方式对手术相关指标、肺功能、血清炎性因子、术后并发症发生率的影响。
1 资料与方法
1. 1 一般资料 选择2018 年7 月~2021 年7 月收治的120 例中老年非小细胞肺癌患者, 根据随机数字表法分为观察组与对照组, 各60 例。对照组男36 例、女24 例;年龄46~82 岁, 平均年龄(68.74±7.58)岁;病理类型:鳞癌34 例、腺癌26 例;临床分期:Ⅰ期45 例、Ⅱ期15 例;病灶直径0.3~2.7 cm, 平均直径(1.13±0.53)cm。观察组男38例、女22例;年龄48~83岁,平均年龄(68.86±6.96)岁;病理类型:鳞癌33 例、腺癌27 例;临床分期:Ⅰ期43 例、Ⅱ期17 例;病灶直径0.6~2.5 cm, 平均直径(1.14±0.46)cm。两组患者性别、年龄、肿瘤病理类型、临床分期、病灶直径等一般资料比较差异无统计学意义(P>0.05), 具有可比性。入选患者均签署知情同意书, 知晓研究内容, 获得医院伦理学委员会审批, 批准号:20130014。
1. 2 纳入及排除标准 纳入标准:①年龄>45 岁且≤90 岁;②病理学检查确诊为非小细胞肺癌;③符合手术指征;④1 年内无重大手术治疗史;⑤患者意识清晰, 同意进行本次研究, 患者及家属签署知情同意书。排除标准:①合并感染性疾病的患者;②脏器功能严重衰竭者;③患者预估生存期不足1 年;④临床资料缺失;⑤依从性不足或患有严重精神类疾病不能配合相关治疗者。
1. 3 方法 对照组进行传统开胸手术治疗, 在对患者进行双腔气管插管麻醉后, 保持健侧单肺通气, 在患侧做手术切口, 长度约11 cm, 在位置确定后使用牵引器牵开患者肋骨, 使病灶充分暴露在视野中。对患者病变位置进行切除, 之后清扫病灶周围的淋巴脂肪组织。置入引流管, 充分止血后对切口进行缝合处理。
观察组进行胸腔镜手术治疗, 操作如下:①在对患者进行双腔气管插管麻醉后, 保持健侧单肺通气, 在患侧腋中线与第6~7 肋交界处做手术切口, 长度约1 cm。②从切口处将胸腔镜置入, 对患者肿瘤的具体位置、大小、病变情况进行详细探查, 对是否发生转移进行判断。③在患侧的第4 肋处做3 cm 手术切口, 进行相应手术操作。④对患者的血管进行游离, 将发生粘连的组织进行仔细分离, 闭合动脉、静脉以及支气管, 使用超声刀与电钩对患者病变组织进行切除并从切口处取出, 彻底清扫相关位置的淋巴脂肪组织, 对创面进行充分止血后将胸腔镜从患者体内移除, 置入引流管, 对切口进行关闭缝合。
两组患者术后给予相同的营养补充、氧气支持与抗感染治疗。
1. 4 观察指标 ①对比两组患者手术时间、出血量、胸腔引流时间、住院时间等手术相关指标。②对两组患者术前与术后7 d 第1 秒用力呼气容积(forced expiratory volume in one second, FEV1) 和用力肺活量(forced vital capacity, FVC)进行观察记录, 对比两组FEV1%、FVC%指标。③对两组患者术前与术后1、7 d 的C 反应蛋白(C-reactive protein, CRP)、白细胞介素-6(interleukin-6, IL-6)水平的变化情况进行比较,抽取空腹静脉血3 ml, 采用酶联免疫吸附法进行检测。④观察记录两组术后7 d 肺漏气、肺部感染、肺不张、肠梗阻等并发症的发生情况。
1. 5 统计学方法 采用SPSS24.0 统计学软件处理数据。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2. 1 两组手术相关指标比较 观察组的手术时间、胸腔引流时间、住院时间短于对照组, 出血量少于对照组,差异均有统计学意义(P<0.05)。见表1。
表1 两组手术相关指标比较( ±s)
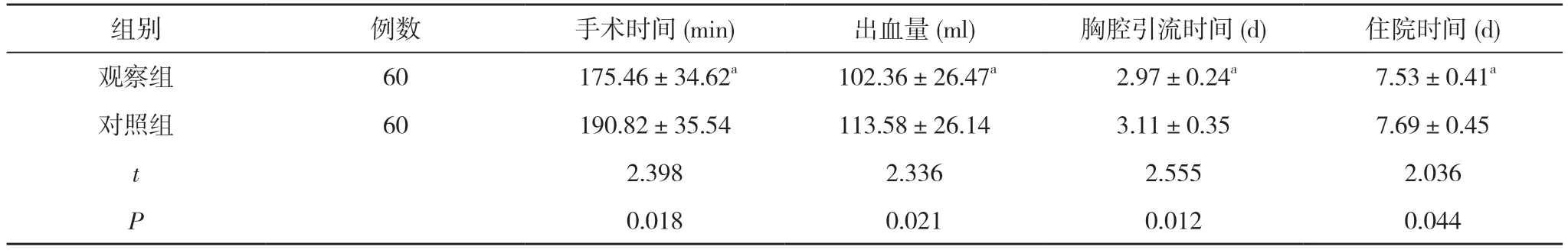
表1 两组手术相关指标比较( ±s)
注:与对照组比较, aP<0.05
组别 例数 手术时间(min) 出血量(ml) 胸腔引流时间(d) 住院时间(d)观察组 60 175.46±34.62a 102.36±26.47a 2.97±0.24a 7.53±0.41a对照组 60 190.82±35.54 113.58±26.14 3.11±0.35 7.69±0.45 t 2.398 2.336 2.555 2.036 P 0.018 0.021 0.012 0.044
2. 2 两组术前及术后7 d 的FVC%、FEV1% 比较术前, 两组FVC%、FEV1%比较, 差异无统计学意义(P>0.05);术后7 d, 两组FVC%、FEV1%均较术前降低,但观察组高于对照组, 差异有统计学意义(P<0.05)。见表2。
表2 两组术前及术后7 d 的FVC%、FEV1%比较( ±s, %)
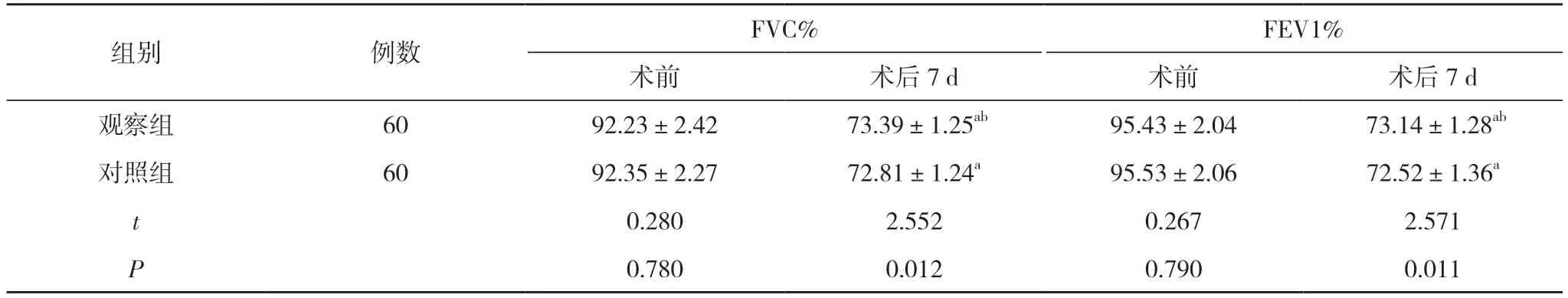
表2 两组术前及术后7 d 的FVC%、FEV1%比较( ±s, %)
注:与本组术前比较, aP<0.05;与对照组术后7 d 比较, bP<0.05
组别 例数 FVC% FEV1%术前 术后7 d 术前 术后7 d观察组 60 92.23±2.42 73.39±1.25ab 95.43±2.04 73.14±1.28ab对照组 60 92.35±2.27 72.81±1.24a 95.53±2.06 72.52±1.36a t 0.280 2.552 0.267 2.571 P 0.780 0.012 0.790 0.011
2. 3 两组术前及术后1、7 d 的炎性因子水平比较术前, 两组CRP、IL-6 比较, 差异无统计学意义(P>0.05);术后1 、7 d, 两组CRP、IL-6 均高于术前;术后7 d, 两组CRP、IL-6 均低于术后1 d;且观察组术后1 、7 d 的CRP、IL-6 均低于对照组, 差异有统计学意义(P<0.05)。见表3。
表3 两组术前及术后1、7 d 的炎性因子水平比较( ±s)
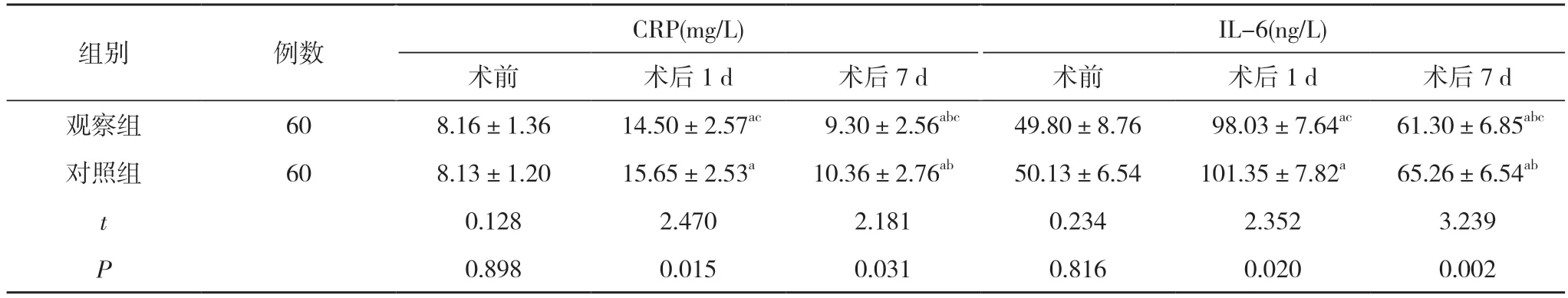
表3 两组术前及术后1、7 d 的炎性因子水平比较( ±s)
注:与本组术前比较, aP<0.05;与本组术后1 d 比较, bP<0.05;与对照组同期比较, cP<0.05
组别 例数 CRP(mg/L) IL-6(ng/L)术前 术后1 d 术后7 d 术前 术后1 d 术后7 d观察组 60 8.16±1.36 14.50±2.57ac 9.30±2.56abc 49.80±8.76 98.03±7.64ac 61.30±6.85abc对照组 60 8.13±1.20 15.65±2.53a 10.36±2.76ab 50.13±6.54 101.35±7.82a 65.26±6.54ab t 0.128 2.470 2.181 0.234 2.352 3.239 P 0.898 0.015 0.031 0.816 0.020 0.002
2. 4 两组并发症发生率比较 观察组并发症发生率6.67%低于对照组的20.00%, 差异有统计学意义(P<0.05)。见表4。

表4 两组并发症发生率比较[n(%)]
3 讨论
非小细胞肺癌作为肺癌的重要类型, 其恶性程度高, 具有较高的死亡率[2]。手术治疗能够直接有效地对患者病灶进行清除, 从而达到延长患者生存周期的目的, 在临床治疗中应用较为广泛。传统开胸手术治疗期间, 患者长时间保持在全身麻醉的状态下, 加之单肺通气, 患者身体的自主抵抗能力较差, 手术创伤较大, 术中出血量相对较多, 影响患者术后的恢复速度, 且增加了患者术后感染的发生率[3-5]。应用传统开胸手术方式对患者进行治疗有着较大风险, 会增加手术操作难度及术后并发症的发生率, 不利于患者预后[6,7]。在肺癌根治术中, 手术损伤不仅易引发神经系统的过度炎症反应, 同时也增加机体多种炎症细胞因子的释放, 成为影响患者手术效果及预后的关键风险因素[8,9]。
胸腔镜肺癌根治术具有疗效佳、创伤小等应用优势, 可降低手术操作对患者身体的伤害[10,11]。胸腔镜肺癌根治术可在放大成像系统的辅助下, 获得较好的手术视野, 准确展开操作, 避免对附近组织器官造成伤害[12,13]。胸腔镜辅助下, 可降低手术创伤与应激刺激,对术后患者的应激反应及炎性反应指标控制产生重要影响。持久且难以控制的炎症反应和应激反应是影响手术效果和患者预后的重要危险因素[14,15]。胸腔镜手术操作方式下, 可借助胸腔镜清晰观察、清除淋巴结,降低手术视野不佳所造成的手术器械损伤发生率[16]。
大量临床试验及研究表明, 胸腔镜手术治疗非小细胞肺癌能够达到与常规开胸手术相同的手术效果,甚至在某些方面与传统开胸手术相比有着更好的效果,因此在中老年肺癌患者的治疗中备受关注[17]。传统开胸手术在对患者病灶进行清理时, 不可避免地对患者造成二次伤害, 使患者术后肺功能的恢复产生不利影响[18,19]。本研究中, 术后7 d, 两组FVC%、FEV1%均较术前降低, 但观察组高于对照组, 差异有统计学意义(P<0.05)。说明胸腔镜手术对患者进行治疗更有利于肺功能的恢复;与传统开胸手术相比, 胸腔镜手术在手术过程中避免了开胸器的使用, 更有利于降低患者的身体负担, 减轻疼痛感, 从而达到更好的预后效果[20]。本研究中, 观察组的手术时间、胸腔引流时间、住院时间短于对照组, 出血量少于对照组, 差异均有统计学意义(P<0.05)。观察组并发症发生率6.67%低于对照组的20.00%, 差异有统计学意义(P<0.05)。
手术治疗带来的创伤往往对患者的免疫系统造成一定打击, 不利于患者的后续康复, 对中老年患者来说影响更甚[21]。胸腔镜手术在保障手术效果的同时, 将对患者的损伤程度降到最低。CRP、IL-6 是手术中常用的炎性反应指标, 机体中炎性因子水平越高说明对机体损伤的程度越大[22]。本研究中, 术后1 、7 d, 两组CRP、IL-6 均高于术前;术后7 d, 两组CRP、IL-6均低于术后1 d;且观察组术后1 、7 d 的CRP、IL-6均低于对照组, 差异有统计学意义(P<0.05)。这提示胸腔镜手术对患者机体造成的炎症反应较小。迟英民等[23]研究结果显示, 术后第1、3 天, 观察组血清IL-6、肿瘤坏死因子-α(TNF-α)、CRP 指标均低于对照组(P<0.05), 表明胸腔镜肺癌根治术能有效降低术后炎症反应。与本研究结论基本一致。
本研究存在一定局限性, 未能纳入肺癌疗效本身的评判, 未能对疾病的远期情况进行观察。下一步将扩大样本量, 纳入肺癌疗效评判, 随访统计患者远期疗效。
综上所述, 对中老年非小细胞肺癌患者进行胸腔镜手术有利于患者肺功能的恢复, 有利于降低术后炎症反应与并发症发生率, 缩短患者手术时间、胸腔引流时间与住院时间, 减少出血量, 更有利于患者预后,值得临床推广。
