腹内压监测联合风险预警理念分级管理对危重症病人肠内营养耐受性的影响
2024-02-20王炎义张家栋商全梅赵乐伟常文胜
王炎义,张家栋,商全梅,王 伟,赵乐伟,常文胜
研究显示,约50%及以上的危重症病人在进行肠内营养时会发生喂养不耐受现象[1]。胃肠道发生不良反应会减少喂养量,无法达到喂养目标,一定程度上加大了营养不良和胃肠道功能紊乱及免疫力低下的风险,同时也加大了继发感染风险,造成多器官功能衰竭和脓毒症,从而导致危重症病人死亡率上升[2]。胃肠道对于腹内压力升高比较敏感,且是受到腹内压力升高影响比较早及明显的器官。研究发现,肠内营养支持病人其耐受性与腹内压水平有密切关系,是危重症病人肠内营养实施效果的重要评估指标[3]。风险预警理念是以预警管理思想作为基础的护理模式,在护理管理过程中对不良事件发生风险进行评估并划分等级,对不同风险等级的病人制定针对性管理措施,并加强高风险病人预警,从而提高护理管理效果,降低不良事件发生概率[4]。本研究分析了腹内压监测联合风险预警理念分级管理对危重症病人肠内营养耐受性的影响,现报道如下。
1 资料与方法
1.1 样本量估算
在本研究中共有21个变量,参照王家良[5]研究中的样本量计算方法,样本量在变量的5~10倍,即本研究可纳入105~210例研究对象,考虑20%无效率,至少需要样本量126例,本研究最终纳入140例。
1.2 一般资料
通过便利抽样法抽取医院2022年1月—2023年4月收治的危重症肠内营养病人140例,入选标准:1)年龄18~75岁;2)进入ICU后24~48 h给予肠内营养支持;3)入院前无营养不良;4)入住ICU时间在72 h以上;5)认知能力及精神意识正常;6)改良危重病人营养风险筛查评分在5分及以上[6]。排除标准:1)资料不齐全;2)APACHE Ⅱ评分在10分以下;3)伴有恶性肿瘤、严重消耗性疾病或者严重代谢性疾病;4)伴有精神系统疾病;5)有腹部手术史;6)存在腹腔积液或者粘连性腹膜炎;7)同时给予肠外营养支持;8)处于临终状态。根据病人入院时间将2022年1月—2022年8月收治的70例作为对照组,将2022年9月—2023年4月收治的70例作为研究组。对照组男45,女25例;年龄(54.78±10.93)岁;APACHE Ⅱ评分(24.91±5.04)分;体质指数(22.54±2.71)kg/m2;疾病类型:免疫系统疾病16例,循环系统疾病20,呼吸系统疾病20,其他14例;营养液类型:混合喂养25例,疾病特异型18例,整蛋白型17,短肽类10例;急性胃肠功能评估:Ⅰ级40例,Ⅱ级25例,Ⅲ级5例;研究组男43,女27例;年龄(55.06±11.41)岁;APACHE Ⅱ评分(25.43±5.31)分;体质指数(22.74±2.83)kg/m2;疾病类型:免疫系统疾病19例,循环系统疾病18例,呼吸系统疾病22,其他11例;营养液类型:混合喂养23例,疾病特异型16例,整蛋白型19,短肽类12例;急性胃肠功能评估:Ⅰ级38例,Ⅱ级26例,Ⅲ级6例。两组病人一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.3 方法
所有病人给予肠内营养支持,参照阶梯式能量代谢的原则制定营养方案。所有病人接受常规护理干预,对照组病人给予腹内压监测,通过腹内压间接测量的方法进行腹内压测量,在测量时协助病人取平卧位,连续测量3次取平均值作为腹内压值;根据病人腹内压测量值[7],可以分为4级,Ⅰ级:腹内压12~15 mmHg,Ⅱ级:腹内压16~20 mmHg,Ⅲ级:腹内压21~25 mmHg,Ⅳ级:腹内压在25 mmHg及以上。每4 h测量1次腹内压值,根据病人腹内压给予肠内营养速率调整,腹内压在12 mmHg以下,可以5 mL/h逐步递增泵入速率;腹内压为Ⅰ级时保持原泵入速率;腹内压为Ⅱ级时将泵入速率降低至基础速率;腹内压为Ⅲ级及以上时暂停肠内营养泵入。在此基础上,研究组病人予以风险预警理念分级管理,具体措施如下。
1.3.1 组建风险预警分级管理小组
组建风险预警分级管理小组,包括护士长1人、主治医师1人、主管护师2人及责任护士数人,护士长为组长,主要负责风险预警分级管理方案总体质量把控及统筹协调工作等;主管护师为副组长,主要负责风险预警分级管理方案设计以及协助组长统筹协调工作等;主治医师负责制定治疗方案以及及时反馈病人病情信息等;责任护士要负责风险预警分级管理方案实施、协助副组长制定风险预警分级管理方案实施以及数据收集等;9名护理人员学历均在本科及以上,工作年限在10年及以上。
1.3.2 风险预警分级管理方案制定
研究组在病人肠内营养支持期间每隔6 h测量病人1次肠内营养支持的耐受性,查阅临床相关文献[8-9],并结合美国肠外肠内营养学会指南中指出的肠内营养支持不耐受评估指标[10],包括腹胀、腹痛、恶心呕吐、腹泻以及胃残留量,给予不同分级及定义,然后根据病人不耐受症状给予针对性评估及干预。
1.3.3 风险预警分级管理方案内容及实施(见表1)
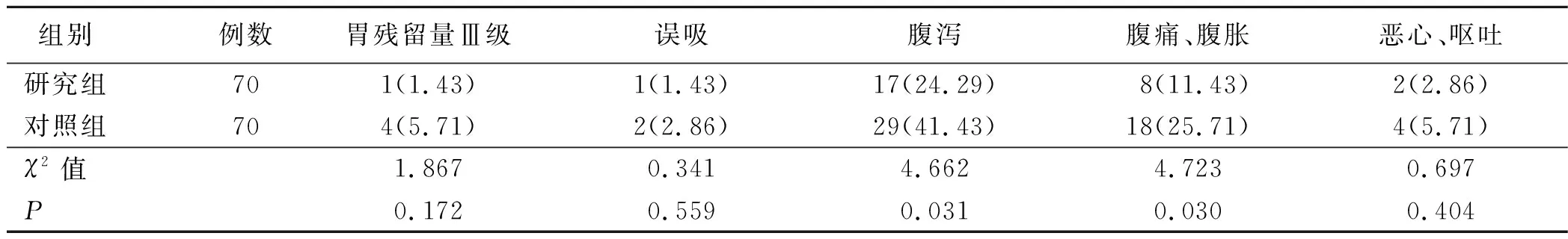
表3 两组病人肠内营养不耐受症状比较 单位:例(%)

表4 两组病人肠内营养第1天、第7天时营养指标情况比较 单位:g/L
1.3.4 质量控制
在肠内营养支持期间由风险预警分级管理负责收集病人遇到的问题,并于每周五护士主持的小组会议当中进行分析讨论,明确问题产生原因,并制定干预对策,然后运用到下周护理工作中。
1.4 观察指标
比较两组病人肠内营养不耐受症状发生率、热卡达标率、营养指标情况。1)肠内营养不耐受症状:肠内营养第7天时参照欧洲重症医学会关于腹部问题给出的推荐指南中的定义进行评价[11],主要涉及腹泻、呕吐以及胃潴留等。2)热卡达标率:记录两组病人喂养肠内营养后每天热卡摄入量,比较两组病人第4天、第7天时热卡达标率例数,热卡达标率计算=热卡摄入量/(热卡目标量)×100%。3)营养指标:比较两组病人肠内营养第1天、第7天时白蛋白及血红蛋白水平。于第1天、第7天清晨抽取病人空腹静脉血5 mL,通过ADVIA1650生化分析仪检测病人白蛋白及血红蛋白水平。
1.5 统计学方法

2 结果
3 讨论
临床上腹内压水平可以反映机体胃肠道黏膜的损伤程度,不仅能够作为危重症病人是否可以接受肠内营养治疗的指标,还可以作为何时接受肠内营养治疗的重要指标[12]。腹内压水平能直接反映出营养液对肠腔压力影响大小,根据病人腹内压变化情况对泵注速率进行调节,可确保肠内营养顺利进行,减少相关并发症的发生。不过危重症病人在进行肠内营养支持期间喂养不耐受发生率较高,大多数发生在前3 d,同时接受机械通气治疗者其发生率更高[13]。
本研究结果显示,肠内营养第7天时研究组病人热卡达标率明显高于对照组(P<0.05),说明腹内压监测联合风险预警理念分级管理能够提高危重症病人肠内营养早期达标率。风险预警理念是在护理过程当中具有预见性、预防性以及超前处理能力,通过实现既定计划的处理方式,并结合实际情况,预见性地识别风险因素,同时对护理人员行为以及护理流程进行规范,从而尽可能减少护理风险[14]。其原因为,评估是提供适当护理的重要第一步,本研究每6 h对危重症病人肠内营养耐受性进行1次评估,将不耐受的症状进行了分级,然后针对耐受性不同的病人采取相应分级管理对策,如病人感到腹胀时,首先了解病人腹胀程度,然后测定病人的腹内压,如果腹内压在12~15 mmHg,则保持肠内营养泵注速率不变,每隔6 h进行1次复查,从而达到动态评估病人肠内营养过程当中不耐受症状,将其进行分级处理,根据病人不同等级给予不同干预措施,以继续维持或减慢肠内营养泵注速率,进而避免不必要地暂停肠内营养,从而提高了病人热卡达标率。
研究发现,当危重症病人胃肠道功能障碍时,由于过多肠内营养液残留,会导致肠内营养喂养不耐受,病人会表现出恶心、腹泻、误吸、呕吐等症状[15-16]。本研究结果显示,肠内营养第7天时研究组病人腹泻及腹痛、腹胀发生率明显低于对照组(P<0.05),说明腹内压监测联合风险预警理念分级管理能够提高危重症病人肠内营养耐受性,减少不耐受的症状发生。风险预警理念本质是对隐藏的护理风险预先定量评估,本研究中通过风险预警分级管理小组成员共同讨论,分析危重症病人肠内营养支持护理管理中存在的问题及原因,在查阅相关文献及参照美国肠外肠内营养学会指南基础上,制定针对性风险评估策略,划分不耐受症状风险程度,分为不同层级护理对象,以风险预警理念为指导的分级管理能够在做好预见性护理基础上,保证病人护理措施个性化,从而进一步有效预防并减少了肠内营养喂养不耐受症状的发生。同时,肠内营养第7天时研究组病人血红蛋白及白蛋白明显高于对照组(P<0.05),说明腹内压监测联合风险预警理念分级管理能够改善危重症病人营养状况。
综上所述,腹内压监测联合风险预警理念分级管理能够明显提高危重症病人肠内营养的耐受性,降低不耐受症状发生率,提高肠内营养早期达标率,且可改善其营养状况。
