适于胎龄与小于胎龄的极低出生体重儿身长增长对PICC 尖端移位的影响及比较
2024-02-12黄美霞林云云苏平庄春玲李玉萍
黄美霞 林云云 苏平 庄春玲 李玉萍
福建省泉州市儿童医院(福建省泉州市,362000)
在新生儿重症监护室(NICU)使用PICC 是新生儿临床实践中重要的一环,常用于为足月儿、早产儿使用高渗透或刺激性药物以及长期治疗提供静脉通路,尤其是极低出生体重儿(very low birth weight,VLBW),出生体质量小于1.5 kg,往往不能在出生后几周内从胃肠道途径获得足够的营养,而需要较长时间的肠外营养支持,所以建立耐高渗的长期静脉通路对于患儿的治疗非常关键[1]。PICC置管操作成功率高、并发症发生率低,可减少对患儿的过度刺激,保证住院期间静脉营养的供应和及时用药,为促进患儿追赶生长提供安全支持[2]。追赶生长是低出生体重早产、生长受限患儿在导致生长迟缓的因素消除后生长加速的现象,主要表现为体质量、身长等体格生长方面以及神经系统发育方面的追赶[3-5]。然而在PICC 置管期间,患儿快速的体格生长容易引起导管尖端移位,既往研究多以体质量增长来衡量患儿体格生长对PICC 尖端移位的影响,而体质量增长主要是由于身体长轴的生长和脂肪组织增多[6],由此推测VLBW 身长增长可能与PICC 尖端移位具有一定的相关性。本研究探讨VLBW 中适于胎龄儿(appropriate for gestational age,AGA)和小于胎龄儿(small for gestational age,SGA)身长增长对PICC 尖端移位影响,并横向比较影响程度,旨在帮助PICC 置管期间提早预测导管尖端移位情况,更好地把握导管尖端位置监测的时机,从而避免并发症发生,并减少频繁的X线检查带来的辐射损伤。
1 对象与方法
1.1 研究对象
回顾性分析2021 年1 月—2022 年6 月在本院NICU 住院并使用PICC 的VLBW,患儿PICC 置管均由静脉治疗专科护士按照国内标准规范操作,并进行腔内心电图联合胸片定位以确定导管尖端的最佳位置,PICC 导管规格均为1.9 Fr 的单腔聚氨酯导管。先按出生体质量和胎龄关系将VLBW 分为两组,即AGA 组(出生体质量在同胎龄儿平均体质量第10~90 百分位)和SGA 组(出生体质量在同胎龄儿平均体质量第10 百分位以下)[7],具体方法参考2020 年中国不同出生胎龄新生儿出生体质量、身长和头围的生长参照标准及曲线[8],再进一步筛选研究对象。纳入条件:出生体质量小于1.5 kg;PICC首次置管时间为生后7 d 内,且留置14 d 以上;留置PICC 后胸片检查≥2 次;胸片PICC 导管尖端清晰可见。排除条件:PICC 置管的外露长度因人为原因出现变化;合并胸廓畸形、肢体畸形;胸片姿势不正确(如身体扭曲、手臂内收等)。最终纳入研究的AGA 组有45 例患儿,其中男26 例,女19 例;胎龄28 周以下8 例,胎龄28~32 周37 例;PICC 留置时间18~69 d,平均34.5±13.7 d;除去PICC 首次定位时的胸片,共有123张置管期间的胸片纳入研究。SGA 组有19 例患儿,其中男9 例,女10 例;胎龄28 周以下3 例,胎龄28~32 周16 例;PICC 留置时间21~58 d,平均35.2±12.1 d;除去PICC 首次定位时的胸片,共有68 张置管期间的胸片纳入研究。本研究经医院伦理委员会审核批准(批号:2023 年伦审第60 号)。患儿家长知情同意并签订知情同意书。
1.2 调查内容与方法
(1)收集一般资料:穿刺血管、导管外露长度、首次置管当日身长以及PICC 尖端位置、置管期间胸片检查当日身长以及PICC 尖端位置。
(2)计算身长增长率:首次置管胸片定位日作为第1 天,当日身长用Ht1(cm)表示,置管后第2 天胸片检查当日身长用Ht2(cm)表示,以此类推,置管后第n 天胸片检查当日身长用Htn(cm)表示。身长增长率(%)=(Htn-Ht1)/Ht1×100%。
(3)PICC 尖端移位的计算方法:“0”为首次置管胸片定位确定的PICC 尖端位置,“1”为PICC 尖端移位1 个椎体,“0.5”为PICC 尖端移位不足1 个椎体,“+”为PICC 尖端移位靠近心脏,“-”为PICC 尖端移位远离心脏。通过阅读胸片以确定PICC 尖端位置均由经验丰富的静脉治疗专科护士执行,并做好记录。
1.3 数据分析方法
采用SPSS 26.0 统计学软件对数据进行分析。计量资料符合正态分布的以“均数±标准差”表示,非正态分布计量资料以“中位数(四分位数)”表示,计数资料计算百分率;身长增长率与PICC 尖端移位之间的相关性用Spearman 秩相关分析。将VLBW 中AGA 和SGA 的身长增长率分别与PICC尖端移位进行简单线性回归分析,构建回归模型,并用协方差分析比较两组回归直线。以P<0.05 为差异有统计学意义。
2 结果
2.1 VLBW 中两组患儿PlCC 穿刺血管及末次胸片导管尖端移位情况
AGA 组患儿PICC 穿刺血管有上肢贵要静脉、肘正中静脉、腋静脉,头部颞浅静脉、耳后静脉以及下肢大隐静脉。SGA 组患儿的PICC 穿刺血管有上肢贵要静脉、肘正中静脉、腋静脉以及下肢大隐静脉。见表1。
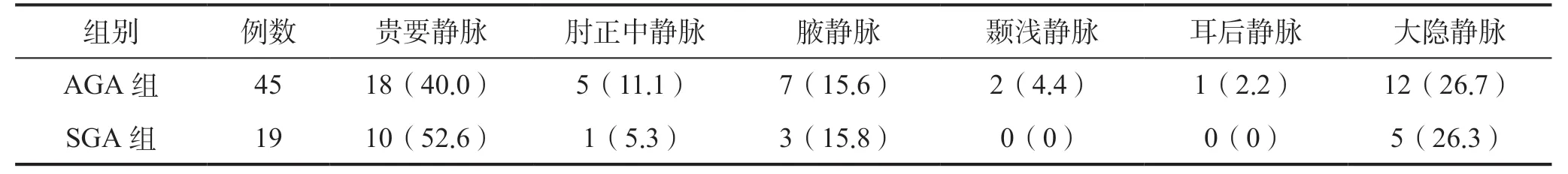
表1 VLBW 中两组患儿PlCC 穿刺血管情况Table 1 PlCC puncture blood vessel situation of AGA and SGA groups in VLBW
AGA 组患儿末次胸片导管尖端移位最大为5 个椎体,最小为0 个椎体,中位数(四分位数)为2.5(1.75,3.25)。97.8%的患儿发生导管尖端移位,占比最多的是移位3 个椎体(24.4%),仅1 例患儿(2.2%)未出现移位。SGA 组患儿末次胸片导管尖端移位最大为5 个椎体,最小为1 个椎体,中位数(四分位数)为3.0(2.0,4.0)。100%的患儿发生导管尖端移位,占比最多的也是移位3 个椎体(26.3%)。见表2。

表2 VLBW 中两组患儿末次胸片导管尖端移位情况Table 2 The displacement of the catheter tip in the last chest X-ray of AGA and SGA groups in VLBW
2.2 VLBW 中AGA 和SGA 患儿身长增长率与PlCC 尖端移位的相关性
AGA 组患儿首次置管胸片定位日为生后1~6 d,当日身长32.5~38.7 cm,平均36.4±1.8 cm。末次胸片检查日为置管后13~49 d,平均31.5±12.4 d。置管期间身长增长率为0.5%~18.2%,中位数(四分位数)为4.8%(2.5%,8.6%)。SGA 组患儿首次置管胸片定位日为生后1~4 d,当日身长30.2~36.9 cm,平均34.7±1.5 cm。末次胸片检查日为置管后15~51 d,平均32.1±11.6 d。置管期间身长增长率为0.2%~13.0%,中位数(四分位数)为3.5%(1.6%,7.4%)。Spearman 秩相关分析结果显示,VLBW中AGA 组患儿身长增长率与PICC 尖端移位具有相关性(rs=-0.719,P<0.001),SGA 组患儿身长增长率与PICC 尖端移位具有相关性(rs=-0.769,P<0.001)。随着VLBW 身长增长,PICC 尖端逐渐移位远离心脏。见图1、图2。
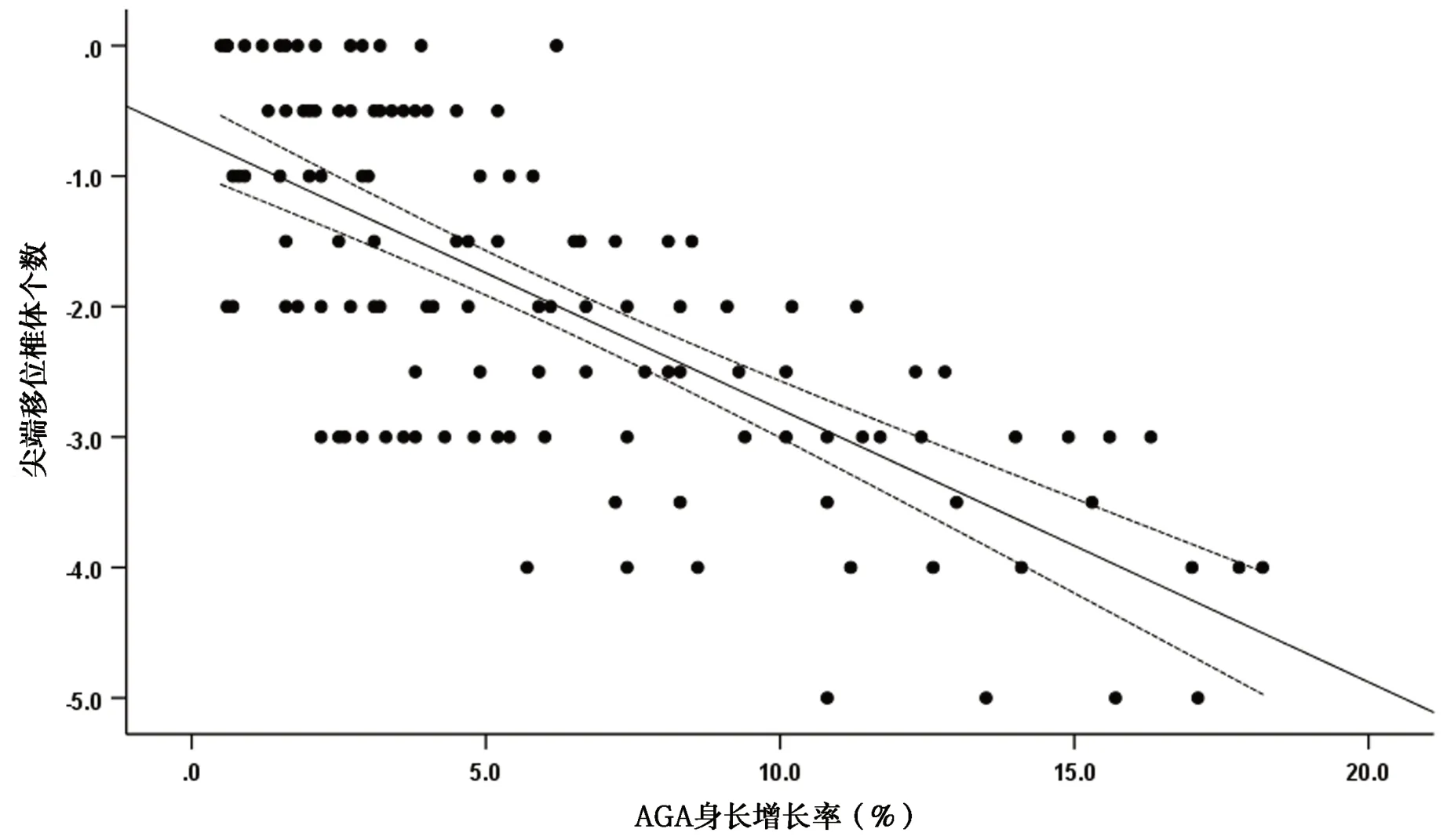
图1 AGA 身长增长率与PlCC 尖端移位的相关性Figure 1 Correlation between AGA length growth rate and PlCC tip displacement(n=123,r=-0.719,P<0.001)
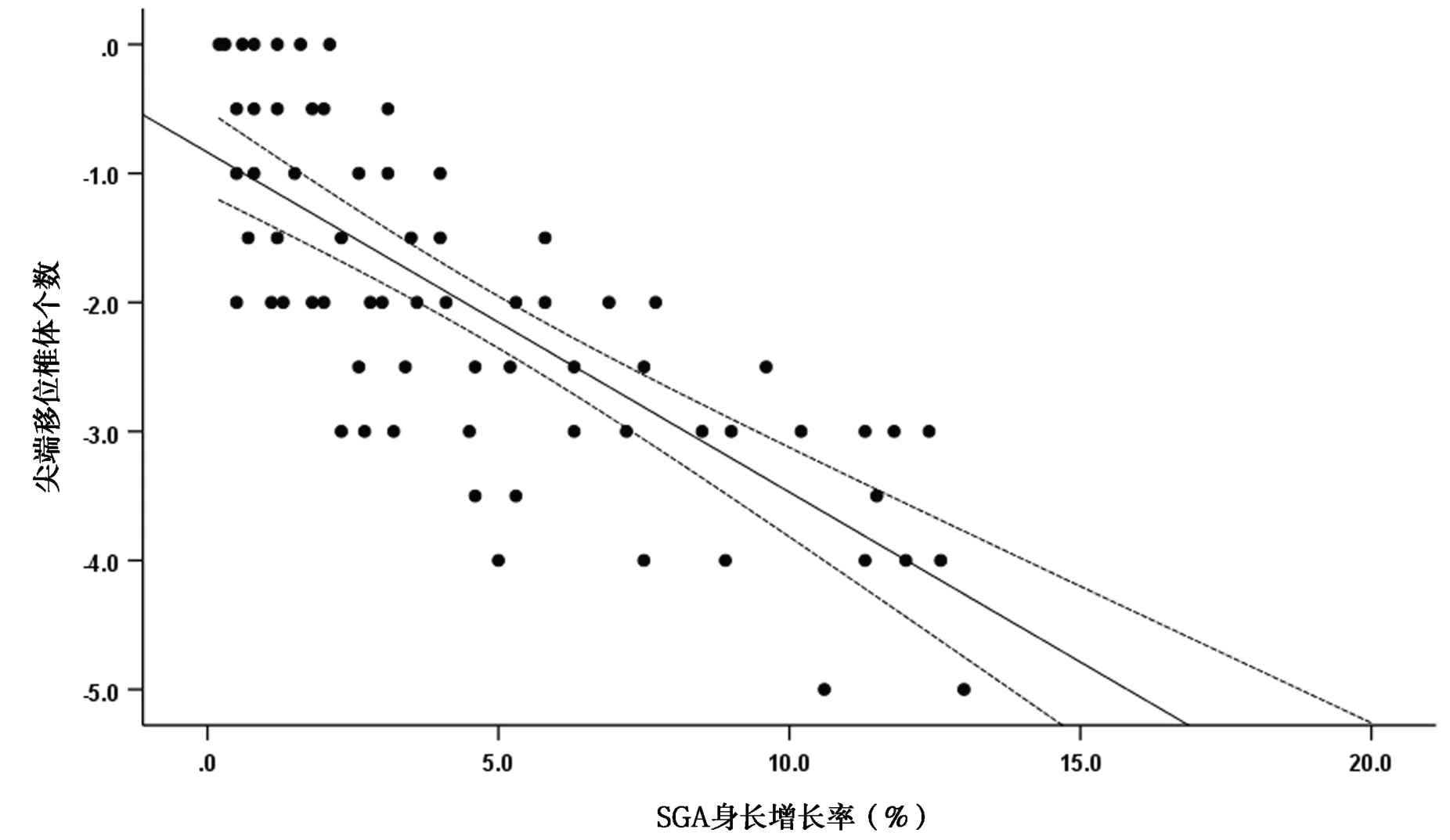
图2 SGA 身长增长率与PlCC 尖端移位的相关性Figure 2 Correlation between SGA length growth rate and PlCC tip displacement(n=68,r=-0.769,P<0.001)
2.3 VLBW 中AGA 和SGA 患儿身长增长率分别与PlCC 尖端移位的简单线性回归分析
以PICC 尖端移位椎体个数为因变量,分别以AGA 和SGA 组患儿的身长增长率为自变量,进行简单线性回归分析,建立以下两个回归方程:AGA 组尖端移位椎体个数(个)=-0.209×身长增长率(%)-0.697(R2=0.517,调整后R2=0.513,F=129.487,P<0.001),SGA 组尖端移位椎体个数(个)=-0.263×身长增长率(%)-0.837(R2=0.591,调整后R2=0.585,F=95.385,P<0.001)。见表3。
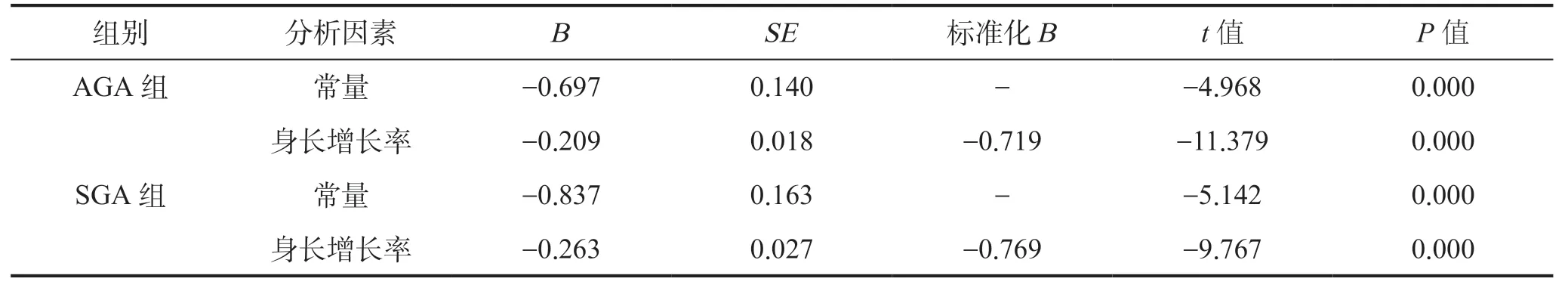
表3 VLBW 中AGA 和SGA 身长增长率分别与PlCC 尖端移位的简单线性回归分析Table 3 Simple linear regression analysis of AGA and SGA body length growth rates and PlCC tip shift in VLBW
2.4 VLBW 中AGA 和SGA 身长增长率与PlCC 尖端移位回归模型的协方差分析比较
用协方差分析比较AGA 和SGA 身长增长率与PICC 尖端移位构建的两组回归模型,过程如下:假设检验1,斜率的比较F=2.533,P=0.113,不能认为斜率不相等,即满足回归直线平行的条件;假设检验2,方差齐性检验结果F=1.269,P=0.261,满足方差齐的条件;假设检验3,自变量身长增长率与因变量尖端移位椎体个数之间存在线性关系(F=217.046,P<0.001);假设检验4,组别的F=9.265,P=0.003,说明截距的差异有统计学意义。协方差分析结果显示,两组回归直线比较差异有统计学意义,因此,AGA 和SGA 两组患儿身长增长率预测PICC 尖端移位情况应分开统计。见表4。

表4 VLBW 中AGA 和SGA 身长增长率预测PlCC 尖端移位情况Table 4 Predicts PlCC tip displacement based on the growth rate of AGA and SGA body length in VLBW
3 讨论
3.1 VLBW 中两组患儿PlCC 尖端移位情况及相关风险
成人上腔静脉长6~8 cm,而VLBW 上腔静脉长度2~3 cm[9],这种解剖上的特点决定了VLBW的PICC 尖端合理位置的范围小,加上其相对快速的生长速度,随着时间的推移,PICC 尖端移位的风险增加[10-12]。表2 中,AGA 组绝大部分患儿(44/45,97.8%)出现移位,SGA 组患儿均出现移位,占比最多的均为移位3 个椎体。AGA 组仅1 例患儿未出现移位,其原因可能是该患儿2 次胸片检查日间隔时间相对较短,以致期间身长增长不明显。可见,随着VLBW 身长增长,PICC 导管尖端发生移位。Pet 等[10]研究发现,这种移位是导致PICC 相关并发症增加的主要原因。由于VLBW 血管细、生长快,未能达到或维持最佳的导管尖端位置更容易发生导管相关并发症(如液体外渗至胸腔或心包、导管闭塞、静脉炎等)[13-15]。按美国静脉输液护理协会(INS)标准,经上肢静脉和头颈部静脉PICC 尖端理想位置在第4~6 胸椎,经下肢静脉PICC 尖端理想位置在第8~10 胸椎[16]。因为这个位置的腔静脉壁更厚,且有更多的血流有利于稀释高渗液体和药物,腐蚀的可能性较小。1 项14 例新生儿PICC 相关胸腔积液的研究显示,其发生率为1%(0.6/1000 个导管日),根本原因是导管尖端的原发性或继发性错位,其中有11 例是继发性错位,尖端从插入时的中心静脉位置移位到锁骨下静脉、头臂静脉,可能由于高渗透内皮损伤和血管通透性增加,从而导致胸腔积液[17]。因此,在置管期间提早预测导管尖端移位情况,适时进行胸片检查定位,并做出相应处置,既可减少频繁拍摄胸片带来的辐射损伤和相关费用,也可避免并发症的发生。
3.2 VLBW 中AGA 和SGA 身长增长与PlCC 尖端移位均有相关性及其临床意义
大多数早产儿包括VLBW 生后都存在追赶生长现象,这对于患儿的体格生长、神经系统发育有积极意义,但如果追赶生长过快也可能增加将来某些疾病发生的风险[18-19]。PICC 置管期间,患儿身长明显增长会影响PICC 尖端位置,使其发生移位。图1 和图2 显示,随着VLBW 中AGA 和SGA 身长增长,PICC 尖端逐渐移位远离心脏,Spearman秩相关分析结果显示,两组患儿身长增长率与PICC尖端移位均具有相关性,且从相关系数看,SGA 组患儿身长增长率与PICC 尖端移位的相关性更高。
理想情况下,PICC 尖端应插入并保持在中心静脉位置,以获得最大益处,并避免导管相关并发症发生[20-21]。有一项研究进行多因素Logistic 回归分析显示,PICC 导管尖端不在中心静脉是非选择性拔除的影响因素[22]。然而,许多因素可能会影响PICC 尖端位置并使其发生改变,如婴儿的生长、肢体运动、肢体体位、颈部位置和用力冲洗等[23-24]。特别是婴儿的体格生长,其对导管尖端移位的影响是不可避免的,因此,在PICC 置管期间必须监测导管尖端的位置[25]。大多数观点认为PICC 尖端位于中心静脉包括上腔静脉、膈以上部分下腔静脉和腔-房连接处(CAJ),当导管尖端位于非中心静脉,PICC 并发症发生率增加,尤其是机械性并发症,这可能与血管较小、内皮损伤、血流速度降低和血流紊乱等多种因素综合作用有关[26]。目前临床上主要通过复查胸片来监测导管尖端的位置,但关于监测的时机尚未达成共识,本研究通过分析VLBW中AGA 和SGA 身长增长率与PICC 尖端移位的相关性,有助于在PICC 置管期间提早预测导管尖端移位情况,从而更好地把握胸片复查的时机,尽量减少辐射暴露。
3.3 VLBW 中AGA 和SGA 身长增长对PlCC 尖端移位影响的横向比较
相比AGA 早产儿,SGA 早产儿在生后住院期间更容易发生并发症[27],严重者可能导致死亡,所以临床上需特别关注该类患儿。本研究中AGA和SGA 身长增长率分别与PICC 尖端移位的简单线性回归分析结果显示,两组回归方程的决定系数均在0.5 以上,即身长增长率对导管尖端移位的解释程度均在50%以上,提示构建的回归模型具有预测价值。进一步用协方差分析比较两组回归模型,结果显示,两组回归直线比较差异有统计学意义,表明VLBW 中AGA 和SGA 身长增长对PICC 尖端移位的影响程度不同。由表4 可见,相同的身长增长率,SGA 组患儿引起的导管尖端移位幅度更大,这可能与患儿在生后住院期间,SGA 的追赶生长比AGA 更明显有关[28]。因此,应分别根据两组患儿的身长增长率预测PICC 尖端移位情况。以经上肢静脉PICC 为例,假如首次置管时尖端处于理想位置,即第4~6 胸椎,当导管尖端远离心脏移位2 个椎体,此时移位至第2~4 胸椎,则尖端可能仍位于INS 的理想定位范围、或移出INS 的理想定位范围但仍位于上腔静脉内,即尚未移出中心静脉;然而当导管尖端远离心脏移位3 个椎体及以上,此时移位至第1~3 胸椎及以上,则尖端已经移出INS 的理想定位范围,甚至可能已经进入锁骨下静脉,即移至非中心静脉,以致导管相关并发症发生的风险加大[29-30]。根据相应的回归方程可预测,当AGA 身长增长率12.4%时,PICC 尖端远离心脏移位3.3 个椎体(95%CI: -3.0 ~ -3.6,P<0.001);当SGA 身长增长率9.5%时,PICC 尖端远离心脏移位3.3 个椎体(95%CI:-3.0 ~ -3.7,P<0.001)。所以建议可将此作为重要的警戒值,AGA 身长增长率12.4%、SGA 身长增长率9.5%是监测导管尖端位置的重要时机,以免导管尖端进一步移位至非中心静脉,导致相关并发症发生。3.4 本研究的局限性本研究为回顾性研究,结果可能存在一定的偏移;由于患儿下肢呈生理性屈曲状态,需采取仰卧被动直腿位测量身长,人为测量可能会有误差;患儿置管期间部分胸片因体位不标准或图片不够清晰未被纳入研究,丢失部分数据;用椎体个数计算尖端移位情况,影响移位长度分析的精确性。
4 小结
对于VLBW,PICC 尖端处于中心静脉的位置是非常重要的,尖端移位是引发PICC 相关并发症的主要原因,所以置管期间要加强对导管尖端位置的监测。随着VLBW 中AGA 和SGA 身长增长,PICC 尖端逐渐移位远离心脏,但相同的身长增长率,SGA 引起的导管尖端移位幅度更大,因此,应分别根据两组患儿的身长增长率预测导管尖端移位情况。本研究结果显示,AGA 身长增长率12.4%、SGA 身长增长率9.5%是监测导管尖端位置的重要时机,以免导管尖端进一步移位至非中心静脉,导致相关并发症发生。
