冠心病合并2型糖尿病患者冠状动脉正性重构的影响因素及临床预测模型构建
2024-01-27连政于海荣刘佩林郭彩霞
连政,于海荣,刘佩林,郭彩霞
冠状动脉重构是1987年由Glagov等[1]在尸检中发现并予以报道,指在冠状动脉粥样斑块处,冠状动脉管径出现扩张的现象。随后,1993年Hermiller等[2]通过血管内超声(intravascular ultrasound,IVUS)的手段对冠状动脉重构的现象再次予以证实。随着研究的不断进展,这种重构现象被认为是冠状动脉粥样硬化早期的代偿反应,以避免管腔发生严重狭窄。冠状动脉的重构模式分为正性重构、无重构及负性重构,若病变处管腔管径大于正常参考血管段管腔称为正性重构,若等于或小于正常参考血管段管腔称为无重构或负性重构[3]。研究表明,冠状动脉重构模式与冠状动脉斑块的稳定性息息相关,冠状动脉正性重构处的粥样斑块常不稳定,具有较大的脂质核心以及薄纤维帽,而管腔内的狭窄通常并不严重[4]。
糖尿病是冠心病的重要危险因素,而糖尿病患者的心绞痛在临床上常常并不典型,有些患者甚至发生无痛性心肌梗死,严重影响预后,并且糖尿病患者在接受冠状动脉支架植入后更容易发生支架内再狭窄[5- 6]。有研究表明[7],支架内再狭窄与支架边缘冠状动脉的正性重构相关,因此对于糖尿病合并冠心病的人群应及早识别冠状动脉正性重构以避免发生不良预后。
目前IVUS是临床上评估冠状动脉重构的主要手段,但由于其操作相对复杂,且为有创检查,具有一定的风险,目前尚无较为准确的临床模型用以预测冠心病合并2型糖尿病患者的冠状动脉正性重构。本研究通过纳入冠心病合并2型糖尿病患者的临床数据及IVUS检查结果以构建相关的临床预测模型,用以预测这部分患者的冠状动脉正性重构几率,以早期识别高危患者,指导临床治疗,报道如下。
1 资料与方法
1.1 研究对象 采用回顾性研究方法。选择2016年1月—2023年6月于首都医科大学附属北京同仁医院心血管中心行冠状动脉造影(CAG)及IVUS检查明确诊断为冠心病且合并2型糖尿病的患者。本研究临床资料及数据收集符合医学伦理学标准,并获得医院伦理委员会批准(TREC2022-KY081)。纳入标准:(1)年龄≥18岁,冠状动脉造影结果符合冠心病诊断标准且既往或当次入院诊断为2型糖尿病;(2)选取的冠状动脉病变为局限性狭窄,且行IVUS检查时未行任何介入治疗。排除标准:(1)严重的肝肾功能不全、肿瘤等;(2)冠状动脉斑块位于冠状动脉开口、分叉处;(3)IVUS图像不清晰。
1.2 研究方法
1.2.1 冠状动脉造影及IVUS检查:应用PHILIP或SIEMENS数字减影血管造影机采集冠状动脉造影影像,左冠状动脉至少3个体位,右冠状动脉至少2个体位以清晰显示冠状动脉病变。将Boston Scientific的IVUS探头(频率40 MHz,2.9F)送至冠状动脉靶病变远端以0.5 mm/s的速度撤至靶病变近端处,使用配套的iLab超声诊断仪采集图像,并使用配套的iReview软件对靶病变及正常参考段血管的外弹力膜面积予以测量。
被选择分析测量的靶病变部位以病变段最小的管腔直径为准,参考段血管为病变近端或远端相对正常的血管段,参考段血管长度需在10 mm以内。冠状动脉重构指数(RI)=病变处外弹力膜面积/病变部位近端与远端外弹力膜面积的均值。定义:RI>1.05为正性重构,RI<0.95为负性重构,0.95≤RI≤1.05为无重构[3],负性重构及无重构划分为非正性重构组。
1.2.2 血常规、生化检查及糖化血红蛋白检测:血常规及生化检测结果需患者空腹8 h以上,由首都医科大学附属北京同仁医院检验科予以统一测定。血常规检查使用Sysmex XN- 20(A1)全自动全血细胞分析仪进行分析,收集的数据包括白细胞计数(WBC)、血红蛋白(Hb)、红细胞压积(HCT)、红细胞体积分布宽度(RDW)、血小板计数(PLT)、平均血小板体积(MPV)和血小板比积(PCT);血生化检查使用美国贝克曼库尔特公司AU5800全自动生化分析仪进行分析,收集的数据包括血钙(Ca)、尿素氮(BUN)、血肌酐(SCr)、尿酸(UA)、三酰甘油(TG)、总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、脂蛋白a[Lp(a)]和胱抑素C(Cys-C);糖化血红蛋白(HbA1c)应用美国Bio-Rad公司VARIANT糖化血红蛋白分析仪进行分析。所用试剂均为各仪器配套试剂并且质控合格。所有操作均按照实验室操作规程要求进行。

2 结 果
2.1 正性重构组与非正性重构组临床资料比较 本研究共纳入104例患者,其中正性重构组41例,非正性重构组63例,2组间性别比例构成、年龄、高血压病史、冠心病家族史、WBC、Hb、HCT、RDW、MPV、BUN、SCr、TG、TC、HDL-C、斑块负荷等比较差异均无统计学意义(P>0.05);但与非正性重构组相比,正性重构组急性冠状动脉综合征(acute coronary syndrome, ACS)及吸烟患者的比例更高(P<0.05),且PLT、PCT、HbA1c、LDL-C、Lp(a)、CysC水平也高于非正性重构组(P<0.01),而血钙、UA水平低于非正性重构组(P<0.05),见表1。
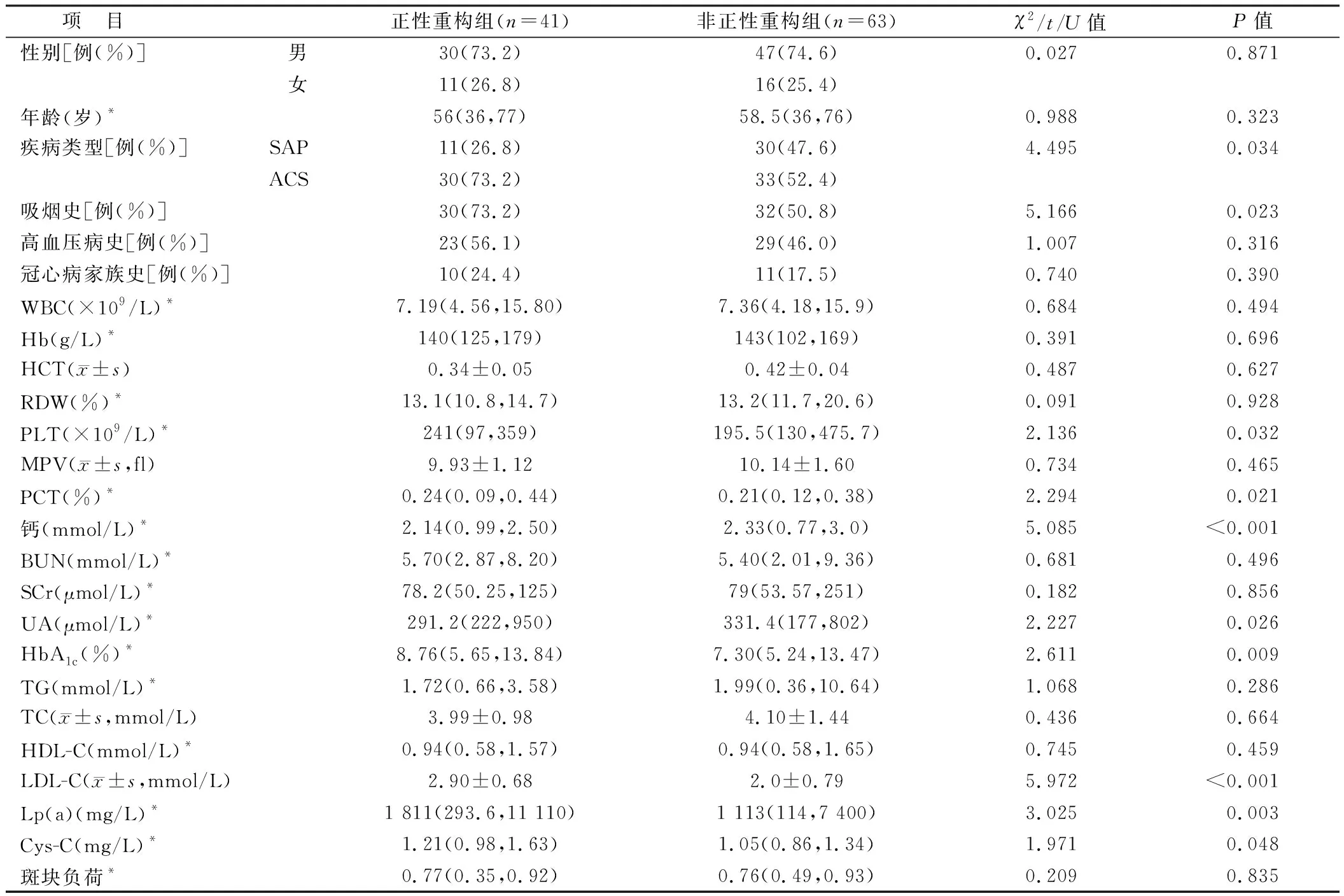
表1 正性重构组和非正性重构组冠心病合并2型糖尿病患者临床资料比较Tab.1 Comparison of clinical data between patients with positive and non positive remodeling groups
2.2 冠心病合并2型糖尿病患者冠状动脉正性重构的影响因素 对2组比较中P<0.05的变量行单因素Logistic回归分析,吸烟、并发ACS及HbA1c、LDL-C高、血钙降低是冠心病合并2型糖尿病患者冠状动脉正性重构的影响因素,见表2;经多因素Logistic回归分析,并发ACS、低血钙、高HbA1c、高LDL-C是影响冠状动脉正性重构的独立危险因素(P<0.05),见表3。

表2 影响冠心病合并2型糖尿病患者冠状动脉正性重构的单因素Logistic回归分析Tab.2 Single factor Logistic regression analysis of influencing positive remodeling of coronary artery in patients with coronary heart disease and type 2 diabetes
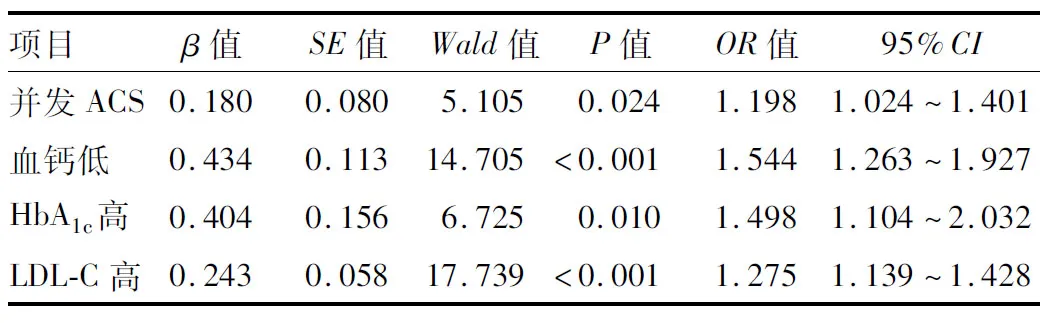
表3 影响冠心病合并2型糖尿病患者冠状动脉正性重构的多因素Logistic回归分析Tab.3 Multifactor Logistic regression analysis of influencing positive remodeling of coronary artery in patients with coronary heart disease and type 2 diabetes
2.3 冠心病合并2型糖尿病患者冠状动脉正性重构的列线图预测模型建立、验证及其预测效能分析 基于多因素Logistic回归分析结果构建冠心病合并2型糖尿病患者冠状动脉正性重构的列线图预测模型,总分为80~120分,对应患者冠状动脉正性重构的概率为0.1~0.9,见图1;对该模型进行验证,结果显示,临床预测模型的Brier评分为0.094(<0.25),表明预测发生率与实际发生率基本一致,提示该模型预测效能较好,见图2;对该模型进行内部验证,曲线下面积(area under curve, AUC)为0.937,提示该列线图模型具有较好的预测效能,见图3。使用R软件“rmda”包绘制预测模型的临床决策曲线(图4)及临床影响曲线(图5)以评价模型的临床适用度,结果显示,预测模型具有良好的临床适用度。

注:变量对应的线段标注刻度,代表了每个变量的取值范围;每个变量数值所对应的分值为单项分数,将单项分数相加得出总分,总分对应发生冠状动脉正性重构的风险。图1 冠心病合并2型糖尿病患者冠状动脉正性重构临床预测模型列线图Fig.1 The nomogram of clinical prediction model of coronary artery positive remodeling in patients with coronary heart disease and type 2 diabetes

图2 列线图预测模型的校准曲线Fig.2 Calibration curve of column chart prediction model
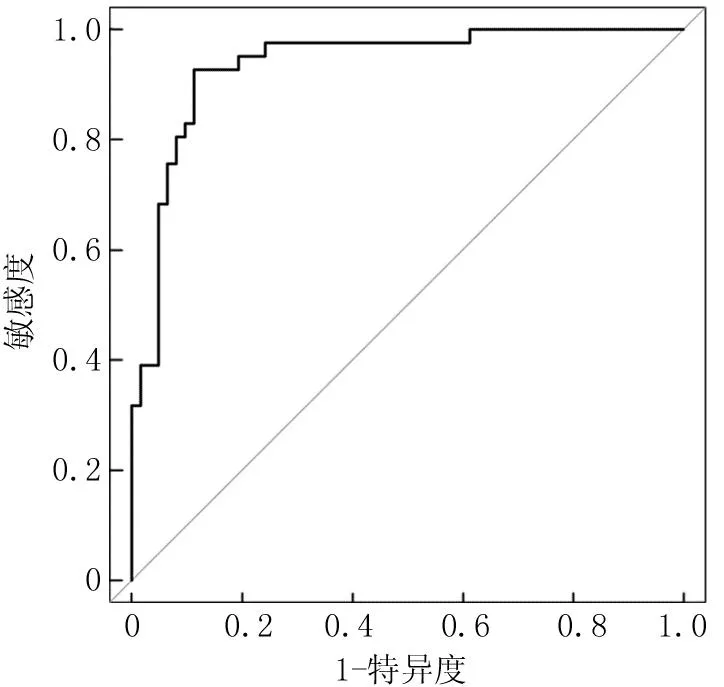
图3 列线图预测模型的ROC曲线Fig.3 ROC curve of column chart prediction model
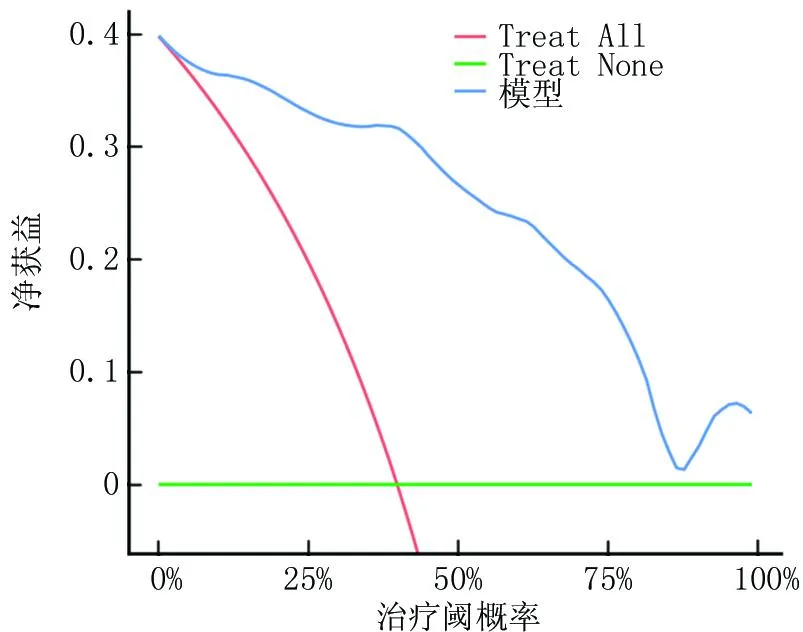
图4 列线图预测模型的临床决策曲线Fig.4 Clinical decision curve of column chart prediction model

图5 列线图预测模型的临床影响曲线Fig.5 Clinical impact curve of column chart prediction model
3 讨 论
冠状动脉正性重构被认为是冠状动脉粥样硬化早期血管的代偿改变,以避免冠状动脉管腔严重狭窄,然而,病理学研究发现正性重构与炎性细胞的浸润、促炎细胞因子的表达和蛋白酶活性的增加呈明显相关[4, 8-9]。也有研究通过对冠状动脉斑块分析发现管腔发生正性重构的斑块体积与坏死核心更大,斑块纤维帽也更薄[4]。因此,冠状动脉正性重构可能是冠状动脉斑块破裂的重要危险因素。除此以外,接受了PCI治疗的2型糖尿病患者,发生支架内再狭窄的几率高于非糖尿病患者,有研究表明支架术后出现支架边缘的再狭窄与术前冠状动脉正性重构相关,因此预测冠状动脉重构模式不但可以早期识别高危患者,而且可以指导冠状动脉介入治疗,若通过预测冠状动脉正性重构可能性较大时,术中可能需要使用IVUS指导支架植入以避免支架内再狭窄的发生,具有较好的临床意义。
本研究发现低血钙是冠状动脉正性重构的危险因素之一。目前研究表明低血钙与急性心肌梗死相关[10],也有研究得出了相反的结论[11-13], 因此血钙水平与冠心病的发病风险仍然存在争议。对于冠状动脉病变而言,高血钙可能与粥样斑块钙化相关[14]。虽然血钙对于冠状动脉重构或者斑块性质影响的机制尚不明确,但在冠心病患者中,血钙水平与ApoA1呈正相关,而与ApoB和高敏C反应蛋白呈负相关[15-16],而这些均是冠状动脉斑块不稳定的危险因素。在本研究中,冠状动脉正性重构组血钙水平明显低于非正性重构组,而正性重构组患者ACS的比例也明显升高,换言之,本研究发现高血钙是冠心病合并2型糖尿病患者人群冠状动脉发生正性重构的保护因素。因此低血钙是否是通过影响了血脂成分或者炎性因子水平,间接促进了冠状动脉正性重构或者斑块不稳定仍需要进一步的临床及基础研究。
HbA1c是评估患者血糖水平的重要指标之一,HbA1c升高通常表示患者近3个月血糖控制欠佳,本研究发现HbA1c水平也是冠状动脉正性重构的危险因素之一,这与之前的相关临床研究结果一致[17]。有研究表明HbA1c水平增高可促进冠状动脉斑块快速进展[18],在OCT研究中发现,HbA1c水平与易损斑块密切相关,无论在糖尿病人群还是非糖尿病人群中,HbA1c升高时冠状动脉斑块的纤维帽更薄,易损特征越明显,提示斑块越不稳定,这一特点在颈动脉粥样硬化中类似[19-20]。目前HbA1c对于动脉硬化以及血脂的影响尚不明确,但升高的HbA1c或者较高的血糖水平可能通过直接升高血清中促动脉粥样硬化的脂质成分从而使动脉粥样硬化进展迅速,另外也有研究表明某些基因可能参与了其中,如Dickkopf-3基因[21],但具体机制仍需进一步研究。
LDL-C是冠心病的重要危险因素之一,本研究结果提示LDL-C升高是冠心病合并2型糖尿病患者冠状动脉发生正性重构的独立危险因素,既往也有研究提示LDL-C与冠状动脉重构指数呈正相关[22],本研究在2型糖尿病人群中也得出了相似的结果。已有大量证据表明LDL-C的降低与斑块体积的减少呈线性相关[23- 24],在OCT研究中发现,高LDL-C组患者冠状动脉斑块纤维帽更薄,斑块具有更多易损特征[25]。但也有研究对糖尿病患者的RI进行分析发现,RI与LDL-C呈负相关[26]。因本研究为单中心研究,纳入的样本量有限,且未对患者的用药信息进行详细统计,这些可能是造成研究结果不一致的原因,因此今后仍需进一步扩大样本量研究。
总之,本研究发现低血钙、ACS、高HbA1c和高LDL-C水平是冠心病合并2型糖尿病患者冠状动脉发生正性重构的独立危险因素,且通过相关预测模型可以较为准确地预测该类患者发生冠状动脉正性重构的可能性,及早识别高危患者并指导临床治疗。
利益冲突:所有作者声明无利益冲突
作者贡献声明
连政:研究构思、课题设计、数据获取、统计分析、论文撰写;于海荣、刘佩林:数据获取;郭彩霞:研究构思、论文修改、论文终审
