智能穿戴设备辅助监测在危重症患者睡眠管理的临床应用*
2024-01-24陈锦源姚慧文黄少婷钟景良梁锦堂
陈锦源 姚慧文 黄少婷 钟景良 梁锦堂
广东省江门市新会区人民医院ICU 529100
据报道显示,ICU住院且存活的患者中,约60%以上成人经历了睡眠不佳或睡眠剥夺[1]。睡眠剥夺可引起下丘脑—垂体—肾上腺轴活性增高,导致心率、血压及皮质醇水平升高。睡眠剥夺能引起血管损伤和增加胰岛素抵抗,导致炎性细胞因子与C反应蛋白高表达,强化脓毒症的生理学影响。此外,睡眠剥夺会出现焦虑加重和认知能力受损,并可能导致急性谵妄状态,造成患者机械通气延长[2]。因而,将危重症患者睡眠剥夺的常规评估、预防、应对策略纳入睡眠管理,可减少因睡眠剥夺而延长住院时间、增加病患率和死亡率,减少出院以后康复期间的睡眠干扰。长期以来睡眠质量很难被评估及检查,临床中常用的Richards-Campbell睡眠量表(RCSQ)[3]是针对ICU患者睡眠的评估工具,但对睡眠质量评估可靠度仅为低至中度,且该量表侧重于睡眠时间的估计,并非睡眠质量。越来越多的学者致力于研究开发和推广便携的睡眠评估方法。研究[4]发现华为智能穿戴设备等采用心率监测的光学容积描记术(PPG)传感器以及基于心率变异性的睡眠分析算法等多种睡眠分析技术,能实现准确监测人体不同睡眠阶段、包括深睡眠、浅睡眠、快速动眼和夜间清醒,提供睡眠质量评估的依据,并且与心肺耦合分析(CPC)有高度吻合,为监测睡眠质量提供了新的监测方法。本文探讨了智能穿戴设备辅助监测在危重症患者睡眠管理的临床应用价值,现报道如下。
1 资料与方法
1.1 一般资料 将我院ICU 2020年3月—2022年10月接收的机械通气危重症患者96例作为观察对象,随机分为两组,每组48例。对照组中男28例,女20例;年龄24~90岁,平均年龄(73.51±7.19)岁;体重57~79kg,平均体重(65.80±6.42)kg;疾病类型:重症肺炎19例,COPD急性加重13例,急性心肌梗死10例,重症急性胰腺炎3例,其他3例;APACHEⅡ评分15~28分,平均评分(23.38±2.68)分。研究组中男29例,女19例;年龄28~90岁,平均年龄(73.83±7.36)岁;体重59~81kg,平均体重(76.08±6.67)kg;疾病类型:重症肺炎21例,COPD急性加重12例,急性心肌梗死11例,重症急性胰腺炎2例,其他2例; APACHEⅡ 评分14~26分,平均评分(23.21±2.74)分。两组一般资料比较无统计学差异(P>0.05)。 纳入标准:(1)均为ICU接收的重症患者;(2)年龄≥18岁,且<90岁;(3)均行气管插管或气管切开机械通气;(4)意识清楚;(5)预计ICU停留时间≥7d。排除标准:(1)伴心动过速、颅内占位性病变、肝肾功能不全等镇静药物使用禁忌者;(2)伴癫痫、精神分裂、重度抑郁等严重精神疾病者;(3)伴听力、语言、理解及认知功能障碍,致使无法主观评价睡眠质量者;(4)拒绝智能穿戴设备监测睡眠质量者。本研究经医院伦理学会批准及认可,中国临床试验注册中心注册号:ChiCTR1800019853,患者或家属知情并同意。
1.2 方法 ICU治疗期间均积极开展抗感染、纠正水电解质、酸碱平衡以维持循环稳定,积极治疗原发疾病。两组患者入ICU第1天22:00均采用右美托咪定(生产厂家:江苏恒瑞医药股份有限公司,国药准字H20130093,规格:1ml/100μg)1μg/(kg·h)静脉注射10min,后以0.4μg/(kg·h)维持9h;联合咪达唑仑(宜昌人福药业有限责任公司生产,国药准字H20067041,规格:2ml∶10mg)0.05mg/(kg·h)维持9h。
1.2.1 对照组:根据前1d晚的RCSQ得分,调整ICU机械通气患者镇静药物剂量。RCSQ量表得分范围为0~60分,设定睡眠目标为:RCSQ得分45~50分,次日晨间唤醒患者1h后评价RCSQ得分。每天22:00开展睡眠目标镇静,若患者前1d晚RCSQ得分>50分,则将右美托咪定及咪达唑仑镇静维持剂量分别下调0.1μg/(kg·h)及0.01mg/(kg·h),维持镇静9h。若前1d晚RCSQ得分为40~44分,则将右美托咪定及咪达唑仑镇静维持剂量分别上调0.1μg/(kg·h)及0.01mg/(kg·h)维持9h;若RCSQ<40分,则将右美托咪定及咪达唑仑镇静维持剂量分别上调至0.2μg/(kg·h)及0.02mg/(kg·h)维持9h;若RCSQ得分在目标范围内,次日维持原先镇静药物剂量。
1.2.2 研究组:采用智能穿戴设备判断患者前1d晚的客观睡眠质量,并据此调整ICU机械通气患者镇静药物剂量。智能穿戴设备选用华为荣耀手环5,连接手机蓝牙功能后,通过华为手机运动健康App查看相关睡眠质量,包含夜间睡眠时间(6~10h)、深睡眠比例(20.0%~60.0%)、浅睡眠比例(<55%)、快速眼动比例(10.0%~30.0%)、深睡连续性(70~100分)、清醒次数(0~2次)、呼吸质量(70~100分),App将根据所监测的参数自动计算睡眠得分,睡眠得分越高代表睡眠质量越好,睡眠得分参考范围为80~90分。若前1d晚睡眠得分>90分,则将右美托咪定及咪达唑仑镇静维持剂量分别下调0.1μg/(kg·h)及0.01mg/(kg·h),维持镇静9h。若前1d晚睡眠得分为70~79分,则将右美托咪定及咪达唑仑镇静维持剂量分别上调0.1μg/(kg·h)及0.01mg/ (kg·h)维持9h;若睡眠得分<70分,则将右美托咪定及咪达唑仑镇静维持剂量分别上调0.2μg/(kg·h)及0.02mg/ (kg·h)维持9h;若睡眠得分在参考范围内,次日维持原先镇静药物剂量。通过连续监测患者的睡眠得分,动态调节右美托咪定与咪达唑仑药物剂量。
1.3 评价指标 (1)睡眠质量。①RCSQ是专用于ICU患者睡眠质量评价的量表,该量表包含6个条目,分别为夜间睡眠整体质量、夜间睡眠深度、夜间入睡时间、夜间醒来次数、夜间觉醒后再入睡情况、夜间ICU噪音程度,评价方式为:一条含0~10刻度的直线上,从左至右随分数的增加,该条目对应睡眠质量逐渐增加,该量表在对ICU患者睡眠质量监测后有良好的信效度。在入组时及每天9:00,根据量表内容问询患者,患者选择能反映其睡眠质量的主观得分。②分别在ICU住院夜间采用华为荣耀手环5监测睡眠质量,监测参数包含夜间睡眠时间、深睡眠比例、浅睡眠比例、快速眼动比例、深睡连续性、清醒次数、呼吸质量,研究组患者监测数据用于指导镇静药物使用,而对照组检测数据密封保存,不用于镇静药物调节。(2)镇静药物剂量。比较两组ICU机械通气患者连续6d的右美托咪定及咪达唑仑镇静药物使用量。(3)比较两组ICU住院时间、机械通气时间、停药后平均唤醒时间、ICU获得性谵妄发生率及躁动发生率。停药后平均唤醒时间为ICU第1~6天,停止泵入镇静药物后,唤醒患者耗时。ICU获得性谵妄采用ICU意识模糊评估法[5-6](CAM-ICU)评价,从意识状态急性改变或波动、注意力障碍、意识水平改变、思维紊乱4个典型特征评价,符合意识状态改变及注意力障碍后,意识水平改变与思维紊乱符合其中之一定义为ICU获得性谵妄。躁动[7]:①攻击或暴力行为;②试图自行拔除静脉输液管、呼吸管、尿管等;③无法配合呼吸机,身体频繁移动。符合上述之一认为躁动。

2 结果
2.1 两组睡眠质量比较 ICU第6天,研究组RCSQ得分、深睡眠比例、深睡眠连续性得分及睡眠得分均高于对照组,浅睡眠比例及清醒次数均低于对照组,差异有统计学意义(P<0.05)。详见表1。

表1 两组患者治疗前后睡眠质量比较
2.2 两组镇静药物使用剂量比较 研究组第2~6天的右美托咪定、咪达唑仑镇静药物使用剂量低于对照组,且累积6d的右美托咪定、咪达唑仑镇静药物使用剂量低于对照组,差异有统计学意义(P<0.05)。详见表2。
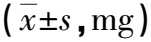
表2 两组患者干预前后镇静药物使用剂量比较
2.3 两组其他指标比较 研究组停药后唤醒平均时间短于对照组,ICU获得性谵妄发生率低于对照组,差异有统计学意义(P<0.05)。详见表3。

表3 两组患者其他指标比较
3 讨论
ICU患者病情危重、复杂,面对持续制动、各类监测仪器的噪声、灯光持续照射、各类管道生理刺激及心理压力,常面临各类心理问题。郭艳青等[8]报道,320例ICU患者伴睡眠障碍比例高达38.13%,Telias等[9]报道ICU经历各类睡眠问题比例高达60.0%。睡眠障碍将引起焦虑、抑郁等心理负担,还可引起身体代谢水平紊乱、精神错乱、认知功能下降、ICU获得性衰弱等,对患者预后带来不利影响,因此需重视ICU患者的睡眠管理。
ICU患者由于原发疾病及各类有创操作(穿刺针管、吸痰、ICU机械通气、各类管道)的影响,超过80.0%的患者经历不同程度的疼痛,疼痛被认为是影响睡眠质量的关键因子,合理有效的镇静是ICU基本管理方式,通过减轻感知的疼痛,能有效避免持续疼痛带来的躁动、睡眠障碍及非计划拔管问题。白天的镇静管理可以通过疼痛评分、镇静评分等变化,动态调节ICU患者镇静药物输注量实现合理镇痛。然而夜间为睡眠时间,频繁地唤醒患者评估镇静评分,势必干扰患者正常睡眠,不利于患者规律生理作息的维持。
RCSQ是评估ICU患者夜间睡眠质量的有效方式,通过RCSQ连续动态评估ICU患者多日的夜间整体睡眠质量,并指导镇静药物的使用,通过合理的镇静有效维持ICU患者夜间睡眠是可行的方式。但由于RCSQ为主观性评分,评估效果十分依赖患者整体的意识状态、记忆水平,患者多存在夸大所经历的睡眠障碍风险,通过RCSQ评分动态评估夜间睡眠质量,指导镇静药物使用,将引起镇静药物过度使用,导致镇静过深,间接引起脑血流量减少、脑灌注压不足,造成认知功能损伤,不利于患者恢复。华为荣耀手环是监测睡眠质量的智能穿戴设备,通过心率信号窦性心律期间序列及呼吸信号的连续监测,利用希尔伯特—黄变换技术对两者的相干度及互谱功率分析,经自带软件生成睡眠期间的心肺耦合动力学频谱,实现监测睡眠质量的目的,报道[10]显示,该监测方式和多导睡眠图有良好的一致性,是监测睡眠质量的可靠方式之一。本研究显示,ICU第6天,研究组患者的RCSQ得分、深睡眠比例、深睡眠连续性得分及睡眠得分显著高于对照组,浅睡眠比例与清醒次数显著低于对照组。说明智能穿戴设备与RCSQ评分相比,能更好地改善ICU患者的睡眠质量。原因主要和华为荣耀手环与RCSQ评分相比,对ICU患者睡眠质量评测更为客观,利用评估的客观睡眠质量,动态调节镇静药物使用量,将ICU患者夜间镇静维持在合理范围,能促进ICU患者睡眠质量的改善。
ICU患者夜间睡眠时,镇静药物不足,可引起疼痛、躁动、非计划拔管意外等风险;镇静过度将导致药物蓄积、脑血管阻力升高、颅内压上升,引起嗜睡疲乏、幻觉,打击认知功能[11]。本文发现,研究组第2~6天右美托咪定、咪达唑仑镇静药物使用剂量显著低于对照组;研究组累积6d的右美托咪定、咪达唑仑镇静药物使用剂量显著低于对照组,表明智能穿戴设备与RCSQ评分相比,能减少ICU患者夜间镇静药物使用量。原因主要和智能穿戴设备监测的睡眠质量客观性好,不受患者主观对睡眠质量评估的影响,有效减少了主观夸大睡眠不良带来的镇静药物过度使用问题。
经历夜间持续镇静药物泵注维持有效睡眠后,为促进患者意识功能及生理正常节律的恢复,减少谵妄事件,多在停止泵注后晨间唤醒患者。平均晨间唤醒患者耗时能反映夜间镇静深度及意识状态,镇静过深将显著延长患者唤醒时间,引起意识功能紊乱状态。本文两组患者夜间镇静药物泵注时间均为2h,但研究组停药后平均唤醒时间显著短于对照组,说明智能穿戴设备与RCSQ评分相比,镇静深度相对较浅,意识功能恢复更好。谵妄是ICU患者常见的不良事件,与镇静药物使用、代谢异常、循环不稳、神经损伤、精神状态等有关,谵妄以注意力不集中、情绪变化大、思维紊乱为表现,显著增加躁动与非计划拔管风险[12]。本文显示,研究组ICU获得性谵妄发生率显著低于对照组,提示智能穿戴设备与RCSQ评分相比,能降低ICU患者谵妄发生率。原因主要和智能穿戴设备通过睡眠质量监测,将患者夜间镇静程度维持在合理范围,减少了镇静过度带来的思维紊乱、反应迟钝。
本研究局限性除了样本数量较小,患者均来源于同一所医疗机构带来的偏倚外;智能穿戴设备调节夜间镇静药物剂量的效果未能纳入药代动力学相关指标,今后研究需进一步评估镇静药物的药代动力学参数和智能穿戴设备监测参数的关联,更精确地管理ICU患者夜间睡眠。本研究支持智能穿戴设备与RCSQ评分相比,能促进ICU患者睡眠质量改善,减少夜间镇静药物剂量,减少ICU获得性谵妄发生率,带来意识状态的积极转变,有良好的应用价值。
