灸刺放血联合治疗椎动脉型颈椎病急性发作期临床观察 *
2024-01-23刘兰英庄垂加
刘兰英 庄垂加
(泉州市中医院针灸科,福建 泉州 362000)
椎动脉型颈椎病(Cervical spondylosis of vertebral artery type,CSA)以眩晕、颈肩不适等为主要表现,发病率随着科技的进步逐年增高。急性发作见于各种原因导致的椎动脉血管痉挛、狭窄,使患者血流动力学发生瞬间变化,出现脑供血不足、缺氧,以眩晕并伴有汗出、面色苍白、恶心呕吐、视物不清等植物神经症状常见,严重者可出现昏仆于地等,会极大影响患者的正常生活作息、工作学习,甚则危及生命,因此,急性发作期治疗的关键在于及时控制病情。现代医学常予改善脑部、内耳循环及镇静止呕、抗炎止痛、营养神经等对症处理,但药物不良反应明显、起效较慢。手术治疗该病有一定效果,但风险大,大众不易接受。中医学常应用中药内服、中药湿敷、针灸、推拿、中频药透、牵引等方法,但疗效欠佳。因此优化治疗方案显得尤其重要。笔者在临床研究中发现,电子灸配合普通针刺法能够有效缓解上述症状,明显改善椎-基底动脉的血流速度,但在临床治疗中单纯灸刺结合控制急性发作期即时疗效欠佳。基于此,本研究选择在灸刺结合的基础上配合大椎穴刺络拔罐放血法进行干预,获得显著效果,报道如下。
1 资料与方法
1.1 一般资料将2017 年11 月—2020 年6 月就诊于泉州市中医院针灸科门诊的CSA 患者70例,随机分为灸刺放血结合组(观察组)和灸刺结合组(对照组),各35例。2组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。本研究符合《赫尔辛基宣言》中相关临床试验伦理要求[1]。

表1 2组CSA急性发作期患者一般资料比较
1.2 诊断标准参考《颈椎病诊治与康复指南》[2]中CSA 诊断标准:(1)眩晕,且头颈部不适,可有交感神经亢进及脑缺血症状;(2)查体发现颈椎屈伸、旋转受限,局部压痛,旋颈试验(+);(3)X 线摄片可见阳性影像,如骨质增生、钩椎关节变尖、节段不稳、横突间距椎间隙变小、生理弧度变浅消失甚则反弓等;(4)椎-基底动脉血流动力学检查发现椎-基底动脉痉挛、供血不足;(5)除外其他病因(如耳源性、眼源性、代谢性等疾病)。
1.3 入选标准
1.3.1 纳入标准(1)急性发作期,且未予任何干预治疗;(2)年龄20~40 岁;(3)病程1~12 周;(4)椎-基底动脉血流呈高流速状态;(5)知情同意并签署知情同意书。
1.3.2 排除标准(1)合并有血液系统疾病者,如凝血机制异常易出血;(2)患精神疾病,合并或有其他脏器严重疾患者;(3)对针具、艾草过敏者;(4)妊娠期妇女。
1.4 治疗方法
1.4.1 对照组给予电子灸及普通针刺法联合治疗。针刺穴位选择双侧颈夹脊穴、百会穴、双侧天柱穴及双侧后溪穴,电子灸穴位选择双侧风池穴。普通针刺操作:术者指导患者取俯伏坐位或俯卧位,用复合碘消毒液[山东消博士消毒科技股份有限公司,鲁卫消证字(2017)第1303 号]常规消毒患者腧穴处皮肤及自身双手后,选择长25~40 mm、直径0.25 mm 的一次性无菌针灸针(马鞍山邦德医疗器械有限公司,皖械注准20172270055)进行针刺操作;其针刺的方向、角度、深度根据患者的体质、性别、胖瘦情况,参照《针灸学》[3]操作;待有针刺感应后,留针30 min。电子灸操作:针刺结束后,稍作休息5 min,嘱患者继续保持原体位;在患者双侧风池穴上放置DAJ-10 型艾灸仪(齐齐哈尔市祥和中医器械有限责任公司)艾灸贴片,绳带固定以增加其接触面;据患者耐受情况,设置温度为42~45 ℃,灸疗30 min。
1.4.2 观察组给予电子灸、普通针刺及刺络放血拔罐疗法。电子灸、普通针刺的穴位选择及操作同对照组,刺络放血拔罐疗法穴位为大椎。操作:在普通针刺、电子灸结束后,嘱患者保持原体位;选择一个大小适合的抽气罐,吸拔大椎穴使其充血,约1 min 后取罐;术者用复合碘消毒液常规消毒大椎穴皮肤(消毒直径约5 cm)及自身双手后,使用6 号静脉输液针头(江西洪达医疗器械集团有限公司,国械注准20173144093)以大椎穴为圆心散刺15~20 次,深度1~3 mm(根据患者的体质、性别、胖瘦等情况确定散刺次数及深度);迅速拔上抽气罐使其出血,5~10 min后,取罐拭血;以复合碘消毒液再次消毒,无菌纱布覆盖。
1.5 观察指标
1.5.1 脑血管彩色多普勒超声(TCD)于首次治疗前后检测2 组患者左椎动脉(LVA)、右椎动脉(RVA)、基底动脉(BA)收缩期峰值的血流速度(Vs)、平均血流速度(Vm)、血管搏动指数(PI)和血管阻力指数(RI)等指标,并对比。
1.5.2 眩晕程度评估根据颈性眩晕症状与功能评估量表(ESCV)[4],对2 组患者眩晕程度进行评估对比。该量表分值与眩晕程度成反比,无眩晕不适8 分;轻微眩晕且可承受,行走正常6 分;眩晕明显且难受,尚可行走4分;眩晕较重且极难受,须扶持方能行走或须坐下2分;眩晕剧烈且无法忍受,需要卧位休息0分。
1.6 统计学方法应用SPSS 20.0 统计软件进行数据分析处理,计量资料以(±s)表示,行t检验,组内前后比较采用配对样本t检验,组间比较采用独立样本t检验;计数资料以率(%)表示,行x2检验。P<0.05 为差异具有统计学意义。
2 结果
2.1 2 组患者治疗前后TCD结果比较治疗后,2 组患者Vs、Vm 值均下降,差异有统计学意义(P<0.01),提示2组均有效改善椎-基底动脉血流的高流速状态。
治疗后,观察组Vs、Vm值优于对照组,差异有统计学意义(P<0.05)。但2组PI、RI治疗前后比较,差异无统计学意义(P>0.05),提示无改善。见表2~表5。
表2 2组CSA急性发作期患者治疗前后Vs比较 (± s,cm/s)
注:与本组治疗前比较,1)P<0.01;与对照组治疗后比较,2)P<0.05。
指标LVA RVA BA观察组(35例)对照组(35例)治疗后65.11±2.191)64.68±2.791)70.77±3.461)治疗前71.32±2.27 70.89±2.89 75.76±3.12治疗后58.97±2.141)2)60.22±2.621)2)65.66±2.711)2)治疗前72.02±2.63 71.84±2.77 76.69±3.44
表3 2组CSA急性发作期患者治疗前后Vm比较 (± s,cm/s)

表3 2组CSA急性发作期患者治疗前后Vm比较 (± s,cm/s)
注:与本组治疗前比较,1)P<0.01;与对照组治疗后比较,2)P<0.05。
指标LVA RVA BA观察组(35例)对照组(35例)治疗后36.32±2.171)36.45±2.221)40.16±2.371)治疗前46.88±2.32 47.21±2.10 49.38±2.25治疗后31.07±2.111)2)30.94±2.311)2)33.88±2.351)2)治疗前46.49±2.22 46.01±2.26 50.49±3.28
表4 2组CSA急性发作期患者治疗前后PI比较(± s)
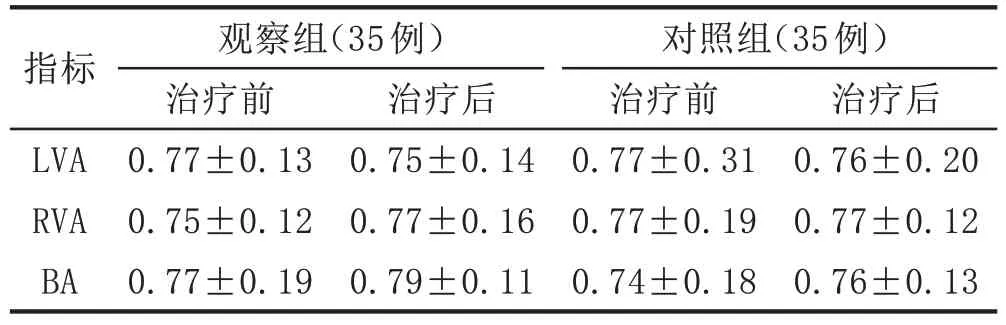
表4 2组CSA急性发作期患者治疗前后PI比较(± s)
指标LVA RVA BA观察组(35例)治疗前0.77±0.13 0.75±0.12 0.77±0.19治疗后0.75±0.14 0.77±0.16 0.79±0.11对照组(35例)治疗前0.77±0.31 0.77±0.19 0.74±0.18治疗后0.76±0.20 0.77±0.12 0.76±0.13
表5 2组CSA急性发作期患者治疗前后RI比较(± s)
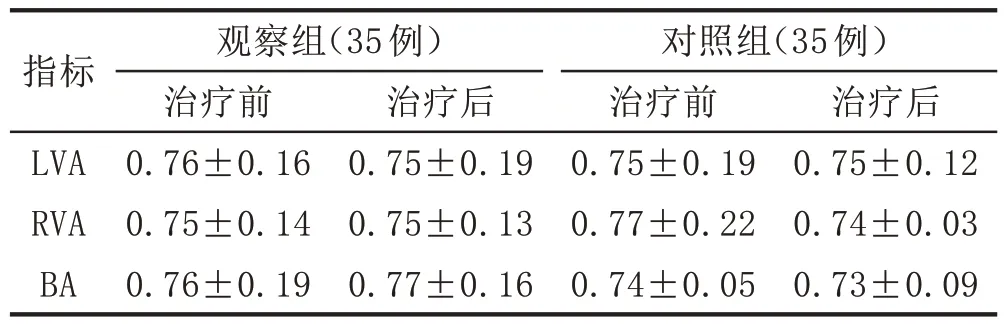
表5 2组CSA急性发作期患者治疗前后RI比较(± s)
指标LVA RVA BA观察组(35例)治疗前0.76±0.16 0.75±0.14 0.76±0.19治疗后0.75±0.19 0.75±0.13 0.77±0.16对照组(35例)治疗前0.75±0.19 0.77±0.22 0.74±0.05治疗后0.75±0.12 0.74±0.03 0.73±0.09
2.2 2 组患者治疗前后眩晕程度比较治疗后,2 组患者ESCV 评分均上升,且观察组ESCV 评分高于对照组,差异均有统计学意义(P<0.05)。提示2 组眩晕程度均明显减轻,观察组效果优于对照组。见表6。
表6 2组CSA急性发作期患者治疗前后ESCV评分比较(± s,分)
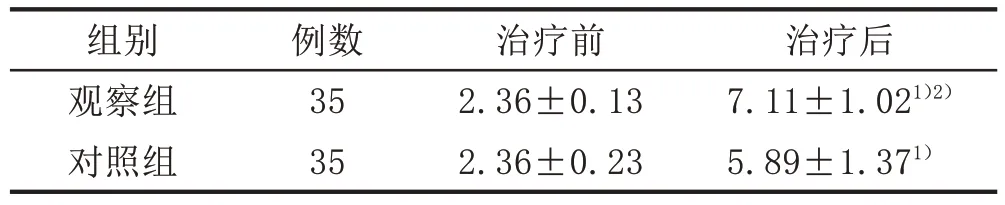
表6 2组CSA急性发作期患者治疗前后ESCV评分比较(± s,分)
注:与本组治疗前比较,1)P<0.01;与对照组治疗后比较,2)P<0.05。
组别观察组对照组治疗后7.11±1.021)2)5.89±1.371)例数35 35治疗前2.36±0.13 2.36±0.23
3 讨论
CSA 是因颈项部浅深肌群的紧张、挛缩病变,颈椎骨质的增生、生理曲度的改变,椎间盘的退变等致其旁的椎动脉受牵扯、压迫[5,6],或者是其周围的交感神经受激惹兴奋致血管痉挛收缩,或者是椎动脉自身原因致血管狭窄、痉挛,从而出现相应脑组织缺血、含氧量减少引起的一系列综合症状群[7,8]。其中,眩晕是最常见、最突出的表现,常在头位改变时诱发,头颅转动时最明显[9];其发作频次为每年数次至每日数次,每次持续数秒至数天不等,重则仆倒晕厥,常伴头颈部僵硬疼痛、心悸呕恶、胸闷汗出、面青唇白、视物不清、耳鸣、听力下降等。在CSA 患者急性发作期,现代医学常予扩张血管、抗凝降纤、抗血小板等治疗,以改善脑部、内耳循环,并予镇静止呕、抗炎止痛、营养神经等对症处理,但药物不良反应明显、疗效较慢。随着中医外治法的推广应用,越来越多的患者首先选择中医针灸疗法,其中的针刺艾灸、整脊推拿、放血针刀等均能起到一定的疗效。本人在前期的研究工作中选择普通针刺配合艾灸治疗CSA,能改善椎-基底动脉的血流动力学状态、改善眩晕、头痛等临床症状,并且观察到伴随症状与眩晕程度呈正相关;但因时间限制,对急性期患者即时疗效未作进一步的探研。本研究针对CSA 急性发作期的即时疗效及治疗方案的优化,而设计刺灸放血联合法。
庄垂加主任医师认为,“不通”是疾病产生和变化的病理因素,是百病之源;临证强调“通”,即通其筋脉、调其气血,令阴平阳秘。而CSA属于中医学“眩晕”“痹证”的范畴,急性期以标实为要,病机属“不通”,常为风寒湿邪侵袭头项筋脉或者痰瘀痹阻头项、清窍而发病。实则应泻,不通则通之,故治疗应以祛风散寒除湿、化痰活血通络为主。
早在《黄帝内经》即记载了“菀陈则除之者,出恶血也”的放血疗法,具有清热祛邪、开窍醒神、化瘀通络止眩晕之功效,因此放血疗法常用于实热急症的治疗。现代临床研究[10,11]表明,刺络放血疗法可以扩张局部毛细血管,改善局部血液循环,排出含致痛、炎症因子的血液,且拔罐产生的负压将含氧量高的血液带入其中,加快新陈代谢而改善周围的血液运行速率。针刺和艾灸可以缓解局部肌肉痉挛、恢复骨骼关节的力学平衡、消除炎症水肿,从而达到疏经通络、恢复阴阳平衡之目的。百会、大椎均为督脉穴位,百会为诸阳之会,沟通脑与髓,针刺之可调节脑功能、脑循环;大椎为阳中之阳穴,阳气行则周身气血行;两穴统帅一身之阳气,是治疗头项疾患的重要穴位。另外,大椎位于颈胸交接的正中,其旁的颈长肌、前斜角肌的病变将影响椎动脉的功能,因此选择大椎放血疗法,以达决实、通筋脉气血的功效。足太阳膀胱经纵贯全身,其中的天柱穴位于枕下头项部斜方肌起点的外侧,在头半棘肌、头上下斜肌、头后大小直肌之中,椎动脉在此段走行复杂、生理弯曲多;而颈夹脊穴分布于斜方肌、菱形肌、头夹肌、头半棘肌、多裂肌等颈部浅深肌群中。上述肌群的病变将引起椎动脉受挤压,而出现供血不足。通过针刺天柱穴及颈夹脊穴以松驰局部肌群、降低张力,缓解痉挛,从而恢复椎动脉的生理功能。选择远端穴位进行针刺操作,对治疗CSA 亦临床效果显著[12]。后溪穴为上肢远端穴,系八脉交会穴之一,通于督脉,是治疗头项疾患尤其是眩晕的重要穴位,属中医针灸远端取穴的范畴;针刺之,可与百会、天柱、大椎共奏振奋阳气、疏经通络、祛风散寒除湿之功。《通玄指要赋》提及“头晕目眩觅风池”,古往今来,在应用针灸治疗眩晕病选穴时,均将风池穴作为主要的、必不可少的穴位之一[13]。风池为足少阳胆经之穴,利少阳枢机经气,位于胸锁乳突肌与斜方肌之间,分布于枕下肌群中,有枕神经及动静脉分布,深层为椎动脉的枕寰走行段,此处容易引起受压。温灸风池可缓解血管痉挛、改善颅底循环,具有温阳散寒、利少阳经气而通利头窍之经脉气血功能。另外,有研究[14]表明,在风池穴进行针刺治疗,可使颅内双侧海马与小脑连接功能增强,对治疗CSA 眩晕症状有一定的特异性。
本研究结果表明,灸刺放血联合组及灸刺结合组均能改善CSA 急性期椎-基底动脉的Vs、Vm 值,且灸刺放血联合组改善明显,而2 组对PI、RI 无改善。另外2 组患者的眩晕程度均好转,且灸刺放血联合组好转明显。由上可知,灸刺放血联合法是治疗CSA 急性期有效可行的方法,今后将在中医分型、中远期疗效的持续性方面进一步开展研究。
