角药改善糖尿病肾病早期尿TGF-β1、L-FABP的疗效观察
2024-01-18孙文才
刘 燕 王 静 米 海 孙文才
糖尿病肾病(DKD)作为糖尿病最常见的慢性微血管并发症之一,已成为我国慢性肾脏病(CKD)的首要病因[1]。患者一旦进入临床蛋白尿期,疾病的发展进程加快且不可逆,故而在微量蛋白尿期甚至更早期能够诊断、治疗对改善患者的预后至关重要。尿转化生长因子-β1(TGF-β1)、尿肝型脂肪酸结合蛋白(L-FABP)是众多新发现的肾损伤生物标志物之一,具有较高的特异性和敏感性,可作为DKD早期损害的指标动态观察。目前DKD治疗主要集中在降压、降糖、降脂等基础治疗上,无特效药,且部分药物后期受限于肾功能无法使用,但中药在整个DKD治疗过程中无明显使用限制,且近年来在作用机制上取得了一定进展,黄芪、生地、当归是我科治疗糖尿病及DKD最常用的角药组合,剂量轻巧,服用方便,价格便宜,接受度高,在改善症状方面确有疗效。本研究旨在观察尿TGF-β1、尿L-FABP在2 型糖尿病患者中的表达水平,黄芪、生地、当归配伍治疗DKD的临床疗效及对尿TGF-β1、尿L-FABP的影响。
1 资料与方法
1.1 一般资料 采用随机、对照的试验设计方案,选取2019年8月-2021年8月太仓市中医医院肾病科收治的61 例DKD早期气阴两虚兼血瘀患者为研究对象,按随机数字表法分为对照组(31 例)和治疗组(30 例),另收集30 例健康体检人群尿液标本作为基线组。两组患者在性别、年龄、病程、体质量指数(BMI)方面比较,差异均无统计学意义(P>0.05),具有可比性。此研究经本院伦理委员会审查同意,且入组患者签署知情同意书。
1.2 诊断标准
1.2.1 西医诊断标准 ①糖尿病诊断和分型标准(参照1999年WTO糖尿病诊断和分型标准):有明显“三多一少”(口干多饮,多尿、不明原因体质量下降)等症状和随机血糖≥11.1 mmol/L;和/或空腹静脉血糖>7.0 mmol/L;和/或75 g葡萄糖耐量试验(OGTT)2 h>11.1 mmol/L。②DKD白蛋白尿分期参照肾脏病改善全球预后指南(KDIGO):正常蛋白尿期:尿ACR 0~30 mg/g;微量白蛋白尿期:尿ACR 30~300 mg/g;临床蛋白尿期:尿ACR>300 mg/g[2]。
1.2.2 中医诊断标准 参照2011年中华中医药学会制定的《糖尿病肾病中医防治指南》中气阴两虚兼血瘀证[3]。主症:尿浊,咽干口燥,神疲乏力;次症:头晕多梦,气短懒言,尿频尿多,手足心热,心悸失眠;舌脉:舌体瘦薄,质红或淡红或暗,苔少而干,舌下脉络青紫、迂曲或瘀斑、瘀点,脉沉细无力或沉弦涩。具备主症2 项、次症1 项结合舌脉,即可诊断。按照症状轻、中、重的程度进行量化积分,分为无、轻、中、重4 个级别,分别赋予0、2、4、6 分进行统计。
1.3 纳入及排除标准 ①纳入标准:符合2 型糖尿病西医诊断标准及中医辨证属气阴两虚兼血瘀证者;年龄18~80 岁;尿ACR≤300 mg/g;签署知情同意书。②排除标准:近1 个月内有糖尿病酮症酸中毒等急性并发症情况;合并其他原发性或继发性肾病者;合并严重心、脑、肝或血液系统等疾病者;合并感染者;3 个月内使用免疫抑制剂、二肽酶-4 抑制剂、钠-葡萄糖转运蛋白-2 抑制剂、胰高血糖素样肽-1 受体激动剂者;妊娠期或哺乳期妇女;存在过敏或参加其他药物临床试验者。③剔除标准:未按规定服用试验药物或配合完成检查者;发现严重不良事件或意外事件者。
1.4 治疗方法 ①对照组:对患者进行基础治疗,疗程3 周。生活方式干预:戒烟,限酒,合理饮食,适当运动;降糖、降压、降脂、降尿酸等,但避免使用血管紧张素转化酶抑制剂(ACEI)、血管紧张素2 受体拮抗剂(ARB)类降压药。②治疗组:基础治疗(同对照组)+角药颗粒(药物剂量:相当于生药剂量黄芪30 g、生地20 g、当归10 g,服用方法:口服,1日1 次),疗程3 周。
1.5 观察指标 尿TGF-β1、尿L-FABP、尿ACR、中医证候积分。其中尿TGF-β1、尿L-FABP,采用酶联免疫吸附法检测,严格按照试剂盒步骤进行操作。其他指标由太仓市中医医院临床检验中心采用全自动生化分析仪完成。
1.6 统计学方法 采用SPSS 22.0 统计软件进行分析。符合正态分布及方差齐性的数据以均数±标准差(±s)表示,两组间采用两独立样本t检验,治疗前后采用两配对样本t检验,多组间采用one way ANOVA方差分析;不符合正态分布或方差齐性的数据以中位数(上四分位数,下四分位数)表示;两组间采用非参数两独立样本检验,治疗前后采用非参数配对样本检验,多组间采用非参数多个独立样本检验(Kruskal-Wallis H检验);P<0.05 为差异有统计学意义。
2 结 果
2.1 两组患者治疗前后中医证候积分比较 与治疗前相比,两组患者治疗后中医证候积分均下降,差异有统计学意义(P<0.05)。治疗后,治疗组患者的中医证候积分相较对照组下降更明显,差异有统计学意义(P<0.05)。见表1。

表1 两组患者治疗前后中医证候积分比较
2.2 两组患者治疗前后肾损伤标志物比较 两组患者治疗后的尿TGF-β1、尿L-FABP、尿ACR、中医证候积分均较治疗前明显下降,差异有统计学意义(P<0.05)。治疗后,治疗组患者的尿TGF-β1、尿L-FABP较对照组下降更明显,差异有统计学意义(P<0.05),尿ACR下降不明显,差异无统计学意义(P>0.05)。见表2。
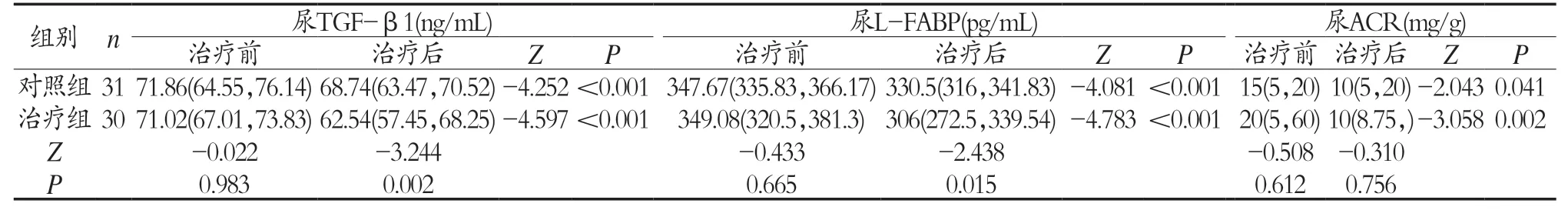
表2 两组患者治疗前后肾标志物水平比较
2.3 基线组、正常蛋白尿组、微量白蛋白尿组三组间尿TGF-β1、尿L-FABP比较 将对照组及治疗组指标按ACR分组,分为正常蛋白尿组(ACR 0~30 mg/g)47 例、微量白蛋白尿组(ACR 30~300 mg/g)14 例,因样本量悬殊,故予随机抽样,基线组15 例、正常蛋白尿组15 例、微量白蛋白尿组14 例。经对比,三组研究对象差异有统计学意义(P<0.05)。①尿TGF-β1 组间事后多重比较(LSD法):基线组与正常蛋白尿组、微量蛋白尿组差异有统计学意义(P=0.012,P<0.01),正常蛋白尿组与微量蛋白尿组差异无统计学意义(P=0.154)。②尿L-FABP组间予独立样本检验(Mann Whitney U法):基线组与正常蛋白尿组、微量蛋白尿组差异有统计学意义(P<0.01,P<0.01),正常蛋白尿组与微量蛋白尿组差异无统计学意义(P=0.305)。见表3。

表3 三组研究对象间尿TGF-β1、尿L-FABP比较
2.4 不良反应观察情况 治疗组中有2 例患者出现轻微上腹部不适、大便次数增加、大便稀等症状,未予以特殊处理,均自行缓解,复查电解质、血常规、大便常规未见明显异常。
3 讨 论
中医应用角药历史悠久,相较于传统复方,其灵活多变,可单独使用,亦可作为核心成分或辅助成分加入方剂中,对药性和辨证的把控更为精准[4]。本研究选用黄芪、生地、当归3 味药共用构成角药。首先,3 味药均为甘味药,善于补虚,既能发挥各自补气、生津、补血活血之功,又能协同增效。另黄芪、当归性温,生地性寒,药性寒温不同,可以相互制约,达到平衡。其次,在早期DKD用药规律数据挖掘中此3 味药使用频率均较高,且有很好的关联性[5]。再者,3 味药的临床试验研究较为广泛,临床疗效表明可以降糖、降压、改善水肿、减少蛋白尿;分子机制研究表明其多种活性成分可以作用在多个靶点,通过多条信号通路,改善肾小管细胞内氧化应激,抑制细胞外基质增生,延缓肾纤维化进展[6-7]。
目前大多数医家认为DKD早期的病机为气阴两虚兼瘀[8]。临床上观察到本阶段的患者不同程度地存在倦怠乏力、腰腿酸软、口干多饮、五心烦热、大便干结、肢端麻木等症状。本研究中黄芪补气,生地养阴,当归活血,三者互为犄角,完美匹配DKD早期气阴两虚兼瘀的病机。本研究结果显示,与治疗前相比,治疗后两组患者的中医证候积分均下降,且治疗组下降更为明显,表明在基础治疗基础上联合角药治疗可以进一步改善糖尿病患者气阴两虚兼血瘀的症状,提高患者的生活质量。研究中黄芪、生地、当归的剂量为3:2:1,大多数患者服用无不良反应,说明此比例合理,药性得到了很好的平衡。极少数患者出现上腹不适、大便稀薄、次数增加,可能与生地黄寒滑腻滞,患者脾虚难以耐受相关。
尿ACR是目前公认的早期诊断糖尿病肾损伤的实验室指标,但是它缺乏早期预测性,临床观察到部分患者存在肾功能下降,但尿ACR仍正常的情况[9]。且患者一旦进入临床蛋白尿期,肾脏病进程加快,长期预后不佳。在近年肾脏病领域新发现的众多肾损伤生物标志物中,尿TGF-β1和尿L-FABP是其中的研究热点。本研究发现在2 型糖尿病患者正常蛋白尿期,其尿TGF-β1、尿L-FABP已经明显高于健康人群,说明在尿微量白蛋白出现之前,肾脏损伤已经发生,尿TGF-β1、尿L-FABP相对于尿ACR可以更早预测肾损伤的发生。经过降糖、降压等基础治疗后,二者水平均较前治疗前明显下降,提示此过程可逆,尿TGF-β1、尿L-FABP可以作为早期干预的靶点。但研究并未发现微量白蛋白尿期患者尿TGF-β1、尿L-FABP水平明显高于正常蛋白尿期患者。尿微量白蛋白未与尿TGF-β1、尿L-FABP体现出相关性,究其原因,可能与二者产生部位及机制不同相关。尿微量白蛋白是由足细胞病变导致肾小球基底膜屏障功能受损,肾小球滤过的白蛋白增加,超过近端肾小管重吸收的阈值,导致其排泄增加。而尿TGF-β1、尿L-FABP是由高血糖介导的氧化应激,巨噬细胞浸润,从而产生的细胞因子,大部分从肾小管分泌。这一点也证实了糖尿病患者患病后,肾小管在高糖作用下已经出现病理改变,此改变先于肾小球[10]。角药可以很好地改善肾小管上皮细胞的氧化应激,阻断氧化应激级联反应,减少细胞损伤。本研究发现治疗组和对照组治疗前后尿ACR水平无明显改变,表明角药对尿ACR无干预作用,推测可能与尿微量白蛋白是反应足细胞损伤的指标,短期内角药可能未能改善足细胞病变,也可能足细胞不是角药的干预靶点,角药更多的作用在肾小管上皮细胞,所以尿TGF-β1、尿L-FABP水平才会在治疗后出现大幅度下降,此推测有待进一步延长干预时间和进行分子通路研究予以证实。
综上所述,尿TGF-β1、尿L-FABP在2 型糖尿病患者中的表达高于健康人群,在尚未出现尿微量白蛋白尿的情况下已经升高,可以成为更早预测DKD肾损伤发生的生物标志物。黄芪、生地、当归配伍可以较好地改善DKD患者的中医证候,降低尿TGF-β1、尿L-FABP的表达水平,对DKD肾损害早期有保护作用。
