结直肠癌预后和血小板参数相关性的meta分析
2024-01-18孙静芳
魏 望,陆 丹,孙静芳
(1.邳州市人民医院检验科,江苏 邳州 221300;2.徐州医科大学附属医院检验科,江苏 徐州 221002)
结直肠癌(CRC)其临床特征表现为便血、大便次数增多、下腹部疼痛等,对患者健康威胁较大,已成为现阶段肿瘤早期诊疗的重要课题。其若未进行及时诊治,可导致患者病情进一步发展[1]。由于CRC的发病机制较为复杂,尚没有完全阐明,且患者早期症状不明显。所以,选取一种积极有效的诊断手段,对明确CRC的发生发展机制,采取针对性的干预对策,并改善预后意义重大[2]。随着临床研究的不断深入,更多的学者发现血小板参数能够作为诊断CRC患者病情的重要依据[3-4]。其中血小板计数(PLT)水平过低会引起出血症状,严重时甚至威胁到患者的生命,其水平变化可在一定程度上反映肿瘤预后情况[4]。血小板体积分布宽度(PDW)可反映血小板体积离散程度,在肝门部胆管癌、肝癌、CRC与食管癌中均发现对癌症预后具有较高的预测价值[5]。PDW是一种血小板活化状态的指标,随着血小板的大量聚集或激活而增加,其可以反映出血小板在血液循环中的大小与功能状态[6-7]。相关研究认为,平均血小板体积(MPV)、PLT与PDW异常表达和多种恶性肿瘤不良预后有密切联系,如肺癌、乳腺癌等,然而MPV、PLT、PDW和CRC预后相关性仍不明确[8]。鉴于此,本研究对纳入的文献进行meta分析,分析CRC预后和MPV、PLT、PDW指标的相关性,现将结果报道如下。
1 资料与方法
1.1文献检索范围 以CRC、结直肠肿瘤、大肠癌、直肠瘤、结直肠腺癌、结肠瘤、大直肠肿瘤、肠肿瘤、结肠癌(CC)、结肠肿瘤、血小板计数、直肠类癌、低位直肠癌、血小板体积分布宽度、直肠癌(RC)、平均血小板体积、转移性结直肠癌(mCRC)等为检索词,通过高级检索方式检索中国万方、知网、中国生物医学文献、维普、Embase、PubMed、Cochrane Library、Web of Science数据库。检索建库到2021年6月发表的所有关于MPV、PLT、PDW指标和CRC预后相关性的文献。
1.2文献的纳入与排除标准
1.2.1纳入标准 (1)研究对象均为直肠癌、结肠癌或CRC患者;(2)全部患者术前均未接受任何抗肿瘤治疗;(3)随机对照研究;(4)全部患者确诊后均接受放化疗或手术治疗;(5)纳入文献报道了患者的预后指标;(6)研究内容相似,领域相同,在权威杂志上发表或近期发表的文献优先。
1.2.2排除标准 (1)纳入患者伴随其他原发肿瘤;(2)体外实验、动物实验等;(3)缺乏完整的资料,不能得到预期的预期结局指数和95%置信区间(95%CI);(4)文献内容是综述、病理报告、重复发表与专家评论的低质量研究。
1.3文献筛选和数据提取 2名研究人员按照纳入与排除标准,分别对所有的文献进行独立的筛选、评价。并提取数据,对得到的数据交叉比对。如有任何争议,由小组成员共同协商讨论。提取的数据包括:文献发表年份、第一作者姓名、指标节点、国家、病例数、观察指标、随访时间、临床分期、肿瘤部位、纽卡斯尔-渥太华量表(NOS)评分[9]、治疗方法、结局指标、风险比(HR)、生存分析、95%CI。当无法从本文中直接获得 95%CI与HR时,可以使用 Tierney等圆圈描述的方式来提取数据。
1.4文献质量评价 2名研究人员按照 NOS评分标准对文献质量进行评价,评价内容包括对研究人群选择、结果测量与组间可比性,得分最高为9分,超过6分则被认为是高质量研究。若评价过程中有意见不一致的情况,由小组内部讨论决定。
1.5统计学处理 将提取的数据录至Review Manager5.3中,用95%CI与HR分析统计学效应指标,P<0.05为差异有统计学意义。总生存期(OS)是指从随访时间开始,任何原因造成的死亡时间。用第25百分位数(Q)检验和方差分析对文献间的异质性进行检验,当Q检验的P<50%且P>0.1时,说明不同研究间无明显异质性。偏倚分析:使用Review Manager5.3软件生成的漏斗图对纳入文献的发表偏倚情况进行检验,若漏斗图不对称,提示纳入研究文献间存在显著发表偏倚。若漏斗图对称,提示纳入研究文献间无显著发表偏倚。
2 结 果
2.1纳入文献基本特征 初步检索共得到546篇文献,在剔除阅读文献题目、重复研究、病例报道和文献综述后,最终10篇文章纳入研究,其中单独MPV相关3篇,单独PLT相关4篇,单独PDW相关2篇,PLT和PDW相关1篇;分别对应733、1 306、266、153例患者;纳入文献中有1篇国家为土耳其,2篇国家为意大利,其余7篇国家均为中国;肿瘤部位为CC 2篇,RC 2篇,mCRC 2篇,CRC 4篇;NOS评分均为7分。见表1。
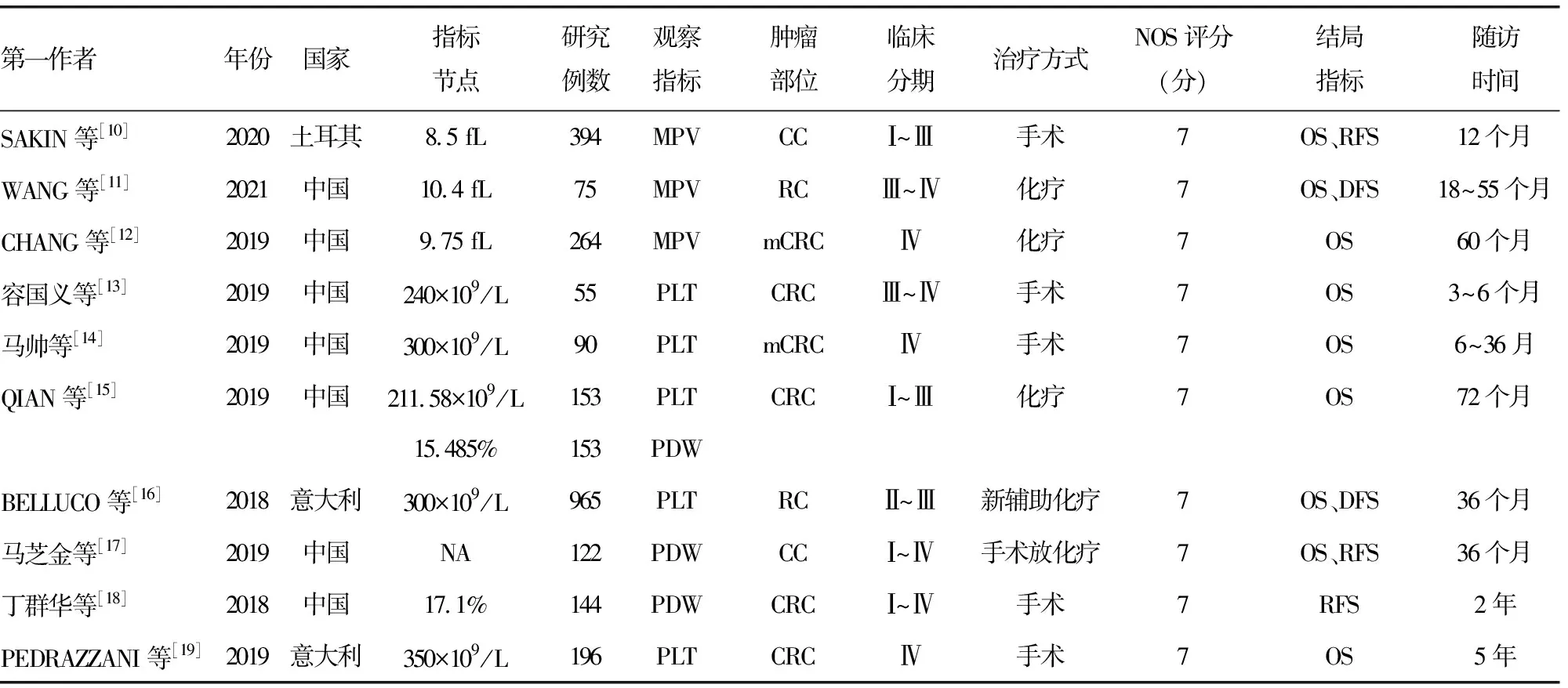
表1 纳入文献基本特征
2.2MPV、PLT、PDW指标和CRC预后的相关性 Meta分析中,使用单因素合并MPV效应量评估CRC预后的研究有3篇[10-12],合并值HR为0.94(95%CI0.48~1.81,P=0.85,I2=85%);使用单因素合并PLT效应量评估CRC预后的研究有5篇[13-16,19],合并值HR为1.60(95%CI1.22~2.10,P<0.001,I2=63%);使用单因素合并PDW效应量评估CRC预后的研究有3篇[15,17-18],合并值HR为1.34(95%CI0.31~5.88,P=0.70,I2=93%),各研究间未见明显异质性。见图1~3。

图1 MPV效应量和CRC预后相关性森林图

图2 PLT效应量和CRC预后相关性森林图
2.3发表偏倚结果分析 为进一步验证不同研究间是否有发表偏倚,本文使用 Review Manager5.3软件所生成的漏斗图进行评价。单因素合并MPV效应量和CRC预后关系的研究中,漏斗图基本对称,没有发现显著的发表偏倚。PLT效应量和CRC预后关系的漏斗图显示基本对称,没有发现显著的发表偏倚。同时单因素合并PDW效应量和CRC预后关系研究分析漏斗图基本对称。见图4~6。
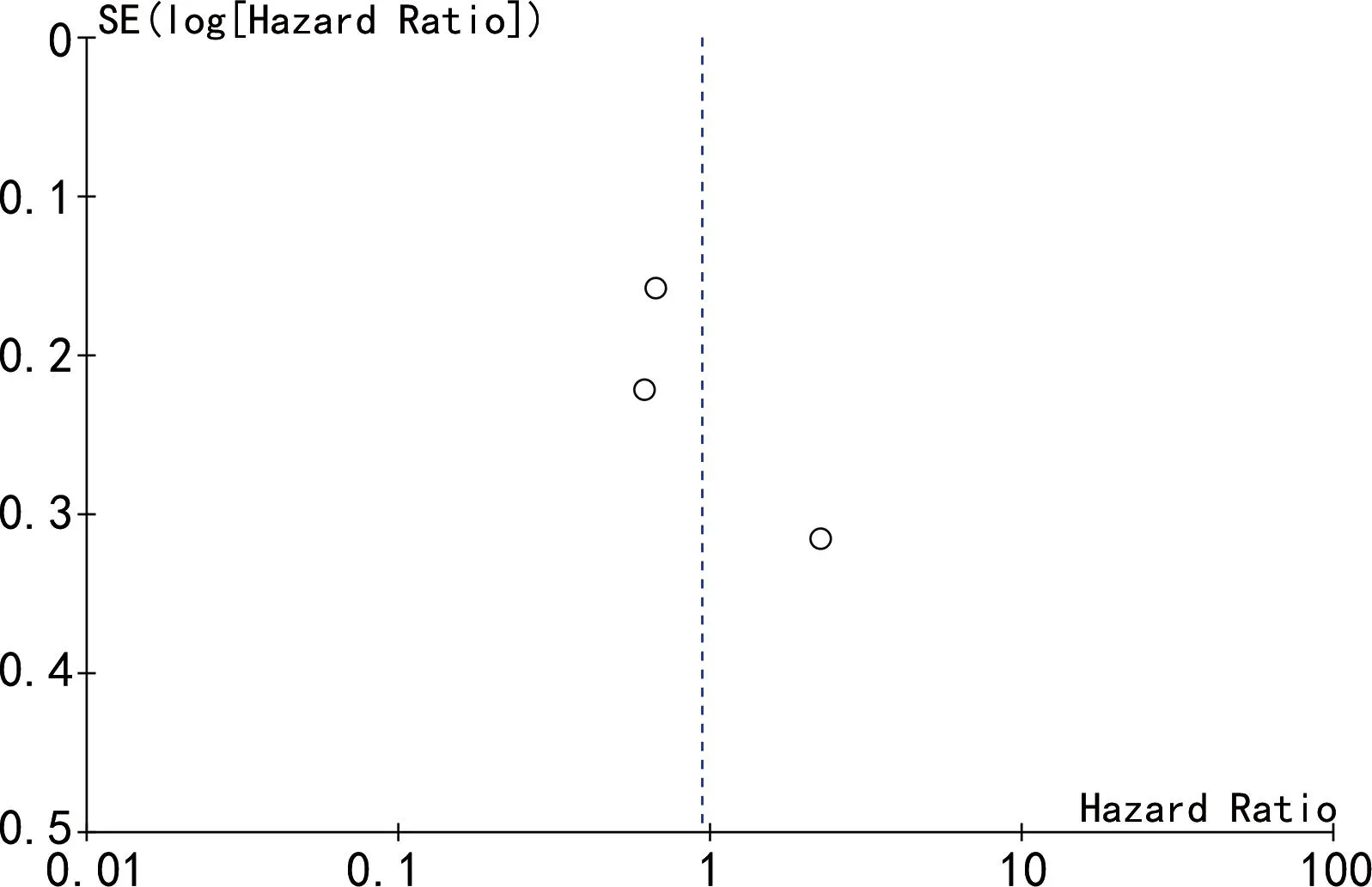
图4 MPV效应量和CRC预后相关性分析漏斗图
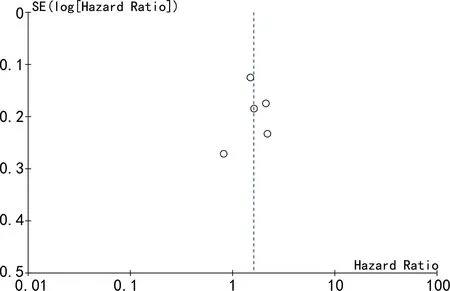
图5 PLT效应量和CRC预后相关性分析漏斗图
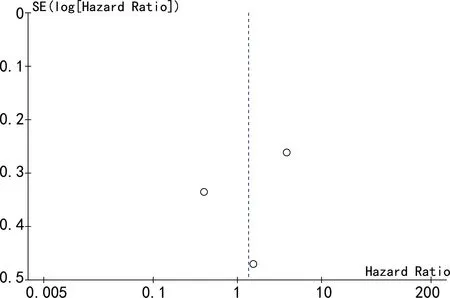
图6 PDW效应量和CRC预后相关性分析漏斗图
3 讨 论
CRC作为世界范围内常见的消化道恶性肿瘤,其发病率、病死率在我国分别排名第二、第五位。具有病变隐匿、发病早期症状不明显等特征,且该病病死率高、远期预后差,若不及时诊断与治疗,可威胁患者的生命安全[20]。目前对于CRC多采用CT、超声等影像学进行诊断,但CT诊断可对患者产生辐射,而超声诊断容易被肠气影响,且上述2种方式均可导致体积小的肿瘤漏诊。因此,亟需探寻一种积极有效的检测手段以提高CRC的诊断率,进而改善患者预后。
当前,关于MPV、 PLT、PDW在CRC患者预后方面的研究已经有较多报道,但其结果仍有争议。王慧慧[21]认为,治疗前MPV上升和CRC患者OS预后不良无关(HR=1.02,P=0.91);治疗前PLT上升是CRC患者OS预后不良的危险因素(HR=1.96,P<0.001);治疗前PDW上升和CRC患者OS预后不良无关(HR=1.41,P=0.55)。ALSALMAN等[22]对CRC预后与全血细胞参数、肿瘤位置等因素的相关性进行研究,研究结果显示低水平的MPV与较短的DFS相关,高水平的嗜酸性粒细胞与较短的DFS相关,MPV和嗜酸性粒细胞可作为治疗前CRC患者的潜在预后生物标志物,而肿瘤解剖位置对患者的预后没有明显影响。WANG等[23]从活化的血小板对天然免疫细胞有调控作用出发,探究血小板活化指标MPV对CRC患者预后的影响;研究结果显示随着MPV水平升高,MSI-H患者比例降低;此外,与MSS组相比,MSI-H组MPV水平显著降低(匹配后P=0.003);logistic回归分析发现,在控制其他潜在参数后,MPV降低是CRC患者MSI-H的独立危险因素,说明MPV降低与MSI-H亚型有关。BARTH等[24]对MPV在接受姑息治疗的CRC患者PFS、ORR或DCR的预测效能进行研究,研究结果显示MPV在姑息治疗的CRC患者预后不具备预测效能,不能为CRC患者的临床治疗决策提供有效参考意见。LALOSEVIC等[25]对CRC的评估进行了研究,研究中MPV等指标对CRC患者肿瘤特征评估的效能;研究结果显示MPV对CRC的诊断和早期识别有一定的价值,MPV与其他临床指标联合应用时,诊断效能更强。LI等[26]对MPV和MPV在CRC患者术后脓毒症发生风险评估中的作用进行研究,研究结果显示MPV与CRC患者的短期死亡率有一定的相关性,脓毒症的患病率随着MPV三分位数的增加而增加,脓毒症患病率随着PDW三分位数的降低而增加,CRC患者初始血清MPV或PDW水平可作为CRC患者术后发生脓毒症的潜在预测指标。CHANG等[15]对MPV在mCRC预后中的影响进行探究,结果显示单因素分析中MPV降低与患者OS缩短存在一定的相关性;多因素分析中MPV与OS不具备明显的相关性,提示MPV水平可能是mCRC标准化疗患者生存的预测因素。曹世长等[27]对PLT与CRC患者预后的影响,研究结果显示PLT与CRC患者的预后有一定的相关性。LI等[28]对CRC与PDW的相关性进行调查,研究结果显示随着PDW四分位数的增加,肝转移发生率降低,PDW与CRC肝转移独立相关。
本文纳入相关文献进行meta分析,结果发现CRC预后和MPV、PLT、PDW指标的相关性。本次初步检索共得到546篇文献,在剔除阅读文献题目、重复研究、病例报道和文献综述后,最终10篇文章纳入研究,MPV指标上升和CRC患者OS预后不良无关(单因素分析法:HR=0.94,95%CI0.48~1.81,P=0.85,I2=85%);PLT指标上升是CRC患者OS预后不良的危险因素(单因素分析法:HR=1.60,95%CI1.22~2.10,P<0.001,I2=63%);PDW指标上升和CRC患者OS预后不良无关(单因素分析法:HR=1.34,95%CI0.31~5.88,P=0.70,I2=93%)。以上结果提示PLT指标升高是CRC预后不良的危险因素,而PDW、MPV上升对CRC患者预后的影响较小。PLT可作为一项参考指标,通过检验其在CRC组织中的表达,以判断患者预后情况,为个体化诊疗提供一定指导。
同时本文使用 Review Manager5.3软件所生成的漏斗图验证不同研究间的发表偏倚情况,单因素合并MPV、PLT、PDW效应量和CRC预后关系间的研究中,漏斗图均基本对称,没有发现显著的发表偏倚。提示纳入文献无显著发表偏倚,稳定性较高,结论可靠。通过病理学检测血液指标中的PLT水平,有利于为CRC患者个体化诊疗计划的实施提供指导。另外,在临床中也可以考虑将PLT与PDW、MPV等指标联合起来检测,弥补单一检测的不足,综合分析CRC患者的预后情况,从而更有利于CRC的诊断。但本研究仍存在不足之处,如本次meta分析纳入文献有限,不能对MPV、PLT、PDW指标影响CRC预后的具体机制做出准确判断,因此,临床可开展多中心、大样本的研究,以进一步提高研究结果的准确性。
综上所述,PLT指标升高是CRC预后不良的危险因素,有望作为判断CRC预后的一项参考指标。但尚未发现PDW、MPV上升对CRC患者预后不良的预测价值。
