经皮椎体成形术联合超声引导下竖脊肌平面阻滞在老年骨质疏松性椎体压缩骨折中的应用
2024-01-11宋旭东
宋旭东


【摘要】 目的 探讨经皮椎体成形术(percutaneous vertebroplasty,PVP)联合超声引导下竖脊肌平面阻滞治疗老年骨质疏松性椎体压缩骨折(osteoporosis vertebral compression fracture,OVCF)的临床疗效。方法 选取2021年1月- 2022年12月湖南省人民医院(湖南师范大学附属第一医院)疼痛科诊断为OVCF住院患者60例,根据组间年龄、性别、体质量指数(BMI)以及累及节段等基线资料均衡可比的原则分为对照组(30例)和观察组(30例)。对照组行单纯PVP术,观察组采用PVP联合超声引导下竖脊肌平面阻滞。采集术前、术后3天、术后7天的视觉模拟评分量表(visual analog scale,VAS)、Oswestry功能障碍指数(Oswestry disability index,ODI)以及脊柱活动度等数据。结果 手术前,两组患者VAS评分比较,差异无统计学意义(P>0.05);术后3~7天,两组患者VAS评分均明显降低;但观察组患者的VAS评分较对照组降低更明显,差异有统计学意义(P<0.05)。手术前,两组患者ODI比较,差异无统计学意义(P>0.05);术后3~7天,两组患者ODI均较术前明显降低,但观察组患者的ODI较对照组降低更明显,差异有统计学意义(P<0.05)。手术前,两组患者前屈活动度和后伸活动度比较,差异无统计学意义(P>0.05);术后3~7天,两组患者前屈活动度和后伸活动度均明显改善;但只有术后3天观察组患者的前屈活动度较对照组降低更明显,差異有统计学意义(P<0.05),其他组间差异无统计学意义(P>0.05)。治疗过程中,对照组和观察组未见明显相关不良反应。结论 与单纯PVP术相比,PVP联合超声引导下竖脊肌平面阻滞在术后短期内能明显改善患者疼痛和日常生活能力。
【关键词】 经皮椎体成形术;竖脊肌平面阻滞;骨质疏松性椎体压缩骨折
中图分类号 R687.3 文献标识码 A 文章编号 1671-0223(2024)01--04
Application of percutaneous vertebroplasty combined with ultrasound-guided vertical spinal plane block in elderly patients with osteoporotic vertebral compression fractures Song Xudong.Department of Pain Medicine, Hunan Provincinal People’s Hospital(The First-Affiliated Hospital of Hunan Normal University), Changsha 410000, China
【Abstract】 Objective To explore the clinical efficacy of percutaneous vertebroplasty (PVP) combined with ultrasound-guided vertical spinal plane block in the treatment of elderly osteoporotic vertebral compression fractures (OVCF). Methods Sixty hospitalized patients diagnosed with OVCF in the Department of Pain at Hunan Provincial People's Hospital (First Affiliated Hospital of Hunan Normal University) from January 2021 to December 2022 were selected. They were divided into control group (30 cases) and observation group (30 cases) based on the principle of balanced and comparable baseline data such as age, gender, body mass index (BMI), and affected segments between the groups. The control group underwent simple PVP surgery, while the observation group underwent PVP combined with ultrasound-guided plane block of the erector spinae muscle. Collect data on the visual analog scale (VAS), Oswestry disability index (ODI), and spinal range of motion before surgery, 3 days after surgery, and 7 days after surgery. Results Before surgery, there was no statistically significant difference in VAS scores between the two groups of patients (P>0.05). From 3 to 7 days after surgery, both groups of patients showed a significant decrease in VAS scores. However, the VAS score of the observation group patients decreased more significantly than that of the control group, and the difference was statistically significant (P<0.05). Before surgery, there was no statistically significant difference in ODI between the two groups of patients (P>0.05). From 3 to 7 days after surgery, the ODI of both groups of patients decreased significantly compared to before surgery, but the ODI of the observation group decreased more significantly than that of the control group, with a statistically significant difference (P<0.05). Before surgery, there was no statistically significant difference in the flexion and extension range of motion between the two groups of patients (P>0.05). From 3 to 7 days after surgery, both groups of patients showed significant improvement in flexion and extension range of motion. However, only 3 days after surgery did the observation group show a more significant decrease in flexion activity compared to the control group, with a statistically significant difference (P<0.05), while there was no statistically significant difference between the other groups (P>0.05). During the treatment process, there were no significant adverse reactions observed in the control group and observation group. Conclusion Compared with PVP alone, PVP combined with ultrasound-guided plane block of the erector spinae muscle can significantly improve patient pain and daily living ability in the short term after surgery.
【Key words】 Percutaneous vertebroplasty; Vertical spinal plane block; Osteoporosis vertebral compression fracture
随着人口的老龄化,老年患者中骨质疏松问题一直备受关注。老年骨质疏松性椎体压缩骨折(osteoporosis vertebral compression fracture,OVCF)是由于老年患者全身骨量降低、骨骼强度下降和骨的脆性增加,导致日常生活中轻微的损伤即可引发骨折,这是骨质疏松最严重的并发症[1]。目前经皮椎体成形术(percutaneous vertebroplasty,PVP)是临床治疗OVCF有效的微创治疗手段之一,能快速恢复椎体高度、强度及刚度,从而达到治疗目的[2]。但临床发现多数PVP术后患者仍有较严重的胸腰背痛。研究发现,神经阻滞技术是一项简单、安全、有效的疼痛介入治疗技术,目前臨床上广泛用于镇痛治疗。而竖脊肌平面阻滞(erector spinae block,ESB)作为一项新兴的神经阻滞技术,得到了很多研究者的关注,在相关研究中发现超声引导下竖脊肌平面阻滞在脊柱源性疼痛方面有镇痛效果[3]。本研究将PVP和超声引导下竖脊肌平面阻滞联合用于治疗OVCF患者,观察其的临床疗效及不良反应,现报告如下。
1 对象与方法
1.1 研究对象
选取2021年1月- 2022年12月湖南省人民医院(湖南师范大学附属第一医院)疼痛科诊断为OVCF(根据2021版专家共识诊断[4])住院的60例老年患者为研究对象。根据组间年龄、性别、体质量指数(BMI)以及累及节段等基线资料均衡可比的原则分为对照组(30例)和观察组(30例)。两组患者的基本情况比较,差异无统计学意义(P>0.05),具有可比性,见表1。本研究符合《赫尔辛基宣言》的伦理要求。
(1)纳入标准:①诊断为OVCF者;②同意接受经皮椎体成形术者;③目前仅有单一新发椎体压缩性骨折;④无重大心、脑、肺、肝、肾等疾病及代谢性疾病;⑤未接受任何有创操作治疗以及药物治疗。
(2)排除标准:①诊断不明确或合并有其他疾病导致疼痛者;②不同意接受经皮椎体成形术以及有创治疗者;③不配合治疗者;④存在医疗纠纷者;⑤住院前接受多种治疗;⑥使用大剂量镇痛药物者;⑦既往有或正在吸毒、患有艾滋病者。
1.2 治疗方案
(1)药物治疗:两组患者均予以氟比洛芬酯注射液(远大生命科学有限公司;批准文号:H20183054)50mg,静滴,1天1次;碳酸钙D3颗粒(北京朗迪制药有限公司;批准文号:H20090334;规格0.5g∶5μg)口服,1天2次;骨康胶囊(贵州维康子帆药业股份有限公司;批准文号:Z20025657)1.6g,口服,1天3次。
(2)对照组:药物治疗同时行经皮椎体成形术。
(3)观察组:同样药物治疗同时行经皮椎体成形术联合超声引导下竖脊肌平面阻滞。在行经皮椎体成形术术中,注入骨水泥后,于相应责任节段在超声引导下行双侧竖脊肌平面阻滞,两侧各注射复合镇痛液10ml,复合镇痛液为1%罗哌卡因注射液4ml(齐鲁制药有限公司;批准文号:H20052716)+复方倍他米松注射液1ml(Schering-Plough Labo N.V.;批准文号:J20140160)+甲钴胺注射液1ml(卫材中国药业有限公司;批准文号:H20174048)+氯化钠注射液14ml(中国大冢制药有限公司;批准文号:H20043271)。所有患者术后均进行规范化抗骨质疏松治疗。
(4)经皮椎体成形术:患者静脉麻醉下,取俯卧位,X射线透视下,把责任椎体的椎弓根做好体表定位并标记,穿刺点选择在双侧椎弓根外侧上方经皮穿刺,左侧为10点方向,右侧为2点方向,常规消毒铺巾,沿定位路径穿刺,确定穿刺针到达椎体中部,使针尖达到椎体前中1/3交界处,拔除针芯,将骨水泥注入椎体内部,尽可能填充病变椎体,其中胸椎注射2~4ml,腰椎约4~6ml,确定无溢出后,等待15分钟后,去除注射针和工作套管,辅料覆盖伤口,术毕[5]。
(5)超声引导下竖脊肌平面阻滞:根据患者责任椎体定位,假设胸7椎体为责任椎体,超声下定位胸7椎体横突和胸8椎体横突,明确横突位置后,超声探头成长轴切面确定胸7椎体横突和胸8椎体横突之间为目标位置。使用平面内进针方式,由尾向头进针。当针尖到达横突间即竖脊肌深面时,回抽无血后,予以注射复合镇痛液10ml。超声下可见横突表面有液性暗区包绕,退针、消毒、辅料覆盖。同样方法于对侧行超引导下竖脊肌平面阻滞[6]。
1.3 观察指标
(1)疼痛评分:术前、术后3天、术后7天均行视觉模拟评分量表(visual analog scale,VAS)的评分结果[2]。0分为无痛,1~3分为轻度,4~6分为中度,7~10分为重度。
(2)Oswestry功能障碍指数:采用Oswestry功能障碍指数(Oswestry disability index,ODI)在术前、术后3天、术后7天评价患者功能改善情况[2]。
(3)脊柱活动度:在术前、术后3天、术后7天评估患者责任节段椎体前屈和后伸的活动度。
(4)不良反应:记录诊疗过程中的不良反应发生事件。
1.4 数据分析方法
运用SPSS 25.0统计学软件分析处理数据,计数资料计算百分率(%),组间率比较采用χ2检验;计量资料用“均数±标准差”表示,组间均数比较采用t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者疼痛程度比较
手术前,兩组患者VAS评分比较,差异无统计学意义(P>0.05);术后3~7天,两组患者VAS评分均明显降低;但观察组患者的VAS评分均低于对照组,差异有统计学意义(P<0.05)。见表2。
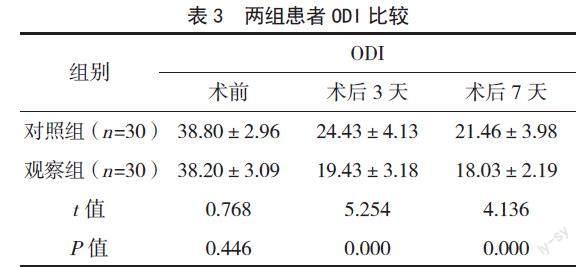
2.2 两组患者ODI比较
手术前,两组患者ODI比较,差异无统计学意义(P>0.05);术后3~7天,两组患者ODI均较术前明显降低,但观察组患者的ODI均低于对照组,差异有统计学意义(P<0.05)。见表3。
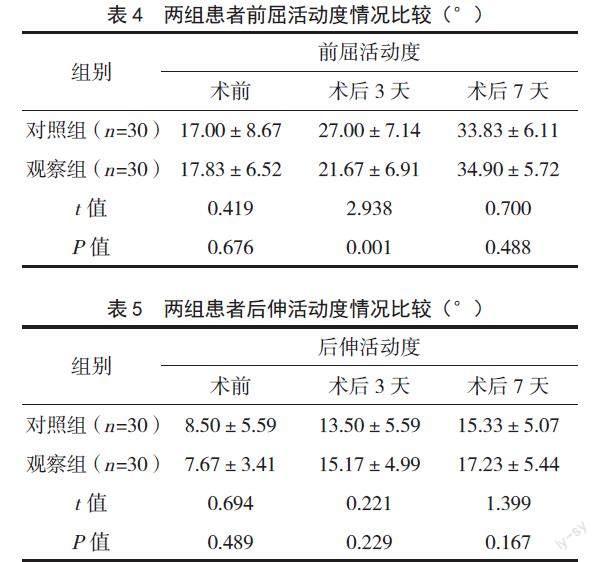
2.3 患者脊柱活动度
手术前,两组患者前屈活动度和后伸活动度比较,差异均无统计学意义(P>0.05);术后3~7天,两组患者前屈活动度和后伸活动度均有改善;但术后3天观察组患者的前屈活动度较对照组降低更明显,差异有统计学意义(P<0.05),而术后3天后伸活动度及术后7天两组患者前屈活动度和后伸活动度差异均无统计学意义(P>0.05)。见表4、表5。
2.4 不良反应比较
治疗过程中,对照组和观察组未见明显不良反应。
3 讨论
OVCF受多种因素的影响,导致全身的骨含量下降,使骨组织内微小结构被破坏,引起椎体压缩性骨折发生的全身性骨病。骨折早期是压缩性骨折的椎体内出血使椎体内压力骤增,对周围脊髓神经造成压迫,同时释放大量炎症因子,引起剧烈疼痛,因此腰背疼痛是OVCF的主要表现之一[7]。PVP时一种脊柱微创技术,因其操作简易、安全、恢复快以及患者接受度高等优势,而广泛应用于老年OVCF患者的治疗[8]。但临床工作中常发现部分PVP术后患者仍有胸腰背痛症状,为缓解疼痛,神经阻滞技术是控制疼痛的最有效策略。神经阻滞技术在临床上被广泛开展和应用,同时各种区域或神经节段的阻滞技术被发现,并且神经阻滞技术具有简单、有效、安全等优点。2016年Forero等[9]的研究发现了竖脊肌平面阻滞,同时发现在胸5椎体横突表面上(即竖脊肌深面),注射局麻药物可扩散并阻滞同侧颈7至胸9的脊神经支配区域。其主要作用机制是药物通过竖脊肌筋膜对筋膜内的神经产生作用,由于其独特有优势,超声引导下竖脊肌平面阻滞成为了近年的热点。本研究使用超声引导下竖脊肌平面阻滞的目的是该技术能把局麻药物、糖皮质激素及营养神经等药物直接弥散到受累神经上,从而能够打断痛觉信号的传递、减少炎性因子的刺激,同时达到促进受损神经修复目的,为患者缓解疼痛加速康复[6,10-11]。本研究将超声引导下竖脊肌平面阻滞应用于PVP术中,是研究的创新点,目的是为了加速患者术后恢复和缓解疼痛。
本研究对比分析术后7天内VAS评分、Oswestry功能障碍指数以及前屈后伸活动情况。结果中发现,患者所有术后结果均较术前明显改善,验证了无论是单纯行PVP术还是PVP联合超声引导下竖脊肌平面阻滞都是十分有效的治疗手段[12]。从VAS评分和Oswestry功能障碍指数结果中发现,观察组患者在术后3天和术后7天均较对照组明显改善。此处证明了PVP联合超声引导下竖脊肌平面阻滞可有效改善患者术后短期症状,加速围手术期的恢复 [11]。在前屈后伸活动情况结果中发现,术后3天和术后7天较对照组明显改善。说明PVP联合超声引导下竖脊肌平面阻滞与单纯行PVP术相比,并不能显著提高椎体的后伸活动度,这可能是椎体后伸活动度主要是依靠椎体本身[13],超声引导下竖脊肌平面阻滞不能改变椎体特性,仅能改善责任椎体周围炎症等,对活动度改善作用较小。这也不排除与本研究的样本量较小有关。研究中并未发现因超声引导下竖脊肌平面阻滞的加入,导致不良反应和相关风险的增加,由此可认为PVP联合超声引导下竖脊肌平面阻滞治疗是一项安全的操作。
综上所述,PVP联合超声引导下竖脊肌平面阻滞与单纯行PVP术治疗OVCF均能获得显著临床疗效,尤其是PVP联合超声引导下竖脊肌平面阻滞在术后短期内能明显改善患者疼痛和日常生活能力。本研究的不足之处:①本研究的样本量相对较小,研究过程中可能会受未知因素的干扰,影响研究结果,后续需进行足够样本量、多中心的临床试验反复验证;②本研究中仅测量了责任节段椎体的前屈、后伸活动度情况,并未能更加细化全方位测量脊柱活动度,还需进一步改进。
4 参考文献
[1] 刘兴勇.经皮椎体成形术与经皮球囊扩张椎体后凸成形术治疗骨质疏松性胸腰段脊柱压缩骨折的疗效比较[J].中国社区医师,2021,37(31):22-23.
[2] Lou S,Shi X,Zhang X,et al.Percutaneous vertebroplasty versus non-operative treatment for osteoporotic vertebral compression fractures: A meta-analysis of randomized controlled trials[J].Osteoporos Int,2019,30(12):731-737.
[3] 翁艳,钟庆,杨岸,等.竖脊肌平面阻滞在麻醉与疼痛中的临床应用进展[J].医学综述,2019,25(18):3682-3687.
[4] 中国康复医学会骨质疏松预防与康复专业委员会.骨质疏松性椎体压缩骨折诊治专家共识(2021版)[J].中华医学杂志,2021,101(41):3371-3379.
[5] 蒋辉辉,刘旭,刘巍.经皮椎体成形术联合桃红接骨胶囊治疗老年骨质疏松性椎体压缩骨折的疗效分析[J].颈腰痛杂志,2021,42(4):545-547.
[6] EL-Boghdadly K,Pawa A.The erector spinae plane block:Plane and simple[J].Anaesthesia,2017,72(4):434-438.
[7] 陈星,万趸,熊小明,等.加速康复外科理念在老年骨质疏松性腰椎压缩性骨折椎体成形术和后凸成形术后康复中的应用[J].中国骨伤,2020,33(12):1179-1183.
[8] Svensson HK,Olsson LE,Hansson T.The effects of person-centered or other supportive interventions in older women with osteoporotic vertebral compression fractures-a systematic review of the literature[J].Osteoporos Int,2017,28(12):2521-2540.
[9] Forero M,Adhikary DK,Lopes H,et al.The erector spinae plane block:Anovel analgesic technique in thoracic neuropathic pain[J].Reg Anesth Pain Med,2016,41(5):621-627.
[10] 郭荣鑫,彭志勇,刘友坦.超声引导下竖脊肌平面阻滞与胸椎旁神经阻滞用于胸腔镜术后镇痛比较[J].中国医师杂志,2019,21(6):818-824.
[11] 张琼,马广胜,覃兆军.超声引导下竖脊肌平面阻滞的研究进展[J].麻醉安全与质控,2019,3(5):299-303.
[12] 黄志,陈锐,夏维,等.竖脊肌平面阻滞在骨质疏松性椎体压缩骨折手术麻醉中的应用[J].华中科技大学学报:医学版,2021,50(2):201-206.
[13] 王健,李凯,陈博,等.胸腰椎体压缩性骨折三维有限元模型的建立和分析[J].中国矫形外科杂志,2016,24(16): 1498-1503.
[2023-09-05收稿]
