虚拟现实下视觉诱发晕动病生理评估及治疗方式研究进展
2024-01-05沈振乾王勇军
沈振乾,孙 斐,王 瑶,王勇军
天津工业大学 1电子与信息工程学院 2生命科学学院,天津 300387 3天津市北辰医院康复医学科,天津 300134
虚拟现实(virtual reality,VR)技术是一个集成了多门学科的综合技术,涉及诸多领域,具有多感知性、沉浸性、交互性和想象性。用户可以通过VR设备对虚拟三维场景进行沉浸式体验和交互,这种体验和交互方式相比于基于平面设备的传统体验和交互手段有了质的飞跃[1]。常见的VR设备包括头戴式显示器(head mounted display,HMD)、空间定位器、操作手柄等。
当人们长时间使用VR设备,沉浸在VR环境中时,可能会发生视觉诱发晕动病(visual induced motion sickness,VIMS),也称为VR晕动病。VIMS通常是由一个人暴露在视觉和本体感觉运动脱钩的环境中引起的,VIMS患者常会出现头痛、胃痛、恶心、定向障碍、出汗、疲劳,甚至呕吐[2],因此,VIMS一直被认为是VR应用的主要障碍。目前,针对VIMS的研究尚处于初期阶段,本文探究人体生理因素与VIMS之间的关系,归纳缓解和预防晕动病的现有治疗方法,为VIMS下一步的研究趋势提供思路,同时可帮助减少VR不良反应并增加人体对VR系统的适应性。
晕动病的发病机制和评估方式
晕动病发病机制感觉冲突理论是晕动病发病机制广泛接受的假设,具体来说可以分为两大类感觉冲突:(1)半规管和耳石器之间的冲突;(2)视觉和前庭信号之间的冲突。两者在传输信号时发生矛盾,就会导致眩晕[3]。前庭器官位于左右内耳,有研究认为:前庭器官的功能及形态不对称会导致与晕动病有关的感觉冲突[4-5]。
晕动病评估方式一般来说,晕动病的评估方法大致可以归纳为两类:主观评估法和主客观相结合评估法。
主观评估法是指通过主观感受调查问卷-模拟疾病量表(simulator sickness questionnaire,SSQ)评分进行评估[6]。SSQ中包含了对各种晕动病产生的身体不适症状的评分,通过相应的公式计算得到一个表征眩晕程度的分数,SSQ评分以对晕动病产生的症状进行分类,得到更细分的眩晕程度得分,对晕动病进行更加具体的解释[7]。
主客观相结合评估法是在主观评估法的基础上,引入客观的生理信号数据,使客观指标与主观数据相互对应,更精确对晕动病进行评估的方法[8]。研究表明,有许多生理信号如心电信号、皮肤电反应信号、眼动信号和脑电信号(electroencephalography,EEG)等都可以作为VIMS的评估指标[9]。
研究人员也在积极寻找评估晕动病的其他方式,Kim等[10]通过对现有的SSQ进行修订,开发了VR环境中的晕动病测量指数,可用作VR环境中的测量指标。
评估晕动病的生理指标
EEG分析EEG具有噪声强、随机性强、非平稳、非线性的特点,能够直观地反映人脑的生理活动,为研究人的许多高级认知功能提供依据[11]。按照引发电位改变的缘由,EEG一般分为自发EEG和诱发EEG两类:自发EEG指大脑神经细胞群没有受到特定的刺激时,人脑自发生理活动在头皮产生的电位变化,诱发EEG指人的感官受到刺激(如声、光、电等)所诱发产生的电位变化[12]。
大脑被分为4个不同脑叶,各个区域功能各不相同(图1)。额叶区位于前额附近区域,主要负责高级认知功能,如思维、判断、情绪和语言功能,顶叶区位于头顶后部,主要负责整合感官信息;枕叶区在脑后中心偏下位置,被称为视觉皮层;颞叶区分别位于两耳附近,主要处理听觉信息以及嗅觉信息。Nürnberger等[13]发现受试者在观看VR视频产生眩晕时,大脑大部分区域的信息流动发生递减,尤其是涉及前庭信号处理和运动检测的大脑区域,说明在经历VIMS时,大脑接受、传输和处理信息的能力下降。Lin等[14]从左、右运动区,顶叶区,枕侧区和枕中线脑区在线提取与晕动相关的EEG特征,通过神经模糊预测模型(SONFIN)成功地将EEG中与晕动相关的特征转化为VIMS疾病等级,以判断是否发生晕动病,平均预测准确率可以达到约82%。
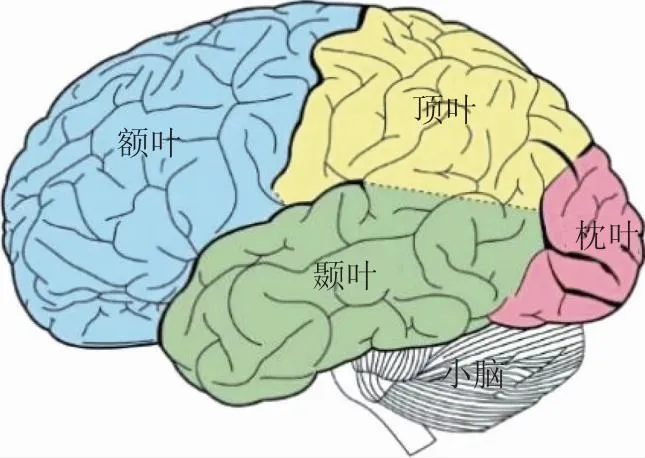
图1 脑叶分布图
脑电波根据频率的不同通常分为5种不同的波,即δ波、θ波、α波、β波和γ波,前3种属于慢波,常发生于正常人处在自然状态、熟睡或疲劳状态,后两者属于快波,一般出现在精神状态紧张或亢奋情况下[15]。赵蕾蕾等[16]在用基于VR技术的驾驶模拟器平台诱发晕动病的试验时,发现随着眩晕程度的增加,受试者大脑的顶叶区、枕叶区和初级运动区有明显的脑电频率波动,EEG中θ波功率谱密度的重心频率升高。Krokos等[17]的研究表明大脑中δ,θ和α频段的频谱功率增加与晕动病的存在密切相关。
EEG评估晕动病,大部分采用经典的功率谱估计来处理EEG,因此,通过脑电功率谱变化来评估晕动病是较为常见的有效方法。此外,有些研究通过建立测量系统,可以把收集到的EEG直接量化,从而更直观地预测晕动病的产生[18]。Liu等[19]采用基于VR的车辆驾驶模拟器诱导受试者产生VIMS,并采集EEG进行分析,发现在VIMS发生后,受试者EEG中的重心频率、功率谱熵等数据均出现下降,因此通过监测这些数据变化,可达到预测VIMS发病的目的。
在使用EEG评估VIMS时,EEG数据常常使用头戴电极帽采集,电极帽虽然穿戴便捷,但在试验中可能会出现与受试者头部接触不良的现象,引入较多的噪声数据,因此改善和开发更精准的EEG测量设备也是研究的一个重点方向。总体来说,使用EEG对VIMS进行评估与检测是目前研究中使用最多的方法。
姿势摇摆分析已有研究证明姿势摇摆是晕动病的一个重要表现[20]。在虚拟环境中,视觉场景移动,身体姿势稳定性就会改变,换句话说,姿势摇摆是对视觉或前庭线索的反应。Chang等[21]认为晕动病会使身体姿势活动改变,而对身体进行被动约束可以有效减少晕动病的发生率,将受试者进行被动约束后,晕动病发生率降为20.83%,而没有进行被动约束的晕动病发生率为66.67%,两组有显著差异。Chardonnet等[22]研究认为可通过测量用户在使用平衡板时水平面上的重心投影来表征用户的身体摇摆情况,如当人感到眩晕时,其重心投影的轨迹长度会增加。刘明明[23]使用VR环境下的驾驶模拟器来诱发晕动病产生,通过平衡板和加速计采集受试者的眩晕数据,提取出能够区分眩晕和非眩晕状态的有效指标。
姿势摇摆存在性别差异,晕动病在女性中比在男性中更常见,因此,有研究认为女性表现出更大的晕动病倾向[24]。Munafo等[25]认为VR引发的晕动病可能会让女性面临更大的风险。Curry等[26]在研究中发现晕动病产生的姿势摇摆受到内在因素(性别)和外在因素(虚拟车辆的控制)的共同影响。大多数研究普遍认为随着眩晕程度增加,人的姿态摇摆幅度同样也增加,也有部分研究认为晕动病中姿势摇摆的性别差异,可能与认知功能的性别差异有关。女性对头部运动的耐受性较低,在观看VR视频时可能会表现出更大的眩晕倾向[24]。
然而,有研究则认为姿势摇摆并不一定代表发生晕动病,将眩晕与平衡联系在一起的结论过于绝对和极端[27]。Dennison等[28]分别使用HMD和台式显示器让参与者观看VR视频来快速产生晕动病,试验发现,当参与者经历视觉扰动时,HMD产生的姿势反应更大,无论是否产生晕动病,都会诱发姿势摇摆,首次显示出姿势摇摆可能是因为HMD比台式显示器更能引起观看者的沉浸感,而不是产生了晕动病,这一发现与其他报告姿势摇摆与晕动病密切相关的结论并不一致。
目前,还没有研究能对晕动病中的姿势摇摆提出具体的测量标准,姿势变化的测量方式在许多研究中各不相同,导致结论差异较大,因此研究人员还需建立新的方法来跟踪、感知和测量实际姿势摇摆的变化[29]。
眼动分析眼动数据中包含了大量的信息,既有视觉注意力信息,又有眩晕控制和心理因素信息[30]。当人们在观看VR内容时,许多眼动参数,如注视数目、注视时长、扫视幅度、扫视速度和凝视位置等都会发生显著变化[31]。Lee等[32]提出基于三维卷积神经网络的晕动病预测模型,计算给定VR视频中每个视频帧的光流图、视差图和显著性图(分别代表运动速度、图像深度和眼动)作为三维卷积神经网络的输入,晕动病的严重程度作为模型的输出,结果证明该模型能够准确地预测晕动病。
眼动信号分析的重要内容还包括眨眼频率、眨眼周期以及眨眼潜伏期等,贾瑞双[33]在研究中提到视觉诱发的晕动病会给人体带来视觉刺激以及视觉负荷,导致人体的眨眼抑制机制会受到一定程度的影响,故眨眼这一眼动行为同样可以作为VIMS的一个有效评估指标。
心率变异性分析人的心率不是稳定不变的,同一时段内,每次心跳间的间隔也是不一样的,这种心率的差异就叫做心率变异性(heart rate variability,HRV)[34]。心跳受自主神经系统影响,通常认为是自主神经系统活动引起的。交感神经提升心率,从而导致HRV下降,副交感神经降低心率,导致HRV上升[35]。Holmes等[36]在试验中发现,HRV会随着晕动病程度的增加而显著增加,这可能是由于心脏交感神经刺激的增加而引起的。人眼所接受的视觉信息与前庭平衡器所接受的运动信号的不匹配可影响迷走神经,导致迷走神经功能异常,从而引发晕动病,而HRV和神经系统活动密切相关,因此HRV可能是衡量晕动病程度微小变化的有用指标[37]。
皮肤电信号分析人体的皮肤电阻和电导随皮肤汗腺机能变化而改变,这些可测量的皮肤电改变被称为皮肤电信号。皮肤电信号能够反映心理状态,包含丰富的情感信息,是一种易于获取的基本生理信号[38]。皮肤电信号中包含了大量有效的信息,如当人体皮肤电阻值产生改变时,可借此来检测人体神经系统变化,从而判断是否产生晕动病[39]。Kim等[40]在实验中测量了生理信号(心率和皮肤电信号)以及使用SSQ评分作为评估VR晕动病的基准数据库,提出的VR疾病评估网络能够检测出晕动病的严重程度,其预测性能比现有的其他研究更加精准。Nalivaiko等[41]发现晕动病产生时,手指温度会发生小幅度变化,证实了晕动病与皮肤体温调节血管张力的变化有关。皮肤电信号的水平因人而异,甚至同一个人在不同的时间和环境中也可能有所不同,因此,为了使实验数据准确且直观地评估皮肤电信号与眩晕之间的关系,有必要在研究中排除每个受试者皮肤电信号本底差异的干扰,保证数据精准有效。
晕动病防治
晕动病被认为是一种生理性眩晕,不是严格意义上的真正疾病,而是对异常情况的正常生理反应。晕动病的最佳防治方法就是不参与运动,但如果运动是无法避免时,可以应用以下治疗方案预防或治疗晕动病。
药物对策抗胆碱能药和抗组胺药是有效的多发性晕动病预防药。常见的抗胆碱能药为东莨菪碱,东莨菪碱是一种对中枢神经系统中发现的毒蕈碱受体具有非选择性的乙酰胆碱拮抗剂,是目前最有效的抗晕动病剂[42]。东莨菪碱常常采用鼻内给药方式,因为是非侵入性的递送途径,能够快速作用(15 min左右),避免了首次传递代谢,且较低剂量下也可增强疗效,从而最大限度地减少了不良反应[43]。比较流行的抗组胺药为苯海拉明,预防和治疗晕动病的能力源于其抗组胺特性[44]。一些精神安定药物,如苯妥英、巴氯芬等,对晕动病也有治疗作用,但大多具有明显的不良反应,如嗜睡和抑郁[45]。
行为治疗前庭系统和视觉冲突易导致晕动病,因此,保持视觉与前庭系统相对一致能够较好地避免发生晕动病。例如,在汽车中,侧向或向后看会向大脑呈现不相关的视觉信息,易诱发晕动病,因此目光保持向前,尽量不要侧身或向后看,可避免发生晕动症[46]。Wibirama等[47]发现在观看3D视频内容期间,通过持续凝视特定位点可以降低晕动疾病水平。乙醇会导致前庭诱发眼球运动的视觉抑制紊乱,因此不饮酒对避免发生晕动病是有帮助的[48]。另外,有研究表明悦耳的音乐和气味以及头部振动和精神分心可有效减轻晕动病症状[49-50]。
习服训练在相当一段时间内反复或持续暴露于运动环境中(习服训练)会导致大多数人的晕动病反应下降,习服训练是治疗晕动病最有效的疗法之一[51]。
通过重复或延长的运动刺激能够在动物或者人类中诱导产生短暂的习惯,通常这种习惯可持续数周,且循序渐进的刺激与突然发作的刺激相比能够产生较少的不适症状,并能更快的使人适应。例如,常年驾驶的人更不容易发生晕动病,海上恶劣的条件下,大多数人会在几天内适应。但上岸超过3个月后,适应消失,且增加晕动病易感性,因此,晕动病的习服训练是在尽可能接近再现感官冲突环境中做适应训练[52]。
与使用旋转椅、绕线楼梯和秋千的传统地面训练相比,视觉-前庭习惯化联合训练更有效,视觉-前庭感觉冲突发生后,大脑可能会储存适当的痕迹,使感觉冲突成为“暴露史”的一部分,等再发生这种情况,期望和接收到的感官信息之间就没有冲突,因此,在一段时间后,晕动病的症状就不再出现[53]。一些研究还表明,正面投影亮点的垂直、水平和扭转运动的光动力学训练可以重建海上遇到的海浪影响,是预防晕船的有效训练方式[54]。此外,伪随机电流前庭刺激可用于宇航员晕动病的训练,从太空返回后观察到宇航员具有姿势不稳定、运动障碍和动态视力降低等症状,可以根据间歇性或连续性电刺激来训练宇航员的耐受性,减少晕动病发生率[55]。
小结与展望
随着VR技术广泛的运用和沉浸式体验更多地融入人们生活,VIMS及健康相关的问题已不容忽视。EEG分析是目前VIMS研究中使用最多的评估方法,眼动分析、姿势摇摆也具备很大的参考价值。在基于生理信号评估晕动病的研究中,应注意选取VR视频的质量,避免因为视频质量问题影响实验结果,并且要尽量扩大数据采集规模,以得到精确的VIMS检测结果。在治疗方面,目前没有发现绝对有效的治疗方案,但还是有些药物和行为训练可以起到抑制晕动病产生、缓解晕动病症状的效果。此外,虚拟环境的差异,是否有过类似经历,暴露在VR视频中的时间长短等也都是影响晕动病的重要因素。
综上,在VR技术蓬勃发展的今天,研究人员应该更加关注VIMS这一领域,在未来工作中进一步深入研究生理变化与前庭和视觉冲突之间的关系,优化客观测量生理信号来预测晕动病的方法,开发新的抗晕动病药物和医疗设备,探索更好的防治措施,从而促进VR产业的健康发展。
