中等长度静脉导管在减重手术患者中的应用效果观察
2023-12-19陈思洁赵林芳杨小惠曹秀珠
陈思洁 赵林芳 杨小惠 曹秀珠
(1.浙江中医药大学护理学院,浙江 杭州 310053;2.浙江大学医学院附属邵逸夫医院,浙江 杭州 310016)
肥胖症是一种由遗传、环境和内分泌调节异常等多种因素相互作用引起的慢性代谢性疾病,严重威胁着人类的健康安全[1]。近年来,随着外科手术的发展,减重手术逐渐成为改善严重肥胖症及其合并症的最佳治疗方式[2],由于患者住院期间需大量补液、输注抗生素和营养液,以及分阶段频繁采血完善实验室检查等[3-4],保证一条通畅的静脉通路必不可少。减重手术患者通常体型肥大,皮下脂肪厚,静脉位置较深,且多合并糖尿病和高血压等慢性病,血管条件较差,外周静脉难以目测和触及,导致外周静脉穿刺难度大,一针穿刺成功率低,且药物渗出和静脉炎等并发症发生率高[5-6],又由于此类患者住院时间短,所用药物无需通过中心静脉导管(central venous catheter,CVC)输注[3],故不适宜留置外周静脉留置针和CVC。中等长度静脉导管(midline catheter,MC)是长度20~25 cm的从上肢静脉置入的一种导管,留置时间一般为1~4周,可满足短中期输液治疗和静脉采血需求[7]。目前,MC已在急诊、ICU和神经外科等广泛应用[8-10],但鲜有应用于减重手术患者的报道。本研究旨在探讨MC在减重手术患者中的应用效果,以期为其静脉通路的选择提供参考借鉴。现报告如下。
1 资料与方法
1.1一般资料 采用方便抽样法,选取2022年11月-2023年1月在浙江大学医学院附属邵逸夫医院行减重手术的114例患者为研究对象,本研究已通过医院伦理委员会批准(审批号:2022-0348)。纳入标准:年龄≥16岁;符合《中国肥胖和2型糖尿病外科治疗指南(2019版)》手术适应证[4];医嘱置入MC且符合置管适应证;患者知情同意并签署知情同意书。排除标准:预穿刺部位有皮肤破损、皮疹和感染,有放射治疗史、血栓史、外伤史或血管外科手术史;已留置CVC;乳腺手术有双侧腋窝淋巴结清扫、淋巴水肿和动静脉瘘等患者。纳入患者的一般资料,见表1。

表1 纳入患者的一般资料(n=114)
1.2方法 本研究为前瞻性观察性研究。置管后由研究者每日随访患者1次,直至出院。
1.2.1材料及置管方法 所有患者采用同一品牌的4 Fr一体式三向瓣膜式MC,长度为25 cm,由医院经过PICC置管培训且获得证书的静脉治疗专科护士使用超声引导联合改良赛丁格技术进行置管。置管步骤如下,(1)评估血管情况:患者取平卧位,上臂外展90°,选择上臂中下1/3区域为穿刺点,使用超声评估血管,并测量预穿刺处血管的直径及深度,首选贵要静脉。(2)建立最大化无菌屏障:以穿刺点为中心进行皮肤消毒,直径≥20 cm,铺大无菌单,护士穿无菌手术衣并戴无菌手套。(3)穿刺:在穿刺点上方10 cm处扎止血带,局麻和超声引导下以30°~45°进针,一旦超声上显示针尖在静脉内同时针尾回血后送入导丝,撤出穿刺针,沿导丝置入导管鞘,撤出导丝及内鞘,将导管送入22 cm,使用超声查看导管尖端位置是否位于锁骨下静脉或胸壁段腋静脉。(4)冲封管及固定:导管外露3 cm,连接正压接头,予至少5 mL的0.9%氯化钠溶液抽回血后冲封管,穿刺点放置无菌小纱布,以穿刺点为中心,使用无菌透明敷贴无张力固定导管。
1.2.2维护及管理 由责任护士按深静脉导管维护流程进行导管功能评估及维护。导管留置期间,每日评估导管是否通畅、导管固定情况、有无脱出,穿刺点局部有无红肿热痛、渗血和渗液及穿刺侧肢体或肩部有无肿胀。每次输液前使用至少5 mL的0.9%氯化钠溶液冲管,输液后使用5~10 mL的0.9%氯化钠溶液进行冲封管,输液间歇至少每24 h冲封管1次,注意输血、输注营养液或采血后增加冲管液剂量并及时冲管,本组冲封管方法为脉冲式冲管和正压封管。MC置入后48 h内更换敷料1次,后续常规每7 d更换1次透明敷料,减重手术患者出汗多,敷料易出现卷边和松脱,可按需增加敷料更换次数。常规每7 d更换无针接头,若接头内有血液残留、完整性受损或被取下以及明确被污染时应立即更换,本组每次经MC采血后即更换无针接头1次。
1.2.3经MC采血方法 由经过培训的责任护士统一采用弃血法经MC采血[7],先取下无针接头(若处于输液时则先暂停输液2~3 min),用酒精棉片摩擦消毒导管接口后,连接注射器回抽3 mL血液弃去[根据MC导管容积的2倍(2.7 mL),取整数为3 mL],然后按需连接不同型号的空注射器采集血液,采血完成后使用≥10 mL的0.9%氯化钠溶液进行冲封管,连接新的无针接头。
1.3观察指标
1.3.1置管情况 包括置管手臂、穿刺部位上臂围、穿刺静脉、置入静脉直径与深度、穿刺针数、置管成功与否、操作中有无误穿动脉和损伤神经等。
1.3.2MC应用情况 (1)导管留置时间:自置管当日到拔管日的天数。(2)非计划拔管:为出现无法纠正的并发症而拔管,如堵管无法再通、导管破/断裂无法修复或意外脱出等。(3)经MC采血情况:经MC采血成功率=(经MC导管成功采血例次/经MC采血总例次)×100%。
1.3.3并发症发生情况 总并发症发生率=发生并发症的患者例数/患者总例数×100%。留置期间导管相关并发症包括静脉炎、导管相关性血栓、导管相关性感染、导管堵塞、导管外滑、渗血和渗液。各并发症的判断方法:(1)静脉炎的判断及分级方法参考“2021INS实践标准”[7]。(2)导管相关性血栓是指有症状的血栓,置管侧肢体、颈部、肩部、胸部和(或)颜面部有水肿症状或体征,超声检查提示静脉血栓形成。(3)导管相关性感染包括穿刺部位局部感染和导管相关性血流感染,按“2021INS实践标准”[7]中相应的诊断标准进行判断。(4)导管堵塞指输液速度减慢或完全无法输液,抽回血不畅或抽不到回血,冲管有阻力或无法冲管。(5)导管外滑是指导管向外脱出>3 cm。(6)渗血指置管48 h后穿刺点仍有血液渗出。(7)渗液是指穿刺点有淡黄色或清亮液体渗出。
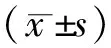
2 结果
2.1患者置管情况 本研究患者均为首次MC置管,无CVC史,置管成功率为100%,置管操作过程中未发生误入动脉和神经损伤等并发症,见表2。

表2 患者置管情况(n=114)
2.2患者MC应用情况 本研究中MC留置时间为3~12 d,平均(5.18±1.26)d,总留置时间为591导管日;治疗结束后正常拔管113例(99.12%),非计划拔管1例(0.88%),为置管后第3天导管意外脱出而拔管;114例患者均经MC采血,经MC采血(4.68±1.26)例次,经MC采血成功率为100%。
2.3患者并发症发生情况 本研究患者中发生MC并发症共14例(12.28%),未发生导管相关性血栓、导管相关性感染及渗液。患者并发症发生情况,见表3。

表3 患者并发症发生情况(n=114)
3 讨论
3.1MC留置时间能满足减重手术患者住院全程的静脉治疗需求 目前,减重手术患者大多使用外周静脉留置针,但有研究[11]指出,90%的外周静脉留置针治疗结束前失效,且24 h内失效率高达50%。本研究结果显示,MC留置时间为(5.18±1.26)d,符合本组减重手术患者住院时间(5.21±1.24)d,与国外文献[12]报道“MC平均留置时间为3.2~8.0 d,长于外周静脉留置针,适用于静脉穿刺困难或短中期输液治疗的患者”内容一致;也与2021版INS实践标准[7]中建议“输液时间为5~14 d时考虑置入MC”相符。虽有学者将经外周中心静脉导管(peripherally inserted central catheters,PICC)和CVC应用于减重手术患者中[13],但该类患者输注的是外周静脉耐受性好的药物,无需经中心静脉导管输注[3],且PICC和CVC穿刺过程复杂且费用昂贵,CVC穿刺相关并发症发生率也较高。因此,MC不仅满足了减重手术患者住院全程的静脉治疗需求,还避免了频繁更换外周静脉留置针的穿刺痛苦和不必要的CVC。
3.2MC可减轻减重手术患者反复经外周静脉穿刺采血的痛苦 减重手术患者常存在内分泌紊乱,伴有代谢综合征,围手术期间需要分阶段、多次采血进行甲状腺功能、免疫生化和肾上腺皮质激素等指标检查,以保证手术安全和观察术后恢复情况[3-4]。但该类患者大多为重度肥胖,皮下脂肪厚且外周静脉较深,再加上糖尿病、高血压和高血脂等合并症引起的血管结构病变,导致经外周静脉穿刺采血时难度较大。有研究[14]表明,经静脉导管内采血安全可靠,不会增加静脉导管相关并发症的发生且有助于迅速获得血标本。本研究根据指南[7]采取弃掉3 mL血液的方法经MC导管内采血,经MC平均采血(4.68±1.26)例次,成功采血率为100%,不仅减少了患者反复穿刺采血的痛苦,有效保护了外周静脉,满足了患者住院期间多次采血需求,且相比一次性采血针,经MC导管内采血并不会造成标本溶血率增高及实验结果准确性下降,与以往研究结果相似[14]。
3.3MC是减重手术患者安全的血管通路选择 常用的外周静脉留置针长2~4.8 cm,而本研究中患者穿刺部位臂围平均(35.51±3.79)cm,静脉平均深度(1.74±0.53)cm,留置针穿刺成功后位于静脉内的导管长度有限,易造成药物渗出及静脉炎等并发症[15],不仅影响了导管的继续使用,也增加了血管损伤和再次置管难度。本研究中,MC渗液和静脉炎的发生率分别为0和0.88%,低于有关文献[6]报道外周留置针的13.7%和19.3%,这与MC尖端位于胸壁段腋静脉或锁骨下静脉,血液流速可高达300 mL/min,能迅速稀释药物,减少药物对血管内膜的化学性刺激有关[16]。有研究[13]显示,PICC和CVC在减重手术患者中导管相关感染发生率分别为2.33%和18.6%,而本研究中的MC留置期间并未发生导管相关感染,且导管相关血栓发生率显著低于中心静脉导管,与以往文献报道一致[17],表明MC在减重手术患者中的应用较为安全。但值得注意的是,本研究中导管堵塞发生率为3.51%,高于文献报道的2.2%[18],可能与减重手术患者手术应激、肥胖合并高脂血症造成的血液高凝状态及经导管采血有关[19],提示护士需密切观察导管内有无血液残留,采血后及时且规范的冲封管,以预防导管堵塞。另外,本研究中有1例患者因导管外滑而拔管,原因是由于该患者大量出汗,敷贴松脱引起,后续对于出汗较多的患者,护士应指导患者自我观察导管固定情况并增加敷料更换次数。
综上所述,MC应用于减重手术患者中优势明显,不仅满足了该类患者住院全程的静脉治疗需求,也解决了外周静脉穿刺难、反复穿刺和疼痛的问题,同时MC导管相关感染、血栓、静脉炎和渗液的发生率低,在减重手术患者中的临床应用效果较好。但因本研究使用的MC为非耐高压材料,当减重手术患者行术前增强CT检查时,需额外留置1根18 G或20 G的留置针推注造影剂;另外本研究纳入的样本数较少,导管的留置时间、并发症的发生率和经济成本等还需多中心与大样本数据研究进一步验证。
