老年阻塞性睡眠呼吸暂停患者睡眠监测结果与临床特征分析*
2023-12-15刘永收查定军
张 媛,刘永收,李 瑜,秦 梅,石 力,查定军
(空军军医大学第一附属医院耳鼻咽喉头颈外科,陕西 西安 710032)
阻塞性睡眠呼吸暂停(OSA)是睡眠期间反复出现上气道完全或不完全塌陷,以呼吸暂停或低通气为特征的一种发生于睡眠期的呼吸障碍性疾病。OSA的主要表现为睡眠期间出现频繁的呼吸气流下降甚至消失,进而引发频繁的间歇性低氧血症及觉醒,日间过度嗜睡[1],常用的诊断手段为多导睡眠监测(PSG)。有流行病学调查发现,60 岁以上老年人OSA的发病率可高达30%~62%[2]。OSA可直接诱发老年人发生高血压、动脉硬化、冠心病等,已被认为是这类心血管疾病的独立危险因素[3]。由于OSA有多方面的临床表现,如睡眠过程中出现打鼾、憋气感、憋醒、日间嗜睡、记忆力减退、晨起头晕头痛、胸闷气短等症状,还有部分患者有既往高血压史、冠心病史、糖尿病史等,而这些合并疾病的部分症状与OSA相似的,因此OSA常常被漏诊或忽略[4-7]。本研究的目的是比较老年OSA患者和中青年OSA患者的临床特征与PSG结果特征,以及老年OSA临床特征及其PSG通气指标的相关性,提高老年OSA患者的识别率和诊断率,更好地控制老年性疾病,提高老年患者的生活质量。
1 资料与方法
1.1资料
1.1.1一般资料 收集本院2019年6月至2020年12月诊断为OSA患者261例,其中老年患者(≥60岁)132例(老年组),其中男81例,女51例;中青年患者(18~<60岁)129例(中青年组),其中男100例,女29例。
1.1.2诊断标准和排除标准 (1)诊断标准:参照2018年中国医师协会睡眠专业委员会《成人阻塞性睡眠呼吸暂停多学科诊疗指南标准》中OSA的诊断标准,主要依据病史、体征和PSG监测结果,临床上有典型的夜间睡眠打鼾伴呼吸暂停、日间嗜睡等症状,睡眠监测提示呼吸暂停低通气指数(AHI)≥5次/小时即可诊断OSA;若日间嗜睡不明显,AHI>10次/小时或阻塞性呼吸暂停低通气指数(OAHI)>5次/小时,同时存在认知功能障碍、高血压、冠心病、脑血管疾病、糖尿病和失眠等1项或1项以上OSA合并症也可确立诊断为OSA[8]。(2)排除标准:经持续气道正压通气(CPAP)或手术治疗干预或近期服用其他影响睡眠的药物;以中枢型睡眠呼吸暂停为主;支气管肺部疾病或神经肌肉疾病等;甲状腺功能异常等;精神认知障碍及抑郁症等;自身免疫性疾病或恶性肿瘤疾病;当天或长期饮酒、咖啡等。
1.2方法
1.2.1检查方法 对所有患者监测前进行睡眠中心问卷调查,包括一般资料、症状、身高、体重、既往病史、家族史、近半个月起居习惯、主诉、专科检查、Epworth嗜睡量表评分(ESS评分)[9],评分大于或等于9分考虑存在日间嗜睡。每例患者经夜间7 h以上PSG(美国飞利浦伟康AliceLE)检查,监测项目包括脑电、眼电、心电、下颌肌电、口鼻气流、胸腹运动、血氧饱和度、体位、鼾声等,记录数据经专业睡眠技师分析后得出结果。
1.2.2观察指标 比较2组患者体重指数(BMI)、AHI、最低氧饱和度(LSaO2)、平均氧饱和度(ASaO2)、氧减指数(ODI)的关系及每组的患者主诉分析及合并症分析。
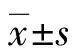
2 结 果
2.12组患者BMI、AHI、LSaO2、ASaO2及ODI比较 相较中青年组,老年组BMI和ODI显著降低,差异有统计学意义(P<0.05)。2组AHI、LSaO2、ASaO2比较,差异均无统计学意义(P>0.05)。见表1。
2.22组患者的临床主诉占比情况比较 老年组晨起头晕、耳鸣、胸闷气短、夜间尿频症状占比相较中青年组明显增多,差异均有统计学意义(P<0.05)。见表2。
2.32组患者合并症占比情况比较 2组OSA合并超重或肥胖、高血压、心脏病、糖尿病占比情况比较,差异有统计学意义(P<0.05)。见表3。

表3 2组患者合并症占比情况比较[n(%)]
2.4老年组PSG监测指标与各项临床症状及并发症的相关性 老年组中BMI与ODI呈正相关[相关系数(r)=0.284,P<0.001],与LSaO2、ASaO2呈负相关(r=-0.237,P=0.006;r=-0.286,P<0.001);憋气感与AHI呈正相关(r=0.263,P=0.002),与LSaO2呈负相关(r=-0.194,P=0.026);合并高血压与AHI、ODI呈正相关(r=0.254,P=0.003;r=0.172,P=0.048)。见表4。

表4 老年组PSG监测指标与各项临床症状及并发症的相关性
3 讨 论
随着我国逐渐进入老龄化社会,老年人口的总量与所占人口比率不断增大,老龄化及其所引发的社会问题已经成为我国“十四五”规划重点解决的问题。老年人口健康涉及多学科共同研究,而与OSA相关的学科包括心血管科、神经内科、呼吸科、内分泌科、耳鼻喉科等近10余个科室,相关研究尚未有统一结论。根据流行病学研究显示,在全球范围内,有9.36亿年龄在30~69岁的成年人有轻度至重度OSA,估计中国大约有1.76亿人患OSA[9]。
老年OSA患者在睡眠中反复的呼吸暂停、低通气及低氧血症,易引发患者的心脑血管系统、代谢系统和神经系统等合并症,严重时可引起夜间猝死[10],同时研究也证实OSA引起的夜间反复觉醒会导致老年人的认知功能障碍[11-14],有临床研究表明,OSA患者可能为上气道解剖性塌陷、狭窄及老年人咽腔肌肉松弛导致的上气道狭窄或完全阻塞及肥胖所引起。
既往研究显示,普通人群及基层医务人员对OSA认识欠缺,甚至认为打呼噜就是睡得香,并没有及时去医院就诊,部分人甚至认为老年人打鼾很正常,因此病史多为数年甚至数十年,反复出现呼吸暂停,导致体内血氧含量不足出现低氧血症及高碳酸血症,最终导致全身系统性疾病并引起相关并发症时才被重视[15]。有研究显示,老年患者身体器官损伤情况更为严重[16]。中青年患者接受教育程度高,网络媒体对于相关疾病宣传报道多,能够及时发现症状并就诊,因此减少了并发症的发生。
本研究结果显示,老年OSA与高血压、心脏病、糖尿病关系密切,比中青年更易患这些疾病。相关性分析中显示,BMI与LSaO2、ASaO2呈显著负相关,与ODI呈正相关,提示随着BMI的增加缺氧程度更加严重,缺氧次数更加频繁,这与既往研究类似。BMI能够较好地预测OSA患者的发生,可为医护人员采取相应干预策略提供参考[17]。因此,应在老年病科、心血管内科、内分泌科等相关科室加强宣教,重视每一位来就诊的老年患者,详细询问患病的起因及发病过程,应该及时给予PSG检查,采取有效的治疗方法。本研究结果显示,合并高血压与AHI、ODI呈正相关,说明AHI、ODI越高,并发高血压的比例越高。既往研究认为,OSA影响血压增高的机制可能来源于3个方面,即OSA患者用力呼吸时形成的巨大胸腔内负压、间断性低氧血症、睡眠中的觉醒[18]。对于高血压患者,尤其是难治性高血压患者,有必要进行睡眠呼吸监测以排除或确定睡眠呼吸暂停综合征的存在,避免用药过度,加重病情[19]。本研究也发现,老年组OSA合并高血压患者占比42.9%,明显高于中青年患者高血压患病率,因此必须得到重视。
有研究发现,OSA伴2型糖尿病患者患病率约为10%[20-21],与本研究中老年组患者糖尿病患病率(9.7%)接近,而高血糖状态及间歇性低氧导致的全身炎症反应、胰岛素抵抗,可以互为因果,导致患者全身血管内皮功能受损,从而出现动脉粥样硬化、高血压、脑梗死等血管并发症[22]。因此,老年代谢综合征患者在接诊时应常规询问OSA相关症状并筛查。
本研究也存在一些不足,患者的详细睡眠结构数据与相关症状及合并症未能一一做详细研究分析,并未对合并OSA的老年人认知功能进行研究。老年人的睡眠问题多样化,如入睡困难、夜间觉醒多、晨起早醒的情况,发病机制复杂,这或许有一些其他内在联系,因此在后续工作中会进行更进一步的研究。
综上所述,老年OSA患者表现多样,并发疾病也异于中青年患者,应该有独特的诊断流程。老年人不易入睡或维持长时间睡眠,在睡眠中心进行PSG的失败率更高。现在便携式睡眠监测设备种类较多,如果是独居老人或腿脚不方便者可以在社区卫生服务中心或就近的医院进行初筛检查[23],老年患者体检中也应常规筛查OSA[24-25],如有复杂性的睡眠呼吸暂停再进一步到上级医院进行PSG及有效治疗。老年OSA患者的发病率更高、临床症状表现更为复杂多样、多系统并发症更高,需要社会给予更多关注,及早进行诊断和治疗。
