腹膜假性黏液瘤1例及文献复习
2023-12-15孙佳宁
孙佳宁 郑 喜
1.延边大学,吉林延吉 133000;2.延边大学附属医院妇产科,吉林延吉 133000
腹膜假性黏液瘤(pseudomyxoma peritonei,PMP)在临床上是一种比较少见的实性肿瘤,平均发病年龄在60岁[1],由于该病没有特异性体征,一般都是在晚期被发现,且该病想要明确的诊断必须通过腹腔镜或剖腹探查术取病变组织进行活检,故该病的误诊率和漏诊率极高[2]。现PMP的发病机制尚未明确,病理分类和生物学行为存在很大争议,在临床上普遍使用的治疗方案为肿瘤细胞减灭术(cytoreductive surgery,CRS)联合腹腔热灌注化疗(hyperthermic intraperitoneal chemotherapy,HIPEC),除此以外,术后早期腹腔内化疗(early postoperative intraperitoneal chemotherapy,EPIC)以及黏液溶解剂法也可以用于PMP的治疗[3]。PMP患者腹腔内往往存在大量黏液性腹水,这使得腹腔内脏器形成粘连的概率更高,手术难度升级,操作困难。该病的预后较差,极易复发,患者需定期复查,一旦确诊复发,需要二次治疗。现阶段临床对于PMP复发的治疗方案还未达成共识,CRS联合HIPEC仍是治疗复发患者的主要方案[4]。
1 病例资料
患者,女,66岁,因“腹胀伴消化不良,加重3 d”于2020年7月30日就诊延边大学附属医院(本院)肿瘤科,经妇科会诊后转至妇科进行对症治疗。已婚,G2P2。1997年于外院行阑尾切除术。查体:腹部膨隆,全腹无明显压痛及反跳痛,无肌紧张,未触及包块,肝脾肋下未触及,移动性浊音阳性,肠鸣音4次/min。双合诊:外阴(-);阴道畅、光;宫颈2 cm、光;三合诊:于盆腔中部直肠前可触及肿物,质中,约10 cm大小,活动受限。本院B超图1示(2020年8月3日):盆腔内可见几处混合回声,最大范围约81 mm×63 mm,形态不规则,边界不清,周边可见胶冻状液性暗区,盆腔最深处液性暗区深度为94 mm。2020年8月7日,腹水CA12-5:714.2 U/L↑,CEA:>1040 ng/ml↑,CA19-9:>1996 U/L↑。于2020年8月19日在全身麻醉下行剖腹探查术,术中先切除右侧卵巢送冰冻切片示:卵巢黏液性肿瘤,倾向于恶性。决定行全子宫双附件切除术、阑尾切除术、部分大网膜切除术(减瘤术)。术中见:腹腔内淡黄色胶冻状腹水约4000 ml,大网膜呈饼状增厚,呈块状,与盆腔壁层腹膜,子宫膀胱反折腹膜致密粘连,子宫双附件被埋在盆腔直肠窝处,子宫萎缩略小,双侧附件呈菜花样改变,大小5 cm×5 cm/7 cm×6 cm,其内含胶冻状物,浆膜层与盆壁子宫后壁骶韧带粘连,直肠窝处充满病灶,直肠表面菜花样病灶,两侧盆壁,肠系膜处菜花样病灶,肠管、肠系膜、壁层腹膜均有病灶,盆腔淋巴结及腹主动脉旁淋巴结无肿大,大网膜增厚实性变,厚约7 cm,两侧自左到右无法辨认出横结肠。术后病理如图2所示:大量黏液间纤维组织增生,部分可见黏液柱状细胞;卵巢及输卵管表面可见大量黏液。免疫组化图3所示:CK20(+)(图3A),CK7(-),CEA(-),CDX-2(+)(图3B),ER(-),PR(-),Ki-67(灶状index 10%)。临床明确诊断:(腹腔)腹膜假黏液瘤(轻度异型性),患者术后1个月复查发现病情复发,复发6个月时转至外院继续住院治疗,行二次减瘤术及腹腔内热化疗,1年后随诊,患者未复发。

图2 PMP的术后病理学表现(HE染色,20×)
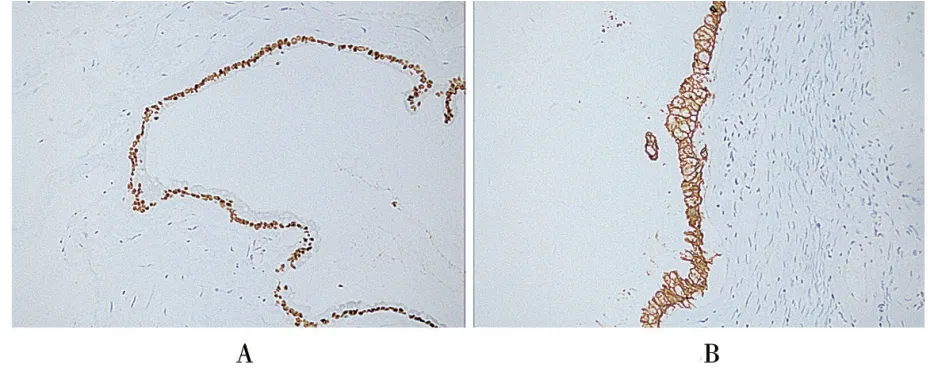
图3 PMP的术后组织学表现(SP,20×)
2 讨论
PMP是一种具有独特生物学行为的复杂疾病,大多是由卵巢黏液性囊肿、卵巢黏液性囊腺瘤或阑尾黏液囊肿破裂而成[5]。该病罕见,发病率在1/100万~2/100万[2]。PMP最早根据肿瘤细胞的恶性程度划分为三种类型,分别是播散性腹膜黏液性腺瘤病(disseminated peritoneal adenomucinosis,DPAM)、腹膜黏液癌病(peritoneal mucinous carcinomatosis,PMCA)、中间类型(peritoneal mucinous carcinomatosis with intermediate features,PMCA-Ⅰ)。在《WHO(2019)消化系统肿瘤分类》中将PMP划分为低级别PMP(low grade PMP,LG-PMP)、高级别PMP(high grade PMP,HG-PMP)两类[1]。CT是诊断PMP的首选方式[6],CEA、CA-125、CA-199的升高对PMP的诊断和预后有一定提示价值[7]。Pablo等[6]研究发现,术前血清CEA和CA-199的浓度与患者术后生存期密切相关,而且疾病复发时血清CEA和CA-199的浓度越高,二次减瘤术和腹腔温热灌注化疗后患者生存期越短。由于PMP极易复发的特性,PMP患者术后也应每3个月进行一次体格检查、肿瘤标志物及CT的检查。复发的患者需要反复地进行治疗,这也使得许多PMP的患者有严重的身体及心理的创伤,因此,如何避免PMP的复发也是目前国内外研究的重点。
现阶段可用于PMP的治疗方式主要包括以下几种:CRS、HIPEC、EPIC以及黏液溶解剂法[8]。在临床认可度最高的治疗方案为Sugarbaker提出的CRS结合HIPEC[6]。想要通过传统的手术方式将病灶完全清除是非常困难的,大约25%的PMP患者在行CRS和HIPEC治疗后出现复发[7],已行CRS手术治疗的患者仍然要定期地复查肿瘤标志物及CT警惕PMP的复发[9]。CRS是最大限度地将肉眼可见的肿瘤细胞全部剔除,HIPEC是指通过调控化疗药物的浓度和灌注液的温度,达到使瘤体局限并缩小的效果[10],具有治疗和预防疾病复发的双重作用。因为肿瘤细胞与正常细胞相比,对于热疗更加敏感,热疗叠加化疗的双重效果能够更好地遏制癌细胞的生长和扩散。HIPEC能够让肿瘤组织的温度与其他组织之间形成热度差,进而达到靶向作用的效果,不仅能够提高药物对肿瘤组织的活性,还能够减少药物的用量。在进行化疗时主要选用丝裂霉素、氟尿嘧啶、紫杉醇、替吉奥、奥沙利铂等[11-13]。5-氟尿嘧啶(5-fluorouraci,5-FU)联合铂类药物是PMP化疗的一线治疗案,并且5-FU在PMP术后腹腔灌注治疗中的价值已被证实。雷替曲塞(raltitrexed,RTX)是一种新型特异性胸腺合成酶抑制剂,与5-FU的作用机制类似,均作用于胸腺嘧啶合成酶,只是二者作用靶点不同。5-FU部位在胸腺嘧啶的叶酸结合部,RTX作用位于嘧啶部位。RTX因其自身的不良反应少、半衰期长,近些年来逐渐被应用到腹腔灌注治疗腹膜转移癌。腹腔灌注化疗主要是依靠化疗药物与肿瘤细胞直接接触来发挥作用,而5-FU则需要通过肝脏进行活化后才能发挥作用,且对比来看,当RTX被肿瘤细胞主动摄取后其代谢物的作用是更强的[14-16]。在理论上RTX比起5-FU更加适用于HIPEC,但是目前RTX用于腹腔灌注的经验多集中在胃、结直肠肿瘤的术后辅助化疗,缺少应用于PMP的相关研究报告[17]。
EPIC现阶段多用于胃肠道肿瘤的术后的治疗,应用较多的是氟尿嘧啶等药物。是否使用EPIC除了取决于内生肌酐清除率、患者的年龄、肿瘤分级这些因素外,还需要手术过程中止血彻底,并用大量液体反复冲洗腹腔[17-19]。
有研究发现胶冻状黏液是由95.5%水分、1.6%脂质、7.9%糖蛋白组成的[20]。黏蛋白-2(mucin-2,MUC-2)是导致PMP分泌物呈现高度凝胶化的主要原因之一[21],故将MUC-2称作PMP的特异性黏蛋白。近期研究发现在腹膜黏液腺蛋白病中和腹膜黏液性癌均有MUC-2的表达,这也证实了上述结论。近些年来,开发了一种由菠萝蛋白酶和N-乙酰半胱氨酸组成的黏液溶解剂[8],研究发现MAPK通路与MUC-2病理诱导有关[21],这种黏液溶解剂可以在体外经过诱导抑制MUC-2的作用。但是由于PMP黏液中各项成分比例不同[8],这种黏液溶解剂还未大规模推行到临床使用。
