瑞马唑仑与丙泊酚对喉罩通气全身麻醉术后患者苏醒质量影响的比较
2023-12-14费建平冯树全俞灵袁林芳潘鹏陆培春
费建平 冯树全 俞灵 袁林芳 潘鹏 陆培春
据报道,与丙泊酚相比,使用瑞马唑仑进行全麻诱导镇静起效时间延长,但是镇静效果良好,同时具有血流动力学稳定、减少注射痛等优点[1]。虽然已有较多关于瑞马唑仑在麻醉诱导期使用效果的研究[2~5],但对于术中持续泵注瑞马唑仑对全麻术后患者苏醒质量的影响的研究较少,因此本研究观察和比较丙泊酚与瑞马唑仑对患者围术期循环、术后苏醒质量的影响,现报道如下。
1 材料与方法
1.1 一般资料选取2022 年8 月8 日~10 月31 日54 例全身麻醉手术患者为研究对象,均进入国家食品药品监督管理局批准的“注射用甲苯磺酸瑞马唑仑”药物临床试验(编号:2021S01134),按照随机数字表法分为试验组(R 组,应用瑞马唑仑)和对照组(P 组,应用丙泊酚)。患者入选标准:①大隐静脉抽剥术、上肢骨折内固定、下肢胫腓骨、踝部或足部骨折内固定术等四肢手术;②美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级为Ⅰ~Ⅱ级;③麻醉时间<180min,出血量<100mL。排除标准:①术前并发严重心、脑、肺、肝、肾等脏器功能障碍;②合并免疫系统或内分泌系统疾病;③具有激素、放化疗、输血及免疫辅助治疗史;④长期使用镇痛、镇静药物;⑤对本研究所使用药物具有禁忌证。剔除标准:喉罩通气失败改气管插管者。本研究经我院医院伦理委员会审核通过,并与患者及家属签署知情同意书。
1.2 方法两组患者均在麻醉诱导开始前12min 以1.6μg·kg-1·h-1的速率持续泵注右美托咪定4mL,然后以5μg·kg-1·h-1的速率持续泵注至术毕。R组静脉注射瑞马唑仑(江苏恒瑞医药股份有限公司)0.3mg/kg、芬太尼0.03mg/kg、顺苯磺酸阿曲库铵7~8mg,置入喉罩;术中持续泵注瑞马唑仑0.4mg·kg-1·h-1、右美托咪定5μg·kg-1·h-1、七氟醚0.5~1.2Vol%,维持BIS 值40~60。P 组静脉注射丙泊酚3mg/kg、芬太尼0.03mg/kg、顺苯磺酸阿曲库铵7~8mg,置入喉罩;术中持续泵注丙泊酚3mg·kg-1·h-1、右美托咪定5μg·kg-1·h-1、七氟醚0.5~1.2Vol%,维持BIS 值40~60。所有患者置入喉罩后进行超声引导下神经阻滞(0.25%罗哌卡因30mL),手术结束前30min 停止追加肌松药,手术结束前10min 停止吸入麻醉药,手术结束时停止全部麻醉药,并开始自主呼吸恢复计时。
1.3 观察与评价指标
1.3.1 主要观察指标 停药后患者自主呼吸恢复时间、自主呼吸恢复时潮气量、自主呼吸频率;唤醒或自主苏醒时间,唤醒或苏醒时的苏醒质量评分。
1.3.2 次要观察指标 诱导前(T0)、喉罩置入后(T1)、手术开始前(T2)、手术开始后10min(T3)、手术结束时(T4)、喉罩拔出前(T5)的平均动脉压(Mean arterial pressure,MAP)和心率(Heart rate,HR);记录喉罩置入后即刻、喉罩置入后5min、手术开始后10min 脑电双频指数(BIS)值以及术中最低BIS 值和最高BIS 值。统计围术期窦性心动过缓(窦性心率低于54 次/min)和低血压反应(MAP 下降超过30%或者SBP 低于90mmHg)和其他不良反应。
1.3.3 苏醒质量评价 麻醉后苏醒质量主要包含以下内容:①觉醒状态,包括自主觉醒和被动觉醒,也有唤醒应答后再次熟睡;②场景与现场理解能力的恢复;③定向力恢复。依据临床实践需求设计“苏醒质量评分量表”对麻醉后苏醒质量进行评估,具体方法为停药后对15min 仍然没有自主苏醒的患者开始唤醒试验,耳旁轻唤患者姓名2 次,若无反应则每次间隔5min 后再次尝试,直至唤醒患者。苏醒质量评定标准:①觉醒状态,1 分表示患者有睁眼/轻微点头,认为有应答;2 分表示问患者姓名能够答复。②场景与现场理解能力,1 分表示知道在医院;2 分表示知道在手术室或询问手术有没有开始或完成。③定向力,1 分表示对指令有举手动作但是不能完成指令;2 分表示能指认或者摸自己鼻子、耳朵和额头。三项得分相加为苏醒质量评分,总分6分。评分达到4 分认定为“清醒状态”,评分达到5分及以上认定为“认知功能恢复”。
1.4 统计学方法采用SPSS 19.0 软件进行统计学分析,计量资料以均数±标准差()表示,不同时间点之间满足方差齐性的数据、进行重复测量方差分析,组间比较采用t检验;计数资料比较采用χ2检验,以P<0.05 表示差异有统计学意义。
2 结果
2.1 两组患者一般资料比较P 组1 例患者喉罩通气失败后剔除出本研究,剩余53 例均顺利完成手术。两组患者性别、年龄、体重指数(BMI)、麻醉持续时间比较,差异均无统计学意义(P>0.05),具有可比性,见表1。

表1 两组患者一般资料比较
2.2 两组患者术中循环改变情况比较麻醉诱导后,两组患者MAP、HR 持续下降。与T0 比较,P组、R 组T1~T5 时MAP、HR 均下降,差异均有统计学意义(P<0.01)。T2 时R 组MAP 高于P 组,差异有统计学意义(P<0.05),T1、T4 时P 组HR 低于R组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者术中循环改变情况比较()

表2 两组患者术中循环改变情况比较()
注:与T0 比较,①P<0.01;与P 组比较,▲P<0.05
2.3 两组患者术中BIS 监测结果比较R 组喉罩置入即刻、喉罩置入后5min、手术开始后10min、术中最低BIS 值、术中最高BIS 值均高于P 组,差异有统计学意义(P<0.01),见表3。
表3 两组患者术中BIS 监测结果比较()

表3 两组患者术中BIS 监测结果比较()
2.4 两组患者苏醒时间、苏醒质量比较与P 组比较,R 组自主呼吸恢复时间延长,但差异无统计学意义(P>0.05),麻醉苏醒时间延长,差异有统计学意义(P<0.01);R 组患者拔管时苏醒质量评分高于P 组,差异有统计学意义(P<0.05)。P 组与R 组患者自主呼吸恢复时潮气量比较,差异无统计学意义(P>0.05),R 组呼吸频率高于P 组,差异有统计学意义(P<0.01)。见表4。
表4 两组患者苏醒时间和苏醒质量比较()
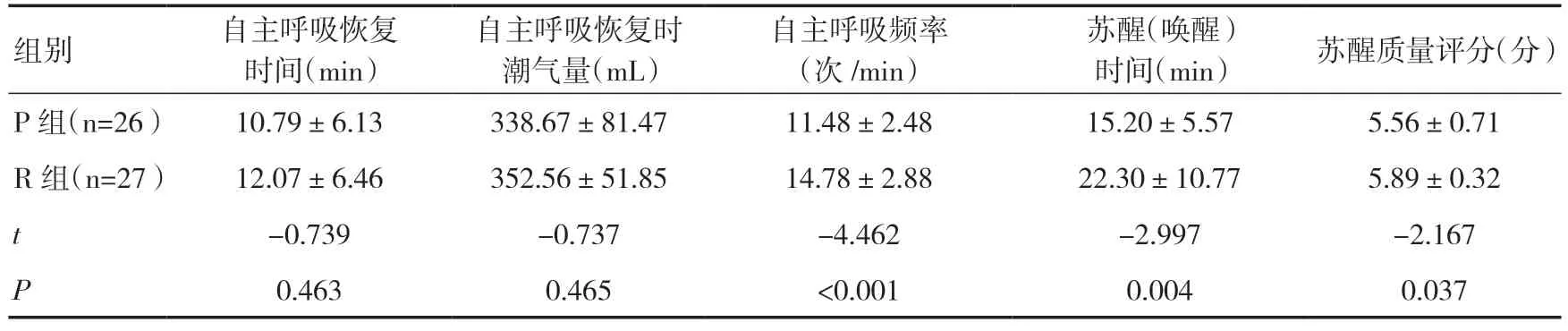
表4 两组患者苏醒时间和苏醒质量比较()
2.5 两组患者不良反应比较两组患者苏醒期均无寒战、恶心、呕吐等不良反应,无拔管后再插管情况发生;R 组发生窦性心率过缓5 例,术中低血压反应3 例;P 组发生窦性心动过缓12 例,术中低血压反应5 例。P 组苏醒期躁动2 例,R 组麻醉诱导后出现呃逆2 例,轻微体动1 例。两组以上不良反应比较差异无统计学意义(P>0.05)。R 组窦性心动过缓发生率低于P 组,差异有统计学意义(χ2=4.643,P=0.031)。
3 讨论
瑞马唑仑为酯基苯二氮卓衍生物,作用于γ氨基丁酸A 型(GABAA)受体,具有经典苯二氮卓类药物(如咪达唑仑)的药理特性,与其他苯二氮卓类药物不同的是可被酯酶快速水解,具有起效快、半衰期短、长时间输注也能快速消除等优点,相较于其他静脉镇静药物(如丙泊酚),其优势在于呼吸抑制轻微、血流动力学稳定、静脉注射痛的发生率低、体内无蓄积、氟马西尼可快速逆转其作用[6]等,已较多地应用于全麻诱导中[2~5]。
肖洪一等[7]采用序贯试验法测定苯磺酸瑞马唑仑在女性患者致意识消失的ED50 为0.175mg/kg、ED95 为0.255mg/kg;陈瑜等[8]研究显示,在0.2~0.4 mg/kg 剂量范围内,不同剂量瑞马唑仑对老年患者全麻诱导期间血流动力学并无太大影响。在本研究中瑞马唑仑的诱导剂量为0.3mg/kg,维持剂量为0.4mg·kg-1·h-1,维持剂量稍微高于临床报道[9]。本研究中两组患者中分别有2 例患者喉罩置入即刻BIS 值较喉罩置入前升高或下降超过5,其余患者喉罩置入即刻BIS 值较喉罩置入前升高或下降数值均不超过2,故而认为两组患者麻醉诱导剂量充分,有效。
为了更加有效地观察患者术后苏醒效果,本研究选择行四肢手术患者作为研究对象,避免腹腔内脏手术刺激的影响;且此类手术对肌肉松弛要求较低,便于提前停止使用肌松药,排除由于肌肉松弛药残留对麻醉苏醒的影响;为了便于观察自主呼吸恢复时间和唤醒时间,均在全麻后实施外周神经阻滞,避免创面缝合刺激对苏醒期患者的影响。
本研究与文献报道[10]结果相同的是,瑞马唑仑诱导和维持麻醉同样可以得到满意的麻醉效果,但是术中BIS 值要高于丙泊酚组,并且有较多的患者BIS 值大于60,最高达到64。本研究中两组患者诱导后MAP 和HR 均下降,与T0 比较,T1~T2 时P 组MAP、HR 下降幅度更大,P 组T1 时HR 和T2时MAP 低于R 组(P<0.05);P 组患者麻醉诱导后窦性心动过缓发生率高于R 组(P<0.05);相较于丙泊酚,瑞马唑仑在全麻诱导过程中循环更加稳定。R组喉罩置入后的BIS 值和术中最低BIS 值都高于P组(P<0.01),说明瑞马唑仑能减少麻醉诱导期低血压、低BIS 的发生。
丙泊酚是目前临床使用最普遍的静脉麻醉药物,其静脉麻醉最常见的并发症是术中低血压反应和术中低BIS,尤其是老年患者更要防止术中出现爆发抑制[11~13]。本研究中P 组喉罩置入后即刻BIS值和术中最低BIS 值接近或低于40,喉罩插入后短时间内低BIS 和术中低BIS 不能完全避免,2 例老年患者术中出现爆发抑制,会短暂降低老年患者术后神经认知功能[11,12]。
目前临床普遍采用的简易精神状态量表(Minimental state examination,MMSE)评价术后患者认知功能状态[14],本研究结合临床实践需求设计了“苏醒质量评分量表”,从觉醒状态、场景与现场理解能力、定向力3 个维度(6 分制)对全麻术后苏醒质量进行快速评估。
与丙泊酚比较,在喉罩通气全身麻醉中应用瑞马唑仑,患者麻醉苏醒期自主呼吸恢复时间和清醒时间延长(P<0.01),自主呼吸恢复时潮气量没有改变(P>0.05),自主呼吸频率增加(P<0.01),通气效果更好,可减少拔管后呼吸抑制和再插管的风险,提示在喉罩通气全麻术中输注瑞马唑仑,患者术后苏醒质量优于丙泊酚(P<0.05)。
在无痛胃肠镜检查和宫腔镜诊疗术中,单次注射瑞马唑仑患者的苏醒时间明显短于丙泊酚组[15,16];瑞马唑仑的持续输注剂量对患者镇静的起效时间、镇静程度和苏醒时间有影响[9,17],有学者[1,10]将瑞马唑仑用于全麻诱导及术中维持,镇静起效时间和术后苏醒时间延长。在本研究中R 组患者自然苏醒时间稍有延迟,可能与瑞马唑仑提高了患者对喉罩的耐受性有关,患者苏醒后都能够听从指令张口吐出喉罩;尽管R 组患者自主呼吸恢复时间和苏醒时间延长,但是自主呼吸恢复质量和苏醒质量较高,术后烦躁、恶心、呕吐等不良反应较少,更无拔管后呼吸抑制的风险,为术后苏醒早期带管(喉罩)转入麻醉复苏室等待患者自然苏醒创造有利条件,提高了患者的舒适度和满意度。本研究中,R 组出现2 例呃逆,可能与瑞马唑仑的中枢性肌松作用导致膈肌痉挛有关[18],通过延长瑞马唑仑注射时间,提前托举下颌,抬升咽喉前壁,可有效控制呃逆和体动的发生。
与丙泊酚比较,在喉罩通气全身麻醉中应用瑞马唑仑,患者术中循环更稳定,可减少低血压和窦性心动过缓的发生率;虽然术毕苏醒时间延长,但是自主呼吸恢复质量和苏醒质量较好,减少了苏醒期不良事件发生率,说明瑞马唑仑可安全应用于喉罩通气全身麻醉中。
