糖尿病视网膜神经损伤的病变规律及危险因素分析△
2023-12-13唐德荣杨雨雯刘丹丹
唐德荣 杨雨雯 石 蕊 刘丹丹 林 蓉
糖尿病视网膜病变(DR)是视网膜神经损伤及微血管病变共同参与的复杂视网膜疾病,是糖尿病患者最常见的眼部并发症,也是全球范围内工作人群视力丧失的重要原因之一[1]。研究发现,视网膜神经损伤是DR最早期的病理表现,其发生早于临床可见的微血管病变,且贯穿DR发病的全程,最终患者因神经细胞萎缩引起视力不可逆性丧失[2],然而,糖尿病视网膜神经损伤在DR进展中的病变规律及其临床评价指标目前尚未完全清楚。
关于DR的发生机制研究发现,慢性高血糖诱发视网膜胶质细胞活化、神经元凋亡丢失和内层视网膜萎缩是视网膜神经损伤的病理基础,而视网膜神经功能损害是患者出现色觉异常、对比敏感度降低、微视野和电生理检查异常的主要原因[3]。既往对于视网膜神经损伤的诊断主要依赖于视觉电生理检查,该检查耗时长且影响因素较多,随着眼科检查设备的进一步更新,谱域光学相干断层扫描(SD-OCT)和OCTA的出现使得研究者可以活体检测视网膜组织中神经和血管功能的关系[4],其中OCTA用于检测视网膜的血流密度(VD)。研究发现,OCT测量视盘旁视网膜神经纤维层(RNFL)厚度和黄斑区神经节细胞-内丛状层(GC-IPL)厚度可间接反映视网膜神经损伤的情况,已被广泛应用于青光眼、视神经挫伤等疾病的诊断[5],但二者随着糖尿病视网膜微血管病变的进展规律尚未完全明确。因此,本研究通过检测视盘旁RNFL及黄斑区GC-IPL的厚度变化,在不同分期的DR患者中分析视网膜神经损伤的进展规律,以期寻找糖尿病视网膜神经损伤程度的关键评价指标。
1 资料与方法
1.1 一般资料
回顾性研究。选择2017年1月1日至2018年1月1日就诊于陕西省人民医院眼科及内分泌科的2型糖尿病患者164例(164眼)为研究对象,根据伴发DR的情况,将研究对象分为3组:(1)无DR(NDR)组[56例(56眼)]:2型糖尿病不伴任何可见的视网膜微血管病变;(2)轻度NPDR组[53例(53眼)]:2型糖尿病伴轻度非增生型糖尿病视网膜病变(NPDR),此时视网膜仅可见微血管瘤;(3)中度NPDR组[55例(55眼)]:2型糖尿病眼底表现为视网膜不仅有微血管瘤,且存在还存在轻于重度的NPDR(4个象限中任意象限存在超过20个的视网膜内出血点,或2个以上的象限出现明显的视网膜静脉串珠样改变,或1个以上象限存在明确的视网膜内微血管异常,但无视网膜增生性改变)的微血管病变。同时选取同期该院体检中心的体检健康人员50例(50眼)作为对照组。本研究经陕西省人民医院审查委员会和伦理委员会审批,临床研究严格按照《赫尔辛基宣言》的原则进行,所有研究对象均签署知情同意书。
1.2 方法
1.2.1 诊断标准
(1)糖尿病诊断标准[6]:根据国际糖尿病诊断标准确定2型糖尿病的诊断(满足其中之一):糖化血红蛋白(HbA1c)≥6.5%;空腹血糖≥7.0 mmol·L-1,空腹血糖定义为至少8 h没有能量摄入;口服葡萄糖耐量试验,2 h血糖≥11.1 mmol·L-1;典型糖尿病“三多一少”症状,随机血糖≥11.1 mmol·L-1,随机定义为1 d内任何时候,无论进食与否。其中任何一种检测呈现阳性结果即可诊断,但随后需使用其余任意之中方式进行复诊。
(2)DR诊断及分级标准[7]:荧光素眼底血管造影检查后,由两名眼科医师分别独立阅片,按照DR的国际诊断标准,分为NDR、轻度NPDR及中度NPDR。
1.2.2 纳入标准
纳入标准:能配合检查,年龄50~70岁,诊断2型糖尿病1年及以上,使用降糖药或胰岛素控制血糖,无高血压、冠心病、肾病等大血管并发症,无神经病变相关性疾病,近半年来无其他药物使用史。无DR或伴轻度至中度NPDR,最佳矫正视力0.8或以上(国际标准视力表),眼部未经过任何治疗,眼压10~21 mmHg(1 kPa=7.5 mmHg),等效球镜(-3.00~+3.00)D,可散瞳检查,眼位正常,固视良好,SD-OCT及OCTA图像质量清晰,信号强度8以上;NPDR患者不伴黄斑水肿,黄斑水肿定义为平均黄斑厚度>250 μm。若两眼病变程度均衡,则取右眼为观察眼,若两眼病变不同,则以病变较重的一眼为观察眼。
1.2.3 眼科检查及实验室检查
所有患者常规登记姓名、性别、年龄、身高、体重、主诉、现病史、既往史及家族史。由同一眼科医师进行最佳矫正视力、眼压、验光、裂隙灯及散瞳下眼底的全面检查。由眼科专科同一技师进行双眼IOL master、SD-OCT、眼部B超、OCTA及眼底荧光血管造影的检查,其中IOL Master测量眼轴,SD-OCT测量视盘旁RNFL及黄斑区GC-IPL厚度,OCTA测量黄斑区VD,并根据荧光素眼底血管造影结果做出DR分期的诊断。所有纳入研究的患者均需进行血常规、尿常规、粪常规、心电图、HbA1c、肝肾功能,血脂水平包括甘油三酯(TG)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)和高密度脂蛋白胆固醇(HDL-C)。所有血样送往陕西省人民医院检验科,采用自动生化分析仪获得数据。
1.2.4 SD-OCT检查
患者采取坐位,外固视状态下以视盘为中心进行直径为3.46 mm的环形扫描,分别测量视盘周围鼻侧、颞侧、上方、下方四个象限的RNFL厚度。每眼每个部位至少扫描5次,选择其中图像最清晰的三组保存,取平均值进行分析。视盘旁各方向及平均RNFL厚度由系统自带软件计算,并自动得出360°平均厚度。黄斑区GC-IPL厚度检测方法:SD-OCT测量双眼黄斑区6 mm×6 mm区域内GC-IPL厚度,系统自动识别并标注GC-IPL范围,内置分析软件自动计算得出GC-IPL的平均厚度。测量数据为黄斑中心凹周围上方、下方、鼻侧、鼻上方、鼻下方、颞侧、颞上方、颞下方六个区域及平均GC-IPL厚度。所有图片由检查技师和专职眼科医师共同确认GC-IPL的划分,避免伪影及分割错误的出现。
1.2.5 OCTA检查
Zeiss Cirrus 5000 OCTA被用于测量被检查者黄斑区VD。检查在黑暗的房间内进行,机器以840 nm 的波长及68 000 次·s-1的速度进行眼底扫描。以黄斑中心凹为中心,测量黄斑区6 mm×6 mm区域内的VD。内置软件可自动测量从内界膜到IPL的视网膜浅层血管的VD。视网膜微循环参数使用内置的Cirrus软件自动计算并汇总。伪影的识别:所有的图像请两位医师进行独立判读,图像质量差或出现伪影的图像将被剔除分析。伪影表现为:(1)运动伪影表现为en-face图像上可见白色的条状直线及血管双影;(2)眨眼导致的伪影表现为血管的不规则离断;(3)分割伪影:自带软件的图像识别错误及分层错误。VD的计算方法:VD(mm-1)=血管长度(mm)/测量区域面积(mm2)。
1.3 统计学处理
数据采用SPSS 21.0和GraphPad Prism 8统计软件进行数据分析及作图。计量数据采用均数±标准差表示。两组间数据比较采用独立样本t检验,三组及多组间比较采用单因素方差分析,后续组间两两比较采用LSD-t检验。Pearson相关分析用于判断视网膜神经损伤指标与VD的关系。检验水准:α=0.05。
2 结果
2.1 一般资料比较
4组研究对象年龄、眼轴长度、眼压、TC、TG、LDL-C、HDL-C水平比较,差异均无统计学意义(均为P>0.05),3组糖尿病患者糖尿病病程及HbA1c水平比较,差异均有统计学意义(均为P<0.05)。与NDR组相比,中度NPDR组患者糖尿病病程病更长(t=-3.50,P<0.05),HbA1c更高(t=-1.96,P<0.01)。所有患者基线水平数据见表1。

表1 NDR组、轻度NPDR组、中度NPDR组及对照组基线数据比较
2.2 各组视盘旁RNFL厚度比较
SD-OCT扫描视盘旁各象限RNFL厚度,扫描结果显示,与对照组和NDR组相比,轻度NPDR组及中度NPDR患者视盘平均、上方及下方RNFL均明显变薄,差异均有统计学意义(均为P<0.05),但轻度NPDR组与中度NPDR组患者平均及上方视盘旁RNFL厚度比较,差异均无统计学意义(均为P>0.05)(表2、图1)。随着DR逐渐进展,临床可见的微血管病变发生进展,视盘旁RNFL厚度逐渐变薄。
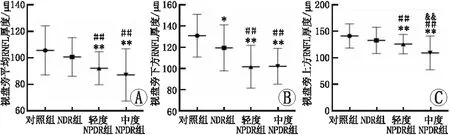
A:视盘旁平均RNFL厚度组间比较;B:视盘旁下方RNFL厚度组间比较;C:视盘旁上方RNFL厚度组间比较。与对照组比较,*P<0.05,**P<0.01;与NDR组比较,##P<0.01;与轻度NPDR组比较,&&P<0.01。
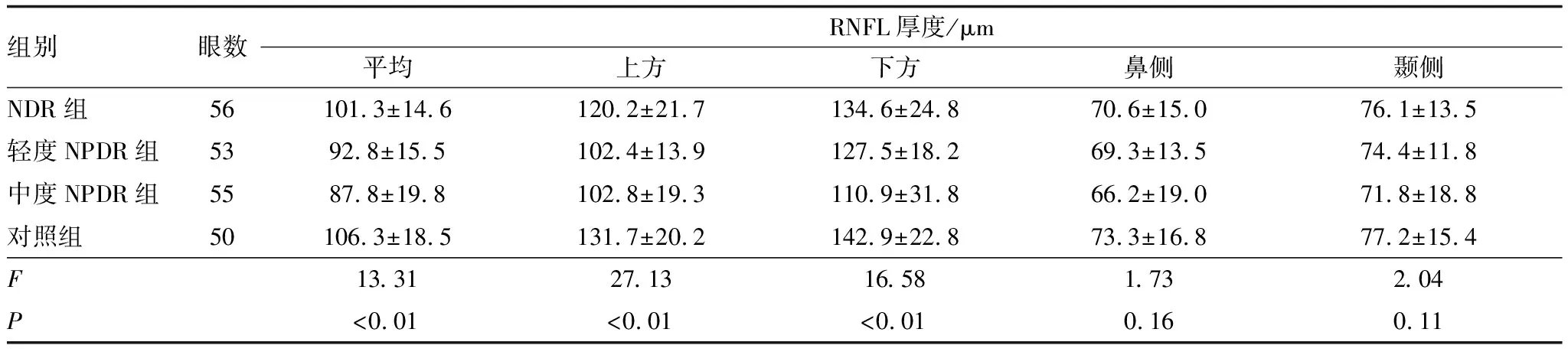
表2 NDR组、轻度NPDR组、中度NPDR组及对照组视盘旁RNFL厚度比较
2.3 各组黄斑区视网膜神经节细胞厚度比较
黄斑区GC-IPL任意象限变薄均提示黄斑区视网膜神经损伤。SD-OCT测量结果表明,各组平均、上方、颞上方、颞下方、下方、鼻下方、鼻上方区域的黄斑区GC-IPL厚度比较,差异均有统计学意义(均为P<0.05)。进一步行组间两两比较显示,与对照组相比,NDR组、轻度NPDR组及中度NPDR组患者各象限黄斑区GC-IPL厚度均变薄,差异均有统计学意义(均为P<0.05),其中上方GC-IPL变薄最显著;与NDR组相比,轻度NPDR组患者上方、平均及颞上方黄斑区GC-IPL厚度均变薄,差异均有统计学意义(均为P<0.05);与轻度NPDR组相比,中度NPDR组患者上方黄斑区GC-IPL厚度变薄,差异有统计学意义(P<0.05)(表3、图2)。随着DR进展,黄斑区GC-IPL逐渐变薄,其中上方GC-IPL变化最为明显。
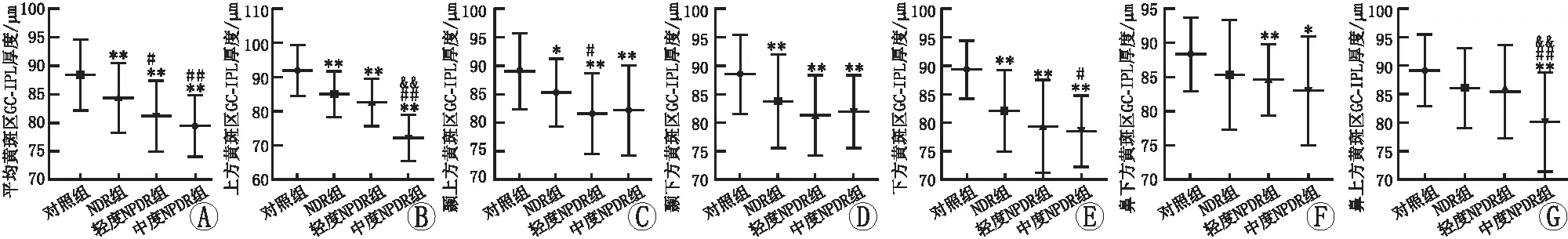
A:平均黄斑区GC-IPL厚度组间比较;B:上方黄斑区GC-IPL厚度组间比较;C:颞上方黄斑区GC-IPL厚度组间比较;D:颞下方黄斑区GC-IPL厚度组间比较;E:下方黄斑区GC-IPL厚度组间比较;F:鼻下方黄斑区GC-IPL厚度组间比较;G:鼻上方黄斑区GC-IPL厚度组间比较。与对照组比较,*P<0.05,**P<0.01;与NDR组比较,#P<0.05,##P<0.01;与轻度NPDR组比较,&&P<0.01。
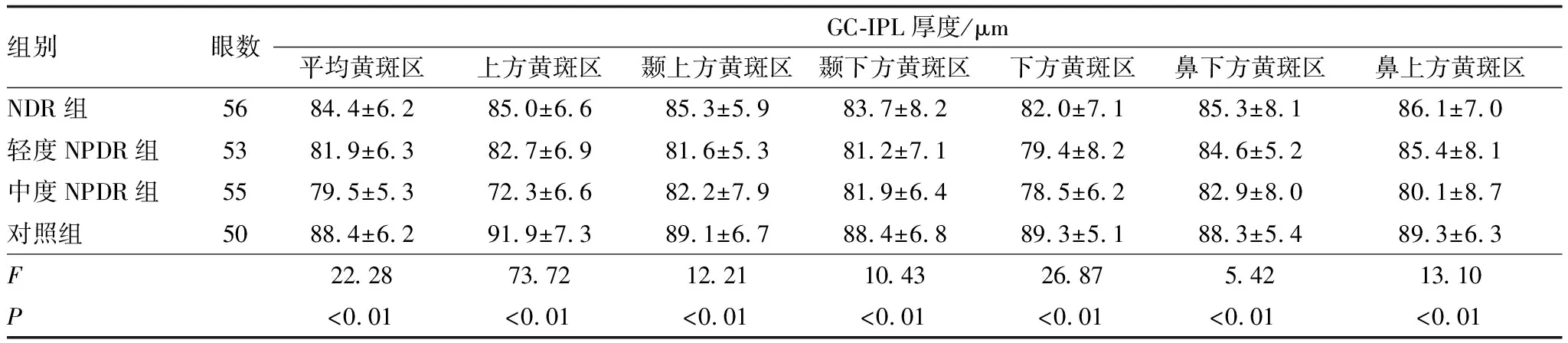
表3 NDR组、轻度NPDR组、中度NPDR组及对照组黄斑区GC-IPL厚度比较
2.4 各组视网膜VD比较
黄斑区视网膜VD是评估视网膜微循环状态的重要指标之一。OCTA分别测量各组黄斑区中心、内环、外环及平均VD,结果显示,各组间黄斑区平均及内环VD比较,差异均有统计学意义(均为P<0.05),且中度NPDR组患者平均及内环VD较轻度NPDR组、NDR组及对照组低(表4,图3-4)。随着DR进展,黄斑区VD呈降低趋势。
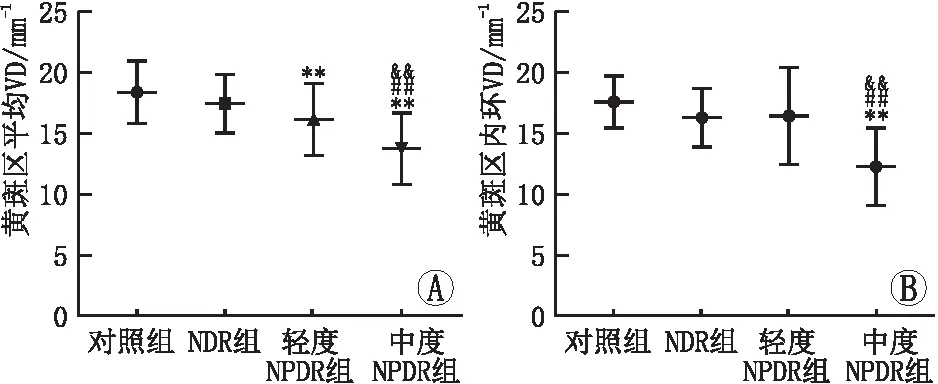
A:黄斑区平均VD组间比较;B:黄斑区内环VD组间比较。与对照组比较,**P<0.01;与NDR组比较,##P<0.01;与轻度NPDR组比较,&&P<0.01。

扫描范围:6 mm×6 mm,区域内血管密度代表黄斑区VD,数字表示所在区域内的VD。
表4 NDR组、轻度NPDR组、中度NPDR组及对照组黄斑区VD比较
2.5 视网膜神经指标与黄斑区VD的相关性分析
为进一步评价视网膜神经损伤随微血管病变的变化规律,本研究进一步将视盘旁RNFL和黄斑区GC-IPL的厚度与黄斑区VD进行相关分析。结果表明,视盘旁RNFL厚度与黄斑区平均VD呈显著正相关(r=0.517,P<0.01),黄斑区平均GC-IPL厚度与黄斑区平均VD呈弱正相关(r=0.279,P<0.01)(表5、图5)。与黄斑区GC-IPL厚度相比,视盘旁RNFL厚度与黄斑区VD的相关性更明显。
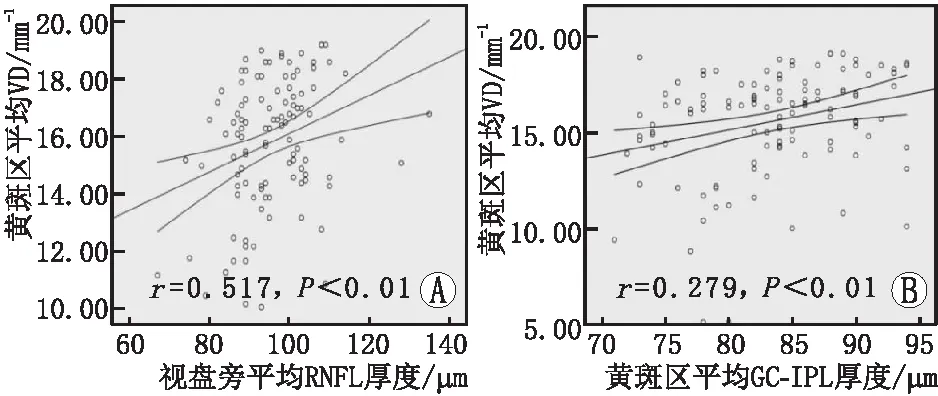
A:视盘旁平均RNFL厚度与黄斑区平均VD的相关性分析;B:黄斑区平均GC-IPL厚度与黄斑区平均VD的相关性分析。

表5 视盘旁RNFL及黄斑区GC-IPL厚度与黄斑区VD的相关性分析
3 讨论
DR是糖尿病常见的眼部并发症,长期以来被认为是一种微血管病变。最新研究发现,糖尿病视网膜神经损伤的发生早于临床可见的微血管病变,是DR最早期的病理表现,且可促进视网膜微血管损伤的进展[8],然而其在DR发病全程中的病变规律、关键的临床评价指标以及潜在的发生机制目前仍不十分清楚[9]。本研究发现,视盘旁RNFL厚度与DR进展程度显著相关,是糖尿病视网膜神经损伤的关键评价指标。
视网膜神经上皮层是视网膜主要的神经组织,视网膜GC是视网膜缺血缺氧时最易受损的神经元[10-11],其轴索组成RNFL将视觉信号传输入脑,因此本研究选择了可以反映GC功能的视盘旁RNFL厚度作为糖尿病视网膜神经损伤的评价指标之一。而黄斑区是人类视网膜上厚度最薄、视觉最敏锐的位置,主要感受亮光和色觉,黄斑中心RNFL缺失,而GC胞体位置表浅,数量较多,使得黄斑区GC状态容易被SD-OCT所检测和量化[12]。节细胞的树突与双极细胞连接,构成IPL层,因此,黄斑区GC-IPL的厚度可敏感反映糖尿病患者视网膜神经元的状态,是临床评价黄斑功能及视网膜神经损伤的另一个常用指标。研究发现,糖尿病患者在出现临床可见的视网膜微血管病变之前,OCTA即可检测到黄斑区VD的降低[4],且随着DR的逐渐进展,黄斑的缺血缺氧加重,会导致糖尿病性黄斑水肿和患者视功能的破坏。因此,黄斑区VD可一定程度反映视网膜微循环的状态。本研究中,我们选择对不同分期的DR患者黄斑区VD进行检测以评估视网膜微循环的状态。
本研究对比不同分期DR患者视盘旁RNFL和黄斑区GC-IPL变化,结果显示,2型糖尿病患者在未发现临床可见的微血管病变之前,即可检测到视盘旁RNFL及黄斑区GC-IPL的厚度较健康人群对照组显著变薄,这与Santos等[13]的研究结果一致。本研究进一步研究发现,平均、上方及下方视盘旁RNFL厚度及各象限黄斑区GC-IPL在伴轻度及中度NPDR和无DR的患者之间存在显著差异,随着临床可见微血管病变的进展,糖尿病视网膜神经损伤逐渐加重。在此基础上,我们对于糖尿病视网膜神经损伤与黄斑区VD进行相关性分析发现,视盘旁RNFL和黄斑区GC-IPL与黄斑区VD均呈正相关,且视盘旁RNFL厚度与黄斑区VD相关性更显著。因此,视盘旁RNFL厚度作为糖尿病视网膜神经损伤的检测指标可以更好地反映视网膜神经的功能。该结果我们考虑可能与以下原因有关:(1)视盘旁RNFL由全视网膜GC轴索组成,可以更好地反映高糖环境下整个视网膜的状态;(2)黄斑区由于无血管区存在,且内层视网膜部分结构缺失,其视网膜神经结构与VD的个体差异较大,可能是黄斑区GC-IPL与黄斑区VD呈弱相关的原因之一;(3)因糖尿病患者常伴发各种系统性疾病,且治疗用药较多,因此,严格按照纳入标准每组的病例数有限,且个体存在一定差异,因此,黄斑区GC-IPL与黄斑区VD的关系还需进一步扩大样本量进行验证。
4 结论
糖尿病视网膜微血管病变往往伴不同程度的视网膜神经元损伤,视盘旁RNFL厚度可以客观反映视网膜神经元损伤的程度,是DR长期随访的重要指标之一。
