良性病变子宫切除术后盆腔恶性肿瘤的临床特征
2023-12-08郭银树
陈 芳,张 颖,郭银树
子宫切除术是最常见的妇科手术之一,常用于治疗子宫及附件良性疾病。对于绝经前患者,子宫切除时通常会保留卵巢,2013年美国妇产科医师学会建议预防性双侧输卵管切除理念普及前,一般不会切除输卵管,故子宫切除后,仍有可能发现源于附件的盆腔肿物[1]。目前,就子宫切除术后盆腔肿物的研究报道较少,不同研究报道的发生率差别较大,总体而言,因子宫切除术后发现盆腔肿物需要接受手术的患者占2.7%~5.5%[2]。子宫切除术后患者往往疏于检查,临床医师也易倾向于考虑其为术后盆腔炎性包块或顾虑手术损伤等并发症,导致诊治延迟,为各种恶性肿瘤的发生埋下隐患。本研究回顾性分析因良性疾病行子宫切除术后发现盆腔肿物再次手术证实为恶性肿瘤患者的临床特征,以期为制定适宜的诊疗方案提供参考。
1 对象与方法
1.1 对象 选择2013-01至2022-06因子宫或附件良性疾病行全子宫或次全子宫切除术后发现盆腔肿物在我院手术治疗的患者72例,根据肿物病理类型分为良性疾病组及恶性肿瘤组。纳入标准:(1)由病例及病理资料确定,既往因子宫和(或)附件良性疾病行全或次全子宫切除术;(2)此次盆腔肿物经手术治疗,有明确病理诊断;(3)病例及病理资料完整。排除标准:前次因盆腔恶性或交界性肿瘤接受子宫切除术。
1.2 方法 详细记录两组一般资料,包括:子宫切除时及盆腔肿物手术时年龄、孕产次、体质量指数(body mass index,BMI)、子宫切除术后发现盆腔肿物间隔时间、术前血常规及血清糖类抗原125(CA125)水平、术前超声肿物性质及最大径线、术前症状及术后病理结果。以上数据均来自患者住院病历。
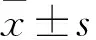
2 结 果
2.1 一般情况 共纳入72例,全子宫切除术45例,次全子宫切除术7例,全子宫及双侧输卵管切除12例,全子宫及单侧附件切除8例。子宫切除术时情况:年龄30~67岁,平均44岁;手术入路开腹55例(76.4%),腹腔镜9例(12.5%),阴式7例(9.7%),腹腔镜中转开腹1例(1.4%);术后病理确诊子宫肌瘤47例(65.3%),子宫腺肌病(瘤)8例(11.1%),子宫腺肌病合并卵巢子宫内膜异位囊肿8例(11.1%),卵巢良性肿瘤1例(1.4%),卵巢子宫内膜异位囊肿1例(1.4%),宫颈上皮内瘤变3例(4.2%),异常子宫出血3例(4.2%),子宫脱垂1例(1.4%)。子宫切除术后至发现盆腔包块中位时间7年(0.5~27年)。行盆腔包块手术时情况:年龄39~76岁,平均51岁;体检发现盆腔包块患者37例(51.4%),有腹痛腹胀31例(43.1%),阴道出血或排液4例(5.6%);影像学检查盆腔包块囊性46例(63.9%),囊实性20例(27.8%),实性6例(8.3%);69例(95.8%)术前血红蛋白均正常,22例(30.6%)术前血清CA125升高。
2.2 盆腔肿物的组织来源及病理类型分布 盆腔肿物来源于卵巢者43例(59.7%),其次为源于输卵管26例(36.1%),盆腔包裹性积液3例(4.2%)。72例中,良性疾病49例(68.1%),为良性疾病组;恶性肿瘤23例(31.9%),为恶性肿瘤组。恶性肿瘤组中,卵巢浆液性上皮性癌11例,卵巢透明细胞癌2例,卵巢粘液性上皮性癌1例,卵巢子宫内膜样癌1例,卵巢性索间质细胞肿瘤1例,输卵管浆液性上皮性癌6例。卵巢恶性肿瘤FIGO分期Ⅲ期7例,Ⅱ期2例,Ⅰ期8例,其他恶性肿瘤FIGO分期Ⅲ期2例,Ⅱ期2例,Ⅰ期2例。
2.3 年龄、发病时间特征 恶性肿瘤组行子宫切除时年龄、盆腔肿物手术时年龄均大于良性疾病组,差异有统计学意义(P<0.05)。虽两组子宫切除术至发现盆腔肿物中位时间比较差异无统计学意义,但恶性肿瘤组子宫切除至发现盆腔包块间隔时间>5年者明显多于良性疾病组,其中时间>10年及5~10年者比例均高于良性疾病组,差异有统计意义(P<0.05,表1)。
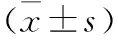
表1 两组子宫切除术后发现盆腔肿物患者年龄、发病时间比较
2.4 临床特征分析 恶性肿瘤组与良性疾病组术前血清CA125水平、盆腔包块径线、超声影像学比较,差异均有统计学意义(P<0.05,表2),两组术前血红蛋白比较差异无统计学意义(P>0.05)。临床症状上,恶性肿瘤组中73.9%患者术前出现腹痛、腹胀或阴道出血、排液等症状,高于良性疾病组的36.7%,差异有统计学意义(P<0.05)。
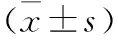
表2 两组子宫切除术后发现盆腔肿物患者临床特征比较
3 讨 论
子宫切除术是妇科常见手术方式之一,常用于子宫肌瘤、子宫腺肌病、子宫颈上皮内瘤变、难治性异常子宫出血及卵巢良性肿瘤的治疗[3]。在2013年预防性输卵管切除预防卵巢癌理念普及之前,切除子宫时往往不会切除双侧输卵管,且对于绝经前女性一般不会切除卵巢[4],因此子宫切除术后来源于附件的盆腔包块较多见。由于子宫切除术后,盆腔解剖变化,盆腹腔粘连发生,所以再次手术时盆腔脏器损伤风险增加。一项研究发现,子宫切除术后因盆腔包块再次手术时并发症发生率为11.6%,明显高于一般腹腔镜附件手术[5]。因此,对于炎性包裹性积液、卵巢功能性囊肿或复发性卵巢子宫内膜异位囊肿,应考虑包括密切随访、药物治疗或超声引导穿刺等非手术治疗[6]。本研究结果发现,恶性肿瘤的发生率为31.9%,且FIGO Ⅲ期以上患者占39.1%,提示临床,对于非手术治疗效果不满意,或依据病史、查体及包括肿瘤标志物、影像学在内的辅助检查可疑为恶性肿瘤的情况下,应积极手术治疗,避免延误病情。
3.1 子宫切除后盆腔包块的组织来源 本研究72例盆腔肿物中,以卵巢来源为主(59.7%),其次为输卵管来源(36.1%)。卵巢来源肿物中,恶性肿瘤占39.5%;而输卵管来源肿物中,恶性肿瘤占23.1%。该组织来源组成与Chao等[7]的报道相似。Chao等[7]分析北京协和医院近10年约10 000例因良性疾病行子宫切除后发生的164例盆腔包块患者资料,认为子宫的切除与卵巢肿瘤的发生并无直接关系。Ducie等[8]认为,腹膜癌和卵巢癌,特别是高级别浆液性卵巢癌的发生与输卵管伞端的黏膜细胞恶化直接相关,部分浆液性卵巢癌是由输卵管浆液性上皮内癌、微小浸润癌及其癌前病变的肿瘤细胞脱落播散造成。多国妇产科医师协会提出,良性疾病同时行预防性输卵管切除术对预防卵巢、输卵管、腹膜高级别浆液性癌有潜在益处,应将预防性输卵管切除术作为卵巢癌的一级预防策略[9-11]。除增加恶性肿瘤的发生外,保留的输卵管也有继发输卵管积水、输卵管卵巢脓肿、输卵管良性肿瘤、输卵管脱垂等风险,本研究中源于输卵管的盆腔包块中,炎性性包块占比高达73.1%也印证了这一点。因此,全子宫切除术时预防性切除输卵管是降低远期盆腔良、恶性肿瘤及盆腔炎症性疾病的有效手段,凡需子宫切除患者均推荐同时行预防性输卵管切除。对于需要保留卵巢的患者,切除时要强调紧贴输卵管,减少对输卵管系膜血运的损伤,保护卵巢血液供应。
3.2 子宫切除后盆腔良性、恶性肿瘤的疾病特征 本研究中72例均因子宫体、子宫颈或附件良性肿瘤行全子宫切除术,恶性肿瘤组子宫切除后至发现盆腔包块时间间隔与良性疾病组比较差异无统计学意义,但平均时间恶性肿瘤组间隔较长,且恶性肿瘤组间隔时间在全子宫切除术后5~10年、>10年的发病率明显升高,分别为47.83%及43.48%,差异有统计意义(P<0.05)。在恶性肿瘤组73.9%患者就诊时有不同程度及持续时间的腹痛腹胀或阴道出血排液,但也有26.1%患者仅因体检发现盆腔肿物或血清CA125升高就诊。临床实践中一般比较重视恶性肿瘤患者的随访,而疏于良性肿瘤行子宫切除的患者随访,特别是术后5年后很少有患者能规律随访。本研究显示,对于年龄较大时行子宫切除患者,术后间隔5年以上出现盆腔肿物,恶性比例显著增大,故要重视良性疾病行子宫切除后的定期的随访或体检,以及时发现部分肿瘤,避免延误治疗。且对于全切时年龄较大,间隔5年特别是10年以上发现盆腔包块患者,特别是症状性盆腔包块,恶性风险增加,一经发现建议积极手术治疗[12]。
本研究发现,良性疾病组中性质为卵巢子宫内膜异位囊肿者有33.3%患者子宫切除时为子宫腺肌病或卵巢子宫内膜异位症,提示对于盆腔子宫内膜异位症患者,即使全子宫切除后,仍需要长期药物管理、随访。而在炎症性疾病患者中,子宫切除原因包括子宫肌瘤、子宫腺肌病及宫颈疾病、子宫内膜病变等多个病种,但其往往既往手术次数多,分析多次手术史造成的浆膜层损伤、组织缺血、感染等是子宫切除术后盆腔炎性包块形成的促进因素。
3.3 子宫切除后盆腔恶性肿瘤的辅助检查特点 就辅助检查而言,超声影像特征及血清肿瘤标志物筛查仍是恶性肿瘤筛查的一线方案。本研究中全部恶性肿瘤术前超声检查均提示,肿物为囊实性或实性肿块,而良性疾病组仅有6.1%超声影像提示为囊实性肿块,93.9%表现为纯囊性回声包块。Meys等[13]发现,由经验丰富的超声医师预测卵巢恶性肿瘤具有93%的敏感度和89%的特异度。另外,临床医师可以通过包括肿瘤侧别、多房性、实性区域的存在、腹水的存在和腹腔内转移迹象等分别赋值的超声诊断评分系统来评估卵巢肿瘤的良恶性[14]。
目前血清CA125仍是临床中协助诊断卵巢肿瘤最为公认、应用范围最广的肿瘤标志物之一。本研究中恶性肿瘤组术前血清CA125水平明显高于良性疾病组,差异有统计学意义。但对于早期卵巢癌,CA125敏感度下降,且在卵巢子宫内膜异位症及盆腔炎症性患者中也会出现升高,特异度并不高。对于黏液性卵巢癌、透明细胞癌,血清CA199更适合筛查,但需要与消化系统肿瘤进行鉴别[15]。HE4是一种分泌蛋白,目前被高度认可为新型卵巢上皮性癌的肿瘤标志物,其在正常组织及良性肿瘤中低表达,在卵巢恶性肿瘤中高表达,特异度高于血清CA125,对早期诊断卵巢恶性肿瘤具有重要价值,而HE4在结核及肾功能下降患者中也会升高,应注意鉴别[16]。由于HE4在我院开展较晚,所以,本研究中仅有少部分患者进行了HE4的检查,恶性肿瘤患者中共有8例进行了HE4检测,7例(87.5%)升高。
综上所述,对于因妇科良性疾病行子宫切除术后发现盆腔包块的患者要警惕恶性肿瘤的可能,特别是对于超过绝经平均年龄行子宫切除、术后5年特别是10年以上发生的伴有临床症状、超声检查提示的囊实性包块等,要警惕恶性肿瘤可能,应积极手术治疗,避免延误病情。对于不含上述高危因素患者,应结合前次手术病理、影像学特征及肿瘤标志物检查等,制定适宜的诊治方案,减少良性疾病再次手术带来的手术并发症。
