全身骨显像联合常规核磁共振成像对前列腺癌骨转移瘤的临床价值
2023-12-06张宁
张 宁
(茂名市人民医院核医学科,广东 525000)
前列腺癌因前列腺上皮细胞恶性增生所致,是男性群体中十分常见的恶性肿瘤。目前,主要治疗手段包括手术和放化疗等。由于早期前列腺癌并无特异表现,很容易导致大部分患者进展到疾病中后期才得以确诊,不仅错过最佳治疗时机,还大幅度提高预后风险。前列腺癌的分期、分级,以及是否合并有转移性及具体转移部位是影响预后的重要因素[1]。前列腺癌的骨转移不仅会导致骨骼相关症状,还会导致无法获得根治性治疗[2]。早期发现、早期诊断是提高前列腺癌疗效及预后质量的关键。常见的评价前列腺癌影像学方法包括超声、磁共振成像、CT 及骨显像等。磁共振成像对软组织的分辨率较高,常被用于诊断各种疾病,但在诊断前列腺癌局部复发及转移灶时存在一定的局限性。全身骨显像可通过异常代谢的检测显示CT 与磁共振成像来检出容易遗漏的转移灶,可为临床评估疾病进展提供功能、代谢及形态学等相关信息[3-4]。但目前关于全身骨显像联合常规核磁共振成像应用于前列腺癌中,尤其是判断是否存在骨转移方面的报道较少。本次研究主要探讨和分析全身骨显像联合常规核磁共振成像在诊断前列腺癌骨转移瘤中的应用价值。研究结果报道如下。
1 对象和方法
1.1 对象
筛选我院2021 年6 月-2022 年12 月临床和实验室检查证实(原发肿瘤均经病理证实)的前列腺癌病例100 例进行研究。年龄37-71 岁,平均年龄(53.50±15.14)岁。本次研究获得医院伦理委员会的审核与批准,所有患者与家属对研究内容知情,均为自愿加入。纳入标准:①意识清晰;②预计存活周期>1 年;③合并血尿、排尿困难及尿频等症状;④临床资料完整;⑤无影像学检查禁忌。排除标准:①合并神经障碍无法配合检查者;②凝血功能异常者。
1.2 方法
全身骨显像技术要求:静注99mTc-MDP 740-1110MBp,待2-4 小时后,给予患者行全身骨显像检查。显像前,嘱咐患者排空膀胱,取下携带的金属物品。所用仪器为西门子公司双探头Symbia E 显像设备。配备低能高分辨准直器,矩阵:256×1024,Zoom 为1.0,扫描速度根据放射性活度而定。准直器尽量接近体表,常规取前后位及后前位,对局部阳性病变,可用局部显像或选择不同角度斜位显像,必要时追加断层显像。
磁共振成像技术要求:采用德国西门子公司3.0T MR 超导型扫描仪。MR T1 采用:TR520 ms、TE15 ms;MR T2 采用:TR4 640ms、TE 100 ms。扫描范围:常规扫描腰3 椎体水平以下至双侧股骨上段的骨质及周围软组织,对于全身骨显像提示阳性的病灶着重扫描。由经验丰富、多年从事影像诊断和核医学诊断的中级及以上主治医师共同阅片,对全身骨显像与MRI 两种影像技术对骨骼图像和患者的阳性病灶影像特点进行记录分析。
1.3 观察指标
统计不同检查方式的诊断效能及判断骨转移瘤病灶分布具体价值。
1.4 统计学分析
2 结果
2.1 不同检查方式诊断前列腺癌骨转移瘤效能对比
100 例经病理诊断确诊45 例骨转移瘤。对比不同检查方式诊断前列腺癌骨转移瘤效能,常规磁共振成像阳性预测值60.00%、阴性预测值70.00%、准确度65.00%、灵敏度66.67%、特异度63.64%;全身骨显像阳性预测值70.00%、阴性预测值80.00%、准确度75.00%、灵敏度76.09%、特异度72.72%;联合检查阴性预测值92.59%、准确度91.00%、灵敏度91.11%、特异度90.91%,均明显高于常规磁共振成像和全身骨显像(P<0.05),阳性预测值为82.00%,明显高于常规磁共振成像(P<0.05),与全身骨显像对比无统计学意义(P>0.05)。见表4。

表1 常规磁共振成像检查结果

表2 全身骨显像检查结果
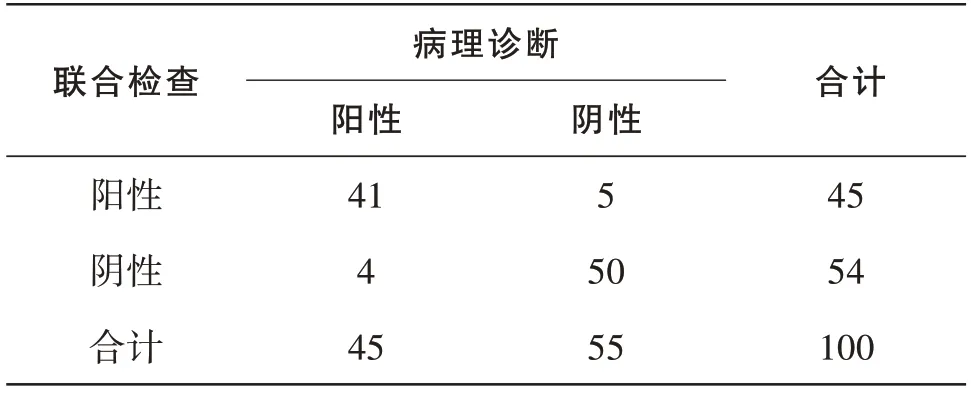
表3 联合检查结果

表4 不同检查方式诊断效能对比(n,%)
2.2 不同检查方式诊断前列腺癌骨转移瘤病灶分布对比
联合检查诊断不同病灶分布,其中,骨盆91.30%、股骨87.50%、脊柱100.00%、胸骨66.67%、颅骨100.00%、肋骨100.00%,均优于全身骨显像和常规磁共振成像,对比有统计学意义(P<0.05)。见表5。
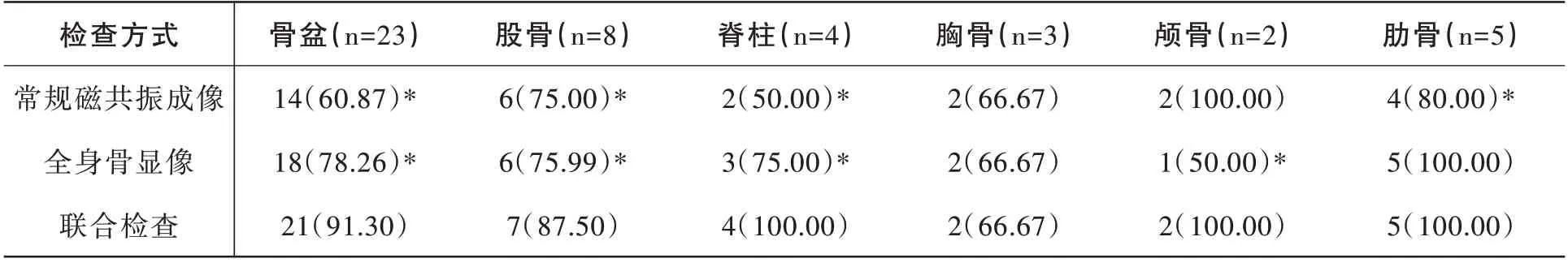
表5 不同检查方式诊断前列腺癌骨转移瘤病灶分布对比(n,%)
3 讨论
在全球范围内,前列腺癌是第二常见的癌症,在北美和南美、欧洲、澳大利亚和加勒比地区的发病率最高,亚洲地区有逐年上升之势[5]。前列腺癌若在早期获得及时有效的诊断治疗,I 期患者5 年生存率可达到90% 以上,但转移性前列腺癌患者5年生存率仅为10%~15%。张瑜和徐飞(2021)[6]研究表示,肿瘤浸润深度与前列腺癌的恶性程度密切相关,伴随疾病复发或者向远处转移等影响,可大幅度降低患者5 年生存率。如何评估前列腺癌患者病灶扩散和转移风险,明确骨转移瘤具体部位,辅助临床制定有效的治疗方案,提高患者生存率,是临床长期以来关注和探讨的问题。
全身骨显像有着较高的敏感性,其扫描范围广,能够显示全身骨组织病灶的分布情况,可以弥补磁共振检查等影像学检查方法的不足。该技术主要从骨转移、骨代谢等多方面来判骨转移瘤,并据此与因前列腺导致的其他性质的骨髓瘤做出有效的鉴别诊断[7-8]。运用全身骨显像来反映患者全身骨质代谢情况,不同于MDCT,其能更早发现并提示是否存在骨转移或者明确骨转移瘤。但值得注意的是,由于人体骨质代谢影响因素很多,容易引起全身骨显像假阳性,且全身骨显像在面对溶骨性转移时灵敏度低,对于解剖结构的反馈不及磁共振成像,故临床大都推荐联合其他影像学技术或者实验室检查共同诊断[9-11]。本次研究得出,100 例经病理诊断确诊45 例骨转移瘤。对比不同检查方式诊断前列腺癌骨转移瘤效能,常规磁共振成像阳性预测值60.00%、阴性预测值70.00%、准确度65.00%、灵敏度66.67%、特异度63.64%;全身骨显像阳性预测值70.00%、阴性预测值80.00%、准确度75.00%、灵敏度76.09%、特异度72.72%;联合检查阴性预测值92.59%、准确度91.00%、灵敏度91.11%、特异度90.91%,均明显高于常规磁共振成像和全身骨显像(P<0.05),阳性预测值为82.00%,明显高于常规磁共振成像(P<0.05),与全身骨显像对比无统计学意义(P>0.05)。对比结果可说明,相比较单独运用磁共振成像或者全身骨显像,二者联合运用的诊断价值更高。其原因在于:因骨骼病变不同,其对应的参数和质子密度也存在一定差异,磁共振成像能够判断不同的骨骼病变,尤其对于早期骨转移瘤的灵敏度高,可以显示骨质破坏或软组织受侵的程度和范围。而全身骨成像,针对磁共振成像对骨质结构敏感性差,常合并信号异常,很容易引起误诊及漏诊以及检查部位局限等问题,能够发挥自身的全身成像优势,可精准显示病灶变化,揭示病变细胞分子代谢水平,对骨组织和关节的敏感性较高,二者结合,可提高诊断效率[12]。
此外,联合检查诊断不同病灶分布,其中,骨盆91.30%、股骨87.50%、脊柱100.00%、胸骨66.67%、颅骨100.00% 和肋骨100.00%,均优于全身骨显像和常规磁共振成像,对比有统计学意义(P<0.05)。判断骨转移瘤的具体部位,对于采取治疗方案有着重要指导意义。全身骨显像联合核磁共振成像检查,前者可对患者骨关节进行全方位的扫描,弥补磁共振成像的应用不足之处,而后者可通过对解剖组织的显示,利于临床发现并诊断骨转移瘤并明确具体部位。
综上所述,对于前列腺癌患者,通过全身骨显像联合常规核磁共振成像,可以提高转移灶即骨转移瘤的诊断率,利于判断转移部位,提供有效的疾病信息。
