晚期胃癌广泛肝转移转化治疗后R0切除一例
2023-12-03王晨旭魏洁淼宋晓晗吕文才
王晨旭,魏洁淼,宋晓晗,吕文才
大连医科大学附属大连市友谊医院 肝胆外科/大连市肝胆外科研究所,辽宁 大连 116001
胃癌是我国最常见的恶性肿瘤之一,2020年统计数据表明,胃癌发病率和病死率在各种恶性肿瘤中均位居第三,全球每年新发胃癌病例约120万,我国约占其中的40%。我国早期胃癌占比很低,仅约20%,大多数发现时已是进展期,患者总体5年生存率不足50%[1]。转移性胃癌是指胃癌一经确诊便伴随着远处转移,无法行根治性手术,预后极差,患者总体中位生存期不足1年[2]。对于转移性胃癌,目前公认采取以全身抗肿瘤药物治疗为主的综合治疗,延长患者生存时间和改善生存质量[3]。近年来随着转化治疗概念的提出、治疗策略的改变,一些转移性胃癌患者的不可切除因素得以缓解,获得根治性手术切除的机会,达到手术学治愈。大连医科大学附属大连市友谊医院近期收治1 例胃癌广泛肝脏转移无法手术切除的患者,经过转化治疗后成功手术并达到手术学治愈,现将诊治经过报道如下,旨在为胃癌肝转移患者的转化治疗方案提供参考。
病例
患者女性,56岁,以“间断胸闷,心慌半年,再发加重1个月”为主诉入院,每于剧烈活动时出现胸闷、心慌,症状持续数分钟,休息后可缓解,近1个月自觉上述症状加重,2020 年5 月于我院就诊。门诊以“冠心病:不稳定心绞痛”为诊断收入我院心内科,入院后完善腹部超声及上腹部CT检查发现肝脏多发占位,考虑转移癌转入肝胆外科进一步诊治。既往高血压病史8 年,血压最高达160/110 mmHg(1 mmHg=0.133 kPa),规律服用替米沙坦。无手术、外伤、输血史。个人史、家族史均无特殊。
体格检查:一般状态良好,无消瘦,无贫血貌,左锁骨上淋巴结无肿大,腹部平坦,无压痛、反跳痛及肌紧张,未及包块,肠鸣音正常。辅助检查血常规:血红蛋白119 g/L;肝功生化:白蛋白46 g/L;肿瘤标志物:CEA 18.60 ng/mL,CA153 78.92 U/mL,CA199 825.70 U/mL,NSE 28.16 ng/mL,CA724 8.10 U/mL,均明显高于参考值上限。上腹部增强MRI:肝内多发异常信号灶,考虑转移癌,肝间叶组织来源恶性肿瘤性病变不除外(图1)。胃镜检查:胃窦隆起凹陷性病变(图2A)。活检病理:(1)胃窦大弯偏后壁近幽门腺癌,分化偏低;(2)胃窦小弯黏膜慢性炎,肠上皮化生,中度萎缩,HP(-);(3)胃窦大弯黏膜慢性炎,肠上皮化生。基因测序:检出的I类变异为ERBB2拷贝数增加,针对该变异,曲妥珠单抗可能敏感。检出的Ⅱ类变异中,TP53基因变异,靶向药物培唑帕尼可能敏感。检测的TMB为3.23 Muts/Mb,MSI状态为微卫星稳定型(MSS)。免疫治疗疗效正相关基因及负相关基因均未检出,不推荐免疫治疗。结合患者的影像、胃镜及病理结果,诊断为胃癌肝转移(ⅣB期)。

图1 患者化疗前上腹部增强MRI

图2 患者化疗前后胃镜检查对比
根据基因测序结果经MDT讨论后行SOX方案化疗6周期,化疗期间患者有轻度恶心、纳差,化疗结束时胃镜检查见胃癌病灶消失,呈瘢痕样改变(图2B),活检未见肿瘤细胞,肿瘤退缩分级(TRG)0级,复查MRI肝脏转移灶数量明显减少,转移灶最大径缩小>70%(图3),肿瘤标志物全部转阴,评估为部分缓解(RECIST1.1)。
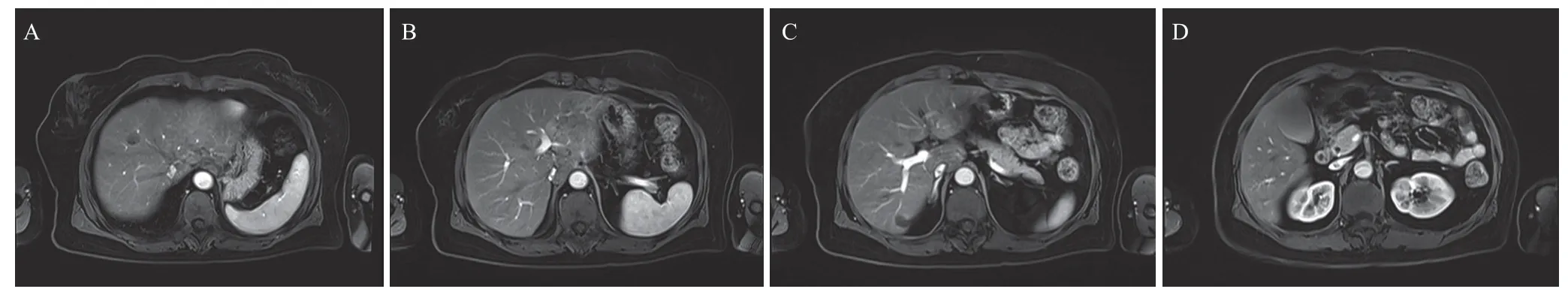
图3 患者化疗后上腹部增强MRI
化疗结束后序贯靶向治疗:赫塞汀首疗程剂量8 mg/kg,后续疗程剂量6 mg/kg,共5个疗程。靶向治疗后复查MRI肝脏转移灶进一步缩小,但是复查胃镜见胃癌病灶复发,活检见肿瘤细胞,经MDT讨论后,于2021 年4 月行腹腔镜远端胃切除、肝边缘肿物切除,超声引导下肝脏左右叶多发深部转移灶射频消融。术后复查超声造影,所有转移灶均完全灭活。患者未出现手术相关并发症,术后恢复良好,出院后继续应用赫塞汀靶向治疗,并联合白蛋白紫杉醇化疗6个疗程,随后改为卡培他滨口服化疗。
至今已经随访3年半,生活质量好,一般状态佳,ECOG评分0分,无腹痛腹胀,无恶心呕吐,无发热,饮食、睡眠佳,二便正常,体质量较前增加5 kg。复查MRI(2023 年4 月10 日),肝脏无新发病灶,消融后的病灶无强化表现(图4),肿瘤标志物均为阴性,已达临床治愈。
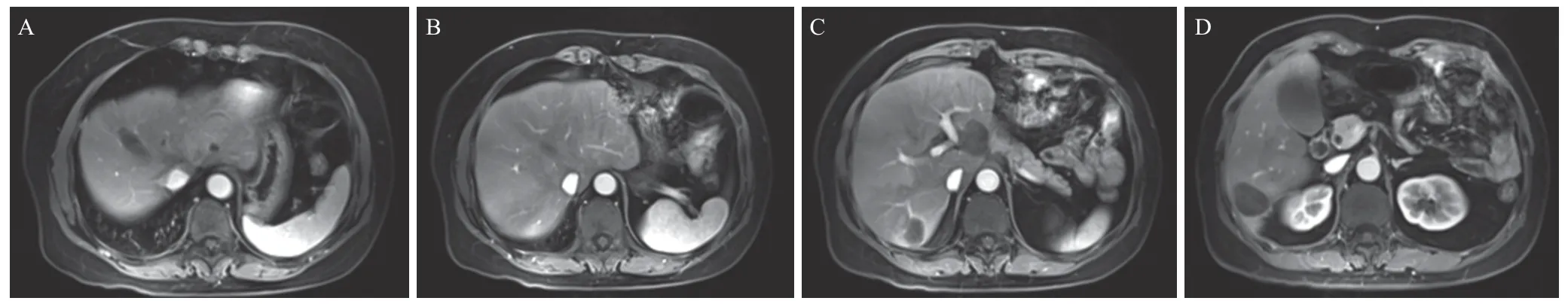
图4 患者远端胃切除、肝边缘肿物切除、肝脏转移灶射频消融术后复查MRI
讨论
我国晚期不可切除胃癌在胃癌的总体发病率中占比高,其中有30%~40%的患者首诊时即已失去根治性手术机会[4]。针对晚期不可切除胃癌的治疗,CSCO指南、NCCN指南、ESMO指南、日本《胃癌处理规约》均推荐对这部分患者行化疗为主的姑息治疗[5-8]。但大量临床研究结果显示,疗效并不理想,单纯化疗患者的中位总体生存期仅为12.5~14.0 个月,仍然偏低。近年,转化治疗展现出良好的生存获益,受到越来越多的关注。转化治疗是指针对不可切除胃癌患者,通过给予全身化疗、放疗、靶向药物等治疗,借助腹部CT、MRI、腹腔镜探查及肿瘤标志物检测等手段评估病情,对不可切除风险因素出现部分缓解或完全缓解且癌灶有R0切除机会的病例,进行根治性胃癌切除术(D2/D2+淋巴结清扫),并根据病理结果进行术后辅助化疗,最终实现延长患者的总体生存期及提高生活质量的目的[9]。
Fukuchi等[10]回顾性分析了74 例晚期不可切除胃癌患者的临床资料,其中21例行转化治疗后再行手术切除,与单纯化疗相比,转化治疗的患者总体生存期明显延长(37个月vs9.7个月),生存获益明显,因此当前Ⅳ期胃癌的转化治疗成为研究热点。但是胃癌属于高度异质性的肿瘤,个体差异较大,单一模式的转化治疗获益不明显。转化前及转化后的MDT讨论不可或缺[11],同时需要结合基因测序结果,以利于准确预判疗效,把握手术指征与时机,取得最佳效果。
本例患者初诊时肝脏广泛转移,属不可切除的胃癌,如果不积极治疗,预后极差,预计生存期不超过1 年。由于患者初诊时就进行了基因测序,经MDT讨论,根据测序结果选择敏感的SOX方案和靶向药物治疗,因此疗效显著,肝脏转移灶缩小明显,转移灶数量也明显减少,胃癌细胞一度消失。再次经MDT讨论,成功行R0切除,且肝脏转移灶均完全灭活。至今患者总体生存期达3年半,无瘤生存期超过2年半,预期生存时间较多数转化治疗的患者长,甚至有望超过5 年,达到临床治愈,而且生存质量佳,充分说明MDT模式下的转化治疗使该患者获益明显。因此,对于不可切除的Ⅳ期胃癌患者,不应轻言放弃,经过MDT讨论后,结合基因测序,通过转化治疗部分患者可以达到降期目的,实现R0切除,显著提高患者生存获益。未来MDT模式下的转化治疗必将在晚期胃癌的治疗中扮演重要角色[12]。
