非小细胞肺癌患者血清anti-CK5,anti-P63和anti-TTF-1水平表达及与预后相关性研究
2023-12-01巫旋钦陈中良
巫旋钦,陈 庚,贾 砚,阳 鹏,陈中良
[中国科学院大学深圳医院(光明)心胸血管外科,广东深圳 518106]
肺癌的发病率和死亡率在全世界所有恶性肿瘤中最高,其中80%~85%的组织学类型被诊断为非小细胞肺癌(non small cell lung cancer,NSCLC),且大多数患者在肺癌晚期才被诊断出来,最佳治疗的时机被延迟,导致肺癌患者的预后仍然不尽如人意[1-2]。因此,寻找可尽早识别NSCLC的生物标志物,对改善NSCLC预后、提高国民健康有重要意义。据报道,肿瘤自身抗体(autoantibodies,AABs)在成为癌症生物标志物方面具有较大潜力,其不但在临床诊断早期可检测到,在癌症转移时其表达也能被发现,因此AABs可能成为NSCLC早期诊断和预测患者预后最有潜力的生物标志物[3]。研究表明,角蛋白5抗体(cytokeratin 5 antibody,anti-CK5)、P63抗体(P63 antibody,anti-P63)和甲状腺转录因子-1抗体(thyroid transcription factor 1 antibody,anti-TTF-1)在肺腺癌中发挥重要作用[4]。然而,NSCLC患者血清中是否存在CK5,P63和TTF-1的相应抗体,以及这些抗体对NSCLC的诊断价值鲜有报道。本研究通过检测NSCLC患者中anti-CK5,anti-P63和anti-TTF-1的表达水平,分析其与NSCLC预后的关系,旨在为临床中NSCLC的早期诊疗和预后提供研究方向。
1 材料与方法
1.1 研究对象 收集2015年6月~2017年6月在中国科学院大学深圳医院接受治疗的80例NSCLC患者的随访记录,将其设为NSCLC组。NSCLC组男性45例,女性35例,年龄58.99±15.74岁。纳入标准:①患者在临床中确诊为NSCLC[5];②NSCLC分期包括不能进行切术手术的III~IV期患者;③未进行任何抗肿瘤治疗的患者;④临床基本资料完善的患者。排除标准:①并发其他肿瘤者;②并发免疫性疾病者;③并发血液性疾病者;④随访失联或不配合者。另外纳入80例肺炎患者为肺炎组(良性病变)和同期健康体检者80例为对照组。肺炎组男性44例,女性36例,年龄59.27±14.33岁;对照组男性42例,女性38例,年龄59.61±14.28岁。三组研究者一般资料比较差异均无统计学意义(F/χ2=0.035,0.235,P>0.05),具有可比性。该研究经本院伦理委员会批准,研究对象均知情同意并书面确认。
1.2 仪器与试剂 anti-CK5,anti-P63和anti-TTF-1酶联免疫吸附试验(enzyme linked immunosorbent assay,ELISA)试剂盒(科威生物技术有限公司);酶标仪(BioTek Instruments,USA)
1.3 方法 对照组在体检时,NSCLC组在患者入院确诊时抽取静脉血5 ml,3 000 r/min离心后,将得到的血清立即储存于-80℃冰箱中待测。采用ELISA方法检测血清中anti-CK5,anti-P63和anti-TTF-1的水平。具体操作严格按照试剂盒说明书进行,使用酶标仪测量450 nm处的吸光度值。
1.4 随访 术后通过电话访问、门诊复查等形式对全部患者进行为期5年的随访,全部病例无失访,统计随访期间患者生存情况。按生存情况分为预后良好(生存)组(n=19)和预后不良(死亡)组(n=61)。
1.5 统计学分析 所有数据均使用SPSS 25.0软件完成统计分析。计量资料用均数±标准差(±s)表示,组间比较采用独立样本t检验,多组间比较采用单因素方差分析;计数资料用[n(%)]表示,采用χ2检验;采用COX回归分析NSCLC预后的影响因素。采用受试者工作特征(receiver operating characteristic,ROC)曲线评价血清anti-CK5,anti-P63和anti-TTF-1及其联合检测对NSCLC患者预后的预测效能。以P<0.05为差异有统计学意义。
2 结果
2.1 三组血清中anti-CK5,anti-P63和anti-TF-1水平比较 见表1。单因素方差分析显示,肺炎组和NSCLC组患者血清中anti-CK5,anti-P63和anti-TTF-1水平均高于对照组,差异具有统计学意义(均P<0.05),NSCLC组患者血清中anti-CK5,anti-P63和anti-TTF-1水平高于肺炎组,差异具有统计学意义(P<0.05)。
表1 三组血清中anti-CK5,anti-P63,anti-TTF-1水平比较(±s)

表1 三组血清中anti-CK5,anti-P63,anti-TTF-1水平比较(±s)
注:#与对照组比较,t=3.619,7.451,4.612; 8.117,4.367,11.022,均P<0.05;*与肺炎组比较t=3.832,3.505,6.655,均P<0.05。
项目 对照组(n=80) 肺炎组(n=80) NSCLC组(n=80) F P anti-CK5(pg/ml) 140.01±46.31 158.79±46.51# 178.68±46.44#* 13.883<0.001 anti-P63(ng/ml) 2.02±0.43 2.18±0.50# 2.36±0.52#* 16.572<0.001 anti-TTF-1(ng/ml) 2.26±0.44 2.41±0.42# 2.73±0.43#* 30.809<0.001
2.2 血清anti-CK5,anti-P63和anti-TTF-1对NSCLC的诊断价值 见图1、表2。以NSCLC患者血清anti CK5,anti-P63和anti-TTF-1水平为检验变量,以是否发生NSCLC为状态变量(否=0,是=1)绘制ROC曲线,结果显示,血清anti-CK5,anti-P63和anti-TTF-1水平及三者联合预测NSCLC发生的AUC分别为0.725,0.710,0.735和0.852,其中联合预测AUC显著高于三者单独预测AUC,差异具有统计学意义(Z=2.500,2.795,2.378,P=0.012,0.005,0.021),且三者联合具有较高的敏感度和特异度。
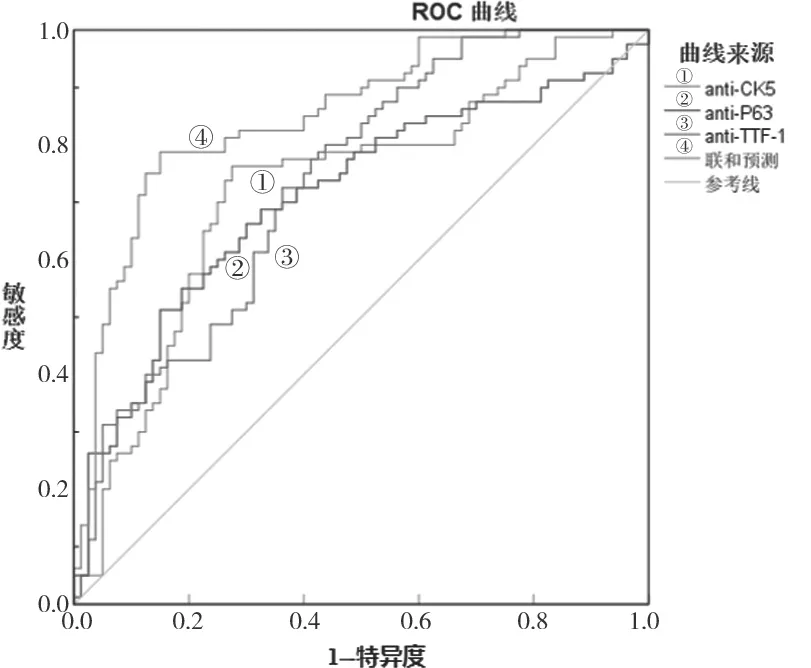
图1 血清anti-CK5,anti-P63,anti-TTF-1水平预测NSCLC发生的ROC曲线
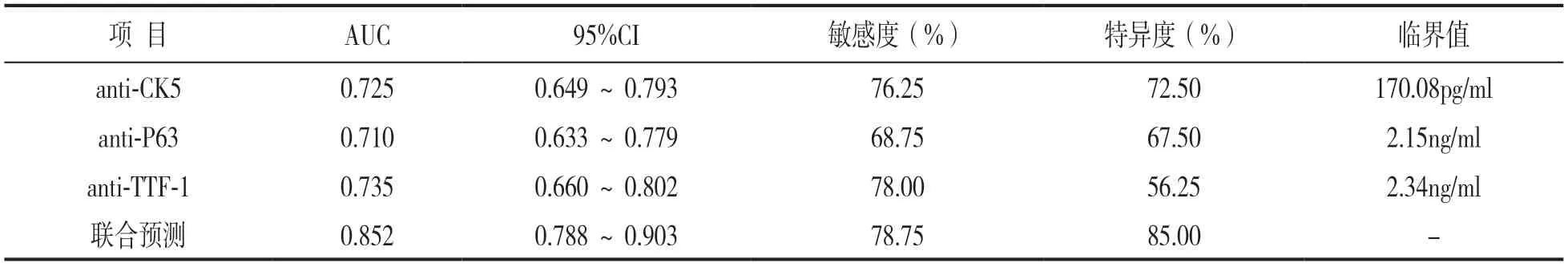
表2 血清anti-CK5,anti-P63,anti-TTF-1水平预测NSCLC发生的价值
2.3 不同预后NSCLC患者血清中anti-CK5,anti-P63和anti-TTF-1水平比较 见表3。单因素方差分析显示,NSCLC死亡组患者血清中anti-CK5,anti-P63和anti-TTF-1水平均高于生存组,差异具有统计学意义(均P<0.05)。
表3 不同预后NSCLC患者血清中anti-CK5,anti-P63和anti-TTF-1水平比较(±s)
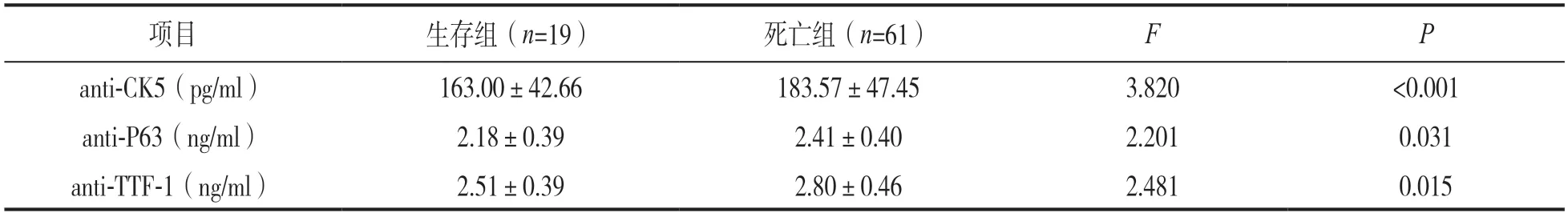
表3 不同预后NSCLC患者血清中anti-CK5,anti-P63和anti-TTF-1水平比较(±s)
项目 生存组(n=19) 死亡组(n=61) F P anti-CK5(pg/ml) 163.00±42.66 183.57±47.45 3.820<0.001 anti-P63(ng/ml) 2.18±0.39 2.41±0.40 2.201 0.031 anti-TTF-1(ng/ml) 2.51±0.39 2.80±0.46 2.481 0.015
2.4 临床病理特征与NSCLC患者anti-CK5,anti-P63,anti-TTF-1水平的关系 见表4。经独立样本t检验分析显示,NSCLC患者anti-CK5,anti-P63和anti-TTF-1水平表达均与年龄、性别、肿瘤位置、肿瘤部位无关,差异无统计学意义(均P>0.05)。吸烟的患者anti-CK5,anti-P63和anti-TTF-1水平表达显著高于不吸烟的患者,差异具有统计学意义(均P>0.05);T分期中,T1~T2期患者anti-CK5,anti-P63和anti-TTF-1水平表达显著低于T3~T4期患者,差异具有统计学意义(均P<0.05);N分期中,N0期患者anti-CK5,anti-P63和anti-TTF-1水平表达显著低于N+期患者,差异具有统计学意义(均P<0.001)。
2.5 NSCLC患者预后影响因素的COX回归分析 见表5。以吸烟史(不吸烟=0,吸烟=1)、T分期(T1~T2期=0,T3~T4期=1)、N分期(N0=0,N+=1)、anti-CK5,anti-P63和anti-TTF-1水平为自变量,以预后(不良=1,良好=0)为因变量,进行单因素COX回归分析。结果显示,以上6个因素均对NSCLC患者预后有影响(P<0.05)。多因素分析发现,T分期[HR(95%CI)=1.443(1.106~2.254)]、N分期[HR(95%CI)=1.375(1.185~1.820)]、anti-CK5[HR(95%CI)=1.518(1.133~2.286)],anti-P63[HR(95%CI)=1.771(1.255~2.388)]和anti-TTF-1[HR(95%CI)=2.012(1.672~2.921)]水平均是影响NSCLC患者预后的独立危险因素(均P<0.05)。
2.6 NSCLC患者anti-CK5,anti-P63和anti-TF-1水平预测不良预后的价值分析 见图1、表6。以NSCLC患者血清anti-CK5,anti-P63和anti-TTF-1水平为检验变量,以预后结果为状态变量(生存=0,死亡=1)绘制ROC曲线,结果显示,血清anti-CK5,anti-P63,anti-TTF-1水平及三者联合预测NSCLC患者预后结局的AUC分别为0.773,0.741,0.729和0.880,其中联合预测AUC显著高于三者单独预测AUC(Z=3.834,3.868,3.686,P=0.043,0.032,0.028)。
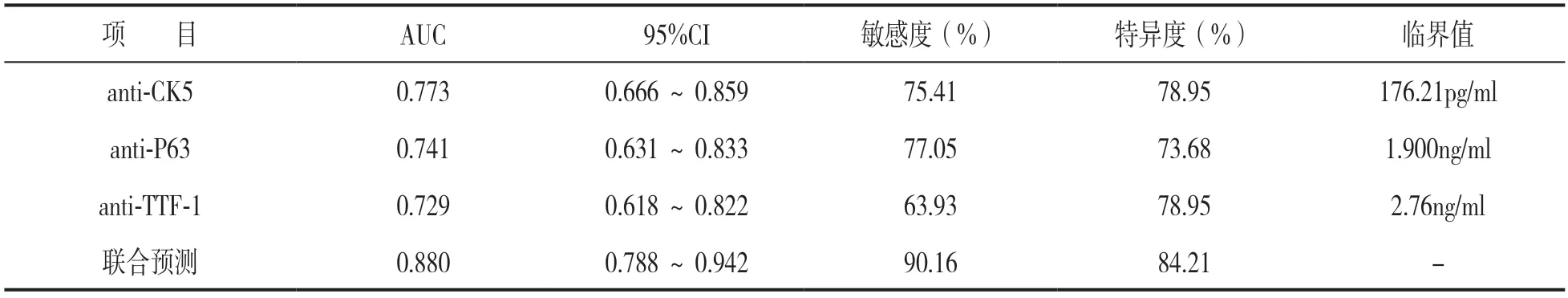
表6 血清anti-CK5,anti-P63和anti-TTF-1水平预测NSCLC患者预后结局的价值
3 讨论
在肿瘤发展的进程中,癌细胞会释放出一些特异性蛋白,这些特异性蛋白表达失调后成为肿瘤抗原[6]。癌细胞的抗原变化可以被患者自身的免疫系统识别,并表现为对参与恶性转化的因素的免疫反应。而自身抗体被称为来自免疫系统的“报告者”,可以识别参与转化过程的细胞因子的抗原变化[7]。肿瘤相关的自身抗体是一组血清生物标志物,不但在血液样本中容易获得,而且具有较长的半衰期,这比目前使用的其他蛋白质生物标志物具有优势[8]。此外,抗体对抗原的扩增反应意味着在肿瘤发生的早期阶段,即使相对少量的抗原也可以引发更大的免疫反应,这使其成为一种有用的早期诊断标志物[8]。相较于CT检测,癌症患者血液中的自身抗体能够提前5年发现肿瘤,且血液中自身抗体的联合检测更为有效,对早期癌症的筛查价值较大[6]。因此,本研究探寻可靠的自身抗体对NSCLC进行诊断意义重大。
CK5被认为是中等分子量的细胞角蛋白,由于其在基底细胞中的表达,也被称为基底细胞角蛋白[9]。GUDI等[10]人表明,在诊断各种病变乳腺组织时,anti-CK5对病变组织的诊断效果优于anti-CK5/6,在常规临床使用中具有较高的诊断和经济效益。TERADA等[11]人发现CK5是肺鳞状细胞癌(ADC)的独立不良预后因素,阳性CK5对ADC表现出侵袭性临床行为。p63是上皮发育的主要调节因子,许多小鼠和人类研究显示可驱动肿瘤发生[12]。LÉPINE等[13]人发现anti-P63的免疫化学是预测复发性呼吸道状瘤病严重程度的潜在生物标志物。TTF-1是一种参与肺胚胎发育的转录蛋白。它有助于表面活性剂的产生、呼吸单位和肺泡的发育以及正常的肺功能,同时具有癌基因和肿瘤抑制特性[14]。SHARMA等[15]人认为在ADC中TTF-1的特异度为88.2%,p63的特异度为93.8%。也有研究表明,TTF-1在肺腺癌均具有较高的阳性预测值和诊断准确性,而CK5和p63对肺鳞状细胞癌具有较高的阳性预测值和准确性[16]。此外在回顾性分析中发现,使用anti-TTF-1抗体快速免疫组织化学法对肺腺癌的诊断中有帮助[17]。已研究表明,CK5,P63和TTF-1三种抗原在NSCLC中表达,因此本实验中研究anti-CK5,anti-P63和anti-TTF-1这三种自身抗体在NSCLC中的表达情况。本研究结果表明,NSCLC患者血清中anti-CK5,anti-P63和anti-TTF-1水平明显高于对照组受试者和肺炎患者,这一结果与上述研究结果基本一致[11,15],提示三者的表达升高,参与NSCLC的发生。ROC曲线结果显示,血清anti-CK5,anti-P63和anti-TTF-1联合预测NSCLC发生的诊断效能明显升高。且联合预测的敏感度和特异度分别为78.75%和85.00%,提示anti-CK5,anti-P63和anti-TTF-1对NSCLC的发生有一定诊断价值。本研究进一步探究NSCLC患者血清中anti-CK5,anti-P63和anti-TTF-1与患者预后的相关性,结果显示,死亡组患者血清中anti-CK5,anti-P63和anti-TTF-1水平明显高于生存组患者,且NSCLC患者血清三者指标表达水平与患者吸烟史、T分期和N分期均有关,这一结果与MU等[18]人研究结果类似,提示血清anti-CK5,anti-P63和anti-TTF-1高表达可能是NSCLC患者预后不良的分子标志。进一步通过ROC曲线预测显示,三者联合对NSCLC患者预后预测具有良好的临床价值,且COX回归分析显示T分期、N分期以及anti-CK5,anti-P63和anti-TTF-1水平均是影响NSCLC患者预后的独立危险因素,这一结果与CHENG等[19]结果基本一致,提示血清anti-CK5,anti-P63和anti-TTF-1可作为预测NSCLC预后不良的辅助生物检测手段,及早预估预后不良的发生风险,降低NSCLC的死亡率,表明血清anti-CK5,anti-P63和anti-TTF-1在NSCLC的诊断与预后评估中具有重要的临床价值。但本研究纳入样本量有限,且影响NSCLC预后的因素众多,后续本研究还需进一步探究血清anti-CK5,anti-P63和anti-TTF-1与NSCLC患者预后的关系并探讨其在NSCLC发生中的作用机制,为三者作为NSCLC患者预后标志物提供更有利的理论依据。
综上所述,NSCLC患者血清中anti-CK5,anti-P63和anti-TTF-1表达升高,且均是NSCLC患者预后的独立危险因素,三者联合对NSCLC患者预后的结局具有较好的预测价值。作为临床上检测的辅助手段,AABs的特异性及先于症状出现的特征可对NSCLC患者早干预,进而达到积极防治,改善NSCLC预后的目的。但本研究中样本量较小,可能使结果具有局限性,后期将使用大样本量对其具体机制进行深入研究。
