溶血三项试验及碳氧血红蛋白在胎儿新生儿溶血病诊断中的价值*
2023-11-30赵帆邵智利尤小寒焦建成范丽莉孙敏孟灵芝马莉
赵帆 邵智利 尤小寒 焦建成 范丽莉 孙敏 孟灵芝 马莉
(河北医科大学附属河北省儿童医院 新生儿科,河北 石家庄 050031)
胎儿新生儿溶血病(hemolytic disease of the fetus and newborn,HDFN)是指母婴血型不合而引起的胎儿和新生儿免疫性溶血病。 目前国际输血协会确认的人类红细胞有378个抗原[1],ABO 和Rh 血型不合所引发的HDFN 最常见,其他血型系统不合引起的HDFN 极为少见[2]。 HDFN 的诊断主要依赖于临床表现及血清学检测,包括血型鉴定、溶血三项试验,即直接抗人球蛋白试验(direct antiglobulin test,DAT,直抗试验)、血清游离抗体试验(游离试验)和红细胞抗体释放试验(释放试验)。 但溶血试验并不完全可靠,可能出现假阴性或假阳性结果。 若不参考溶血三项试验结果,直接将存在血型不合的高胆红素血症患儿诊断为HDFN,可能会导致溶血病的过度诊断[3-4]。 因此其诊断标准始终存在争议。 曾有学者指出ABO-HDFN 无论从临床或实验室检测的角度,均无法被充分定义[5]。
在胆红素的代谢过程中,血红素分解成胆红素时会产生胆绿素、铁,同时产生等当量的一氧化碳(carbonic oxide,CO),因此自上世纪60 年代起即有研究采用测定内源性CO增长率评估溶血程度[6]。 内源性CO 生成可通过呼气末一氧化碳(end-tidal carbon monoxide,ETCO)及碳氧血红蛋白(carboxyhemoglobin,COHb)2 种方法测定。 有研究报道[7]在未获得血清学结果的情况下,COHb 对于病因诊断、高胆红素血症风险评估及治疗具有一定意义。 且与ETCO 相比,临床上通过血气分析仪检测COHb 水平相对更易获得,但其应用价值尚未被充分研究。 我们通过对临床可疑溶血病的新生儿进行回顾性分析,评估溶血三项、COHb 及联合检测对HDFN 的诊断价值,为临床规范诊疗提供依据。
1 资料与方法
1.1 病例选择及分组 选取2019 年1 月1 日—2022 年12月31 日于本院新生儿科收治的疑似新生儿溶血病并送血清学检测的患儿,其中临床诊断为HDFN 的患儿作为溶血组。纳入标准:1)存在母婴血型不合,生后出现高胆红素血症,溶血三项试验结果判定为阳性;2)存在母婴血型不合,溶血三项试验结果判定为阴性,但生后出现高胆红素血症和(或)溶血性贫血等临床表现,排除其他原因引起的溶血病或肝胆疾病[8-10]。 选取无母婴血型不合,但有黄疸表现而未达高胆红素血症光疗标准、溶血三项试验判定为阴性、血清不规则抗体阴性、临床排除HDFN 的患儿作为对照组。 排除标准:1)非出生后首次就诊;2)合并红细胞葡萄糖-6-磷酸脱氢酶缺乏症(G-6-PD 缺乏症)、遗传性球形红细胞增多症等特殊类型溶血;3)有宫内窘迫、产时窒息史,或异常出血(如颅内出血、头皮血肿、肾上腺出血)等影响血总胆红素值的因素;4)入院时首次动脉血气分析存在明显酸碱平衡紊乱。 本研究通过本院伦理审查委员会批准(医研伦审第202222-77 号)。
1.2 方法 回顾性收集研究期间符合纳入标准患儿的临床及实验室资料,调查表内容包括:1)一般临床资料:患儿性别、胎龄、入院日龄、出生体重、喂养方式等;2)实验室资料:患儿血清总胆红素(total serum bilirubin,TSB)、血红蛋白(heamoglobin,Hb)、网织红细胞(reticulocyte,Ret)、COHb 等实验室指标(以上均为入院首日采集)、溶血三项试验结果,患儿及母亲ABO、Rh 血型鉴定、Rh 血型分型、不规则抗体筛查结果。 COHb 通过血气分析仪(cobasb 221-6 型,德国罗氏诊断有限公司)检测获得。
1.3 研究中所用的定义 新生儿高胆红素血症[11]:对于胎龄≥35 周的新生儿,采用美国儿科学会推荐的小时胆红素列线图及光疗/换血参考曲线作为诊断或干预标准,当胆红素水平超过第95 百分位时定义为高胆红素血症。
溶血三项试验判定HDFN[8]:仅释放试验阳性或任意2 项以上阳性判为“可确诊HDFN”;DAT 或游离试验单项阳性判为“可疑HDFN”;DAT、游离试验和释放试验3 项都阴性判为“不可证实为HDFN”。
1.4 统计学分析 采用SPSS 27.0 统计学软件进行分析,计量资料符合非正态分布的以M(P25,P75)表示,组间比较采用Mann-WhitneyU检验。 计数资料以例数(百分比)表示,组间比较采用χ2检验。 使用卡方趋势检验判断变量之间是否有线性变化。 使用Spearman 相关检验分析变量之间的相关性。 采用受试者工作(receiver operator characteristic,ROC)曲线分析各个及多项指标联合诊断价值,通过控制混杂因素,建立logistic 回归模型,形成联合预测因子,再绘制ROC曲线,确定曲线下面积(area under the curve,AUC),分析最佳截断值的灵敏度、特异度,使用Delong 检验比较不同指标间AUC 差异。P<0.05 为差异有统计学意义。
2 结果
2.1 一般临床资料 本研究溶血组共纳入378 例临床诊断HDFN 患儿,对照组共纳入217 例排除HDFN 患儿。 依据患儿临床表现及血清学检测结果,溶血组中有354 例(93.7%)确诊为ABO-HDFN,24 例(6.3%)确诊为Rh-HDFN,非ABOHDFN 不规则抗体筛查阳性中,均未检测出Rh 系统以外的特异性抗体。 溶血组及对照组在胎龄、出生体重、入院日龄、入院时TSB、Hb 水平、COHb、Ret 所占百分比方面差异有统计学意义(P<0.05),在男女性别构成、顺产、母乳喂养所占比例方面差异无统计学意义(P>0.05),具体见表1。
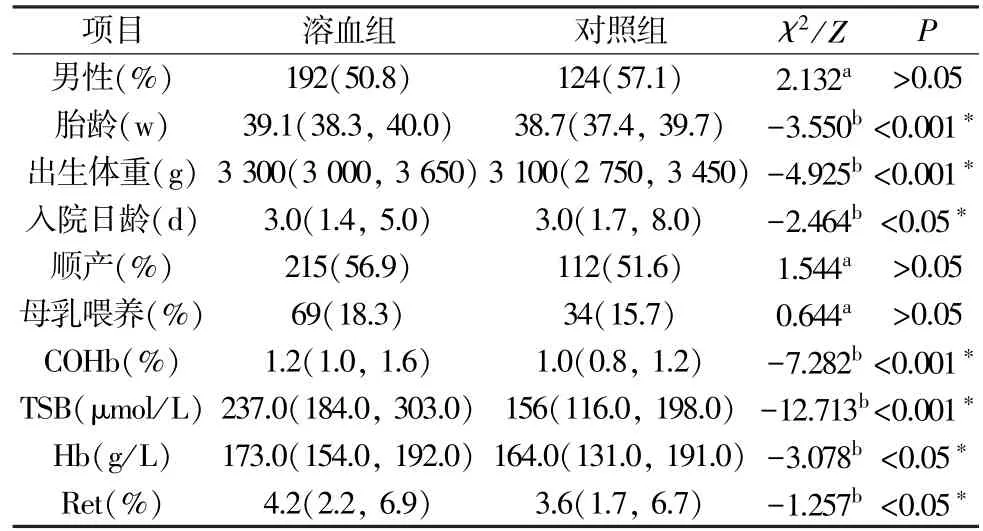
表1 2 组患儿一般临床资料比较
溶血组以足月儿为主,早产儿仅30 例(7.9%),无28 周以下早产儿,354 例(93.7%)为母婴ABO 血型不合,24 例(6.3%)为Rh 血型不合。 溶血组全部接受了蓝光治疗,其中23 例(6%)接受了换血治疗,47 例(12.4%)接受了静注人免疫球蛋白治疗。
2.2 溶血组溶血三项试验阳性率与日龄的关系 在378 例临床诊断HDFN 患儿中,日龄1 d 以内的新生儿,溶血三项试验阳性(仅释放试验阳性或任意2 项以上阳性)检出率最高,为88.5%(54/61),随日龄增大,阳性率也随之降低,超过7 d时阳性率最低,为44.4%(24/54)。 卡方趋势检验结果显示日龄与溶血三项试验阳性率之间存在线性相关性(χ2=26.921,P<0.001)。 见表2。
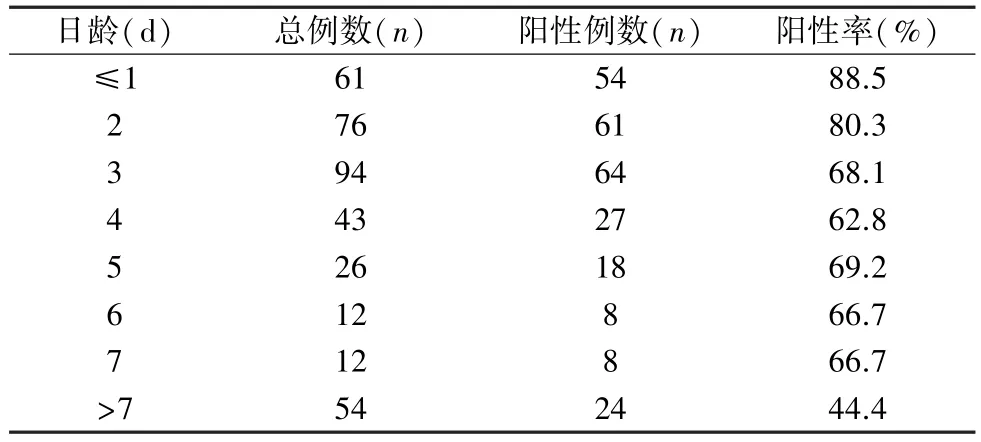
表2 不同日龄与溶血三项试验阳性率
2.3 溶血组日龄与COHb 之间的关系 溶血组日龄与COHb 之间存在负相关关系,Spearman 相关系数rs=-0.434,P<0.001,表明随着日龄的增加,COHb 值逐渐下降。 如图1。
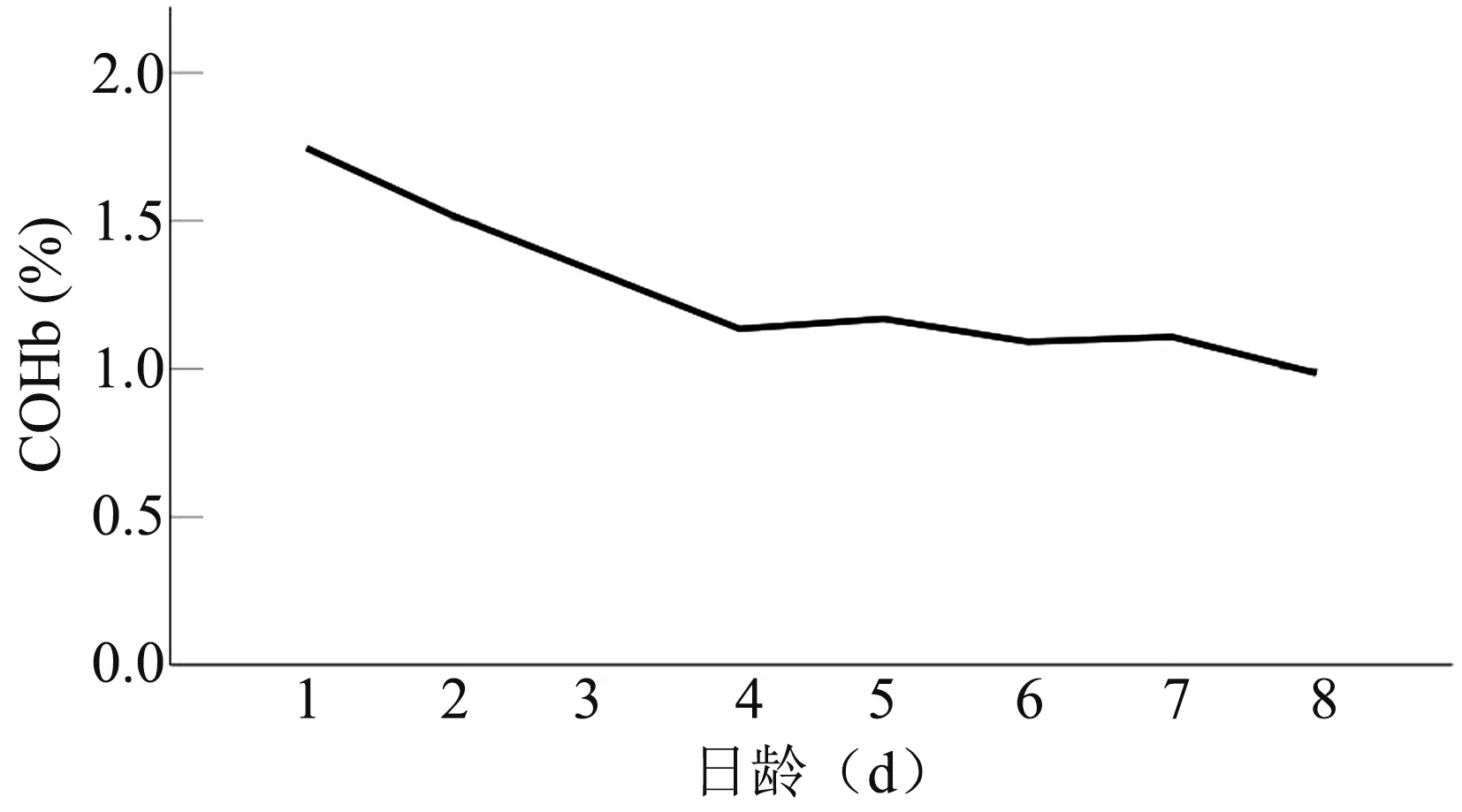
图1 COHb 值随日龄变化趋势
2.4 溶血组患儿溶血三项试验结果 依据溶血三项试验结果,溶血组“确诊”、“可疑”及“不能证实”的病例分别为264例(69.8%)、11 例(2.9%)、103 例(27.2%)。 溶血三项试验判定为可疑及不能证实的病例由临床医师依据临床表现及排除其它潜在溶血因素后最终诊断。 DAT、游离试验、释放试验单项阳性率分别为36.0%(136/378)、55.6%(210/378)、69.0%(261/378),见表3。 对照组217 例患儿溶血三项试验及不规则抗体检测结果均阴性,判定为非HDFN。

表3 378 例患儿溶血三项试验结果判断
2.5 绘制ROC 曲线评估溶血三项、COHb 及二者联合诊断HDFN 的价值 用SPSS 27.0 软件绘制溶血三项、COHb 及二者联合诊断HDFN 的ROC 曲线,赋值:临床诊断为HDFN 以1 表示,非HDFN 以0 表示;溶血三项结果判定为“确诊”用2表示,“可疑”用1 表示,“不能证实”用0 表示。 分别构建溶血三项、COHb 及二者联合的检测因子模型,在用logostic 回归构造三种联合因子时,已把基线分析时有显著差异的胎龄、出生体重、入院日龄等变量作为混杂因素加以控制,再进行绘制ROC 曲线,分别确定溶血三项、COHb 及二者联合检测的AUC、最佳截断值对应的灵敏度及特异度。 见图2 及表4。
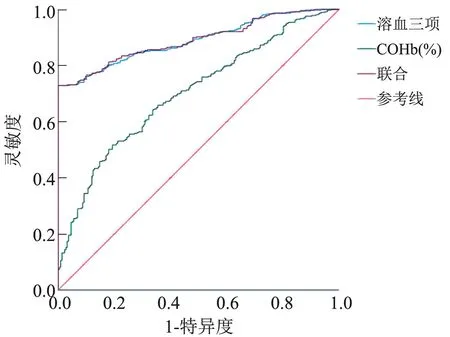
图2 溶血三项、COHb 及二者联合诊断HDFN 的ROC 曲线
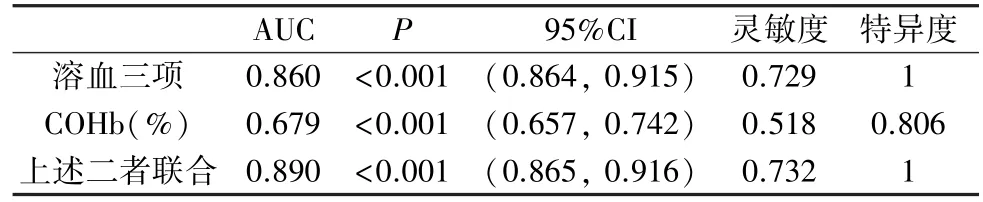
表4 溶血三项、COHb 及二者联合对HDFN 的诊断效能
取COHb 的ROC 曲线中最靠近左上角的一点(COHb≥1.15%)为最佳截断值,其灵敏度、特异度均低于溶血三项试验,Delong 检验比较溶血三项及联合检测的AUC,差异无统计学意义(Z=-0.727,P>0.05),提示COHb 与溶血三项试验联合检测并未显著增加后者对HDFN 的诊断效能(表4)。
3 讨论
HDFN 是早期新生儿发生重度高胆红素血症最常见的因素[12],如未能早期及时的诊断和治疗,可能引起胆红素脑病,影响患儿远期神经系统预后。 溶血三项试验是临床常用的诊断试验,但评估新型溶血指标诊断价值的研究仍在不断开展[13]。 本研究通过对疑似溶血病患儿进行回顾性分析,评估溶血三项试验、COHb 及二者联合检测对于HDFN 的诊断价值,以提高诊断准确性。
溶血诊断试验的送检时间。 关于溶血三项试验的检测时间,文献中并未做统一推荐,国内多数机构会在新生儿出现黄疸症状后才去送检。 本研究发现在纳入的HDFN 患儿中,送检日龄越早,溶血三项试验阳性检出率越高,提示送检时间晚可能是溶血三项试验出现假阴性结果的原因之一。由于随着生后日龄的延长,致敏的红细胞在肝脏和脾脏中逐渐被破坏,游离的IgG 抗体逐渐消失,其他IgG 抗体则以抗原抗体复合物形式存在,失去反应原性而可能出现阴性结果[14]。 何柏霖等[15]的研究也发现了同样的规律,在2 208 例疑似溶血病患儿中2 d 内的阳性检出率达60%以上,随着送检日龄增加,阳性检出率逐渐下降,在7 d以后降至27.79%。国内有学者[16]通过对800 余例高胆红素血症新生儿的数据分析发现COHb 值随日龄增加而逐渐下降,本研究也发现COHb 与生后日龄呈负相关。 提示对于存在溶血风险的患儿,无论黄疸程度如何,生后应尽早送检溶血三项试验和/或COHb 检测,以提高诊断准确性,及时给予干预。 在美国儿科学会2022 年颁布的新生儿高胆红素血症管理指南中也推荐对于母亲孕期未做抗体筛查和抗体筛查阳性的新生儿生后应尽早完善DAT 和血型检测[11]。
溶血三项试验的检测意义。 DAT 和释放试验均是检测致敏红细胞上的血型抗体相关试验,游离试验则是检测血浆中的血型抗体。 游离试验阳性说明病情可能会持续,对溶血病确诊和疾病严重程度的判断有辅助作用[17]。 在国外,DAT被认为是识别疑似HDFN 的重要试验,在溶血病的诊断检查中起着核心作用[18]。 通常来讲DAT 阳性程度越强,意味着病情越重。 但文献[9]提出DAT 阳性不能完全诊断HDFN,释放试验才是HDFN 诊断的重要依据,且因使用的标准红细胞试剂事先经过加酶处理,吸附抗体能力增强,因此灵敏度会更高[19]。 本研究也发现溶血病例中释放试验阳性率最高,达69.0%,显著高于DAT 阳性率(36.0%),溶血三项结果中大多是释放试验阳性伴DAT 和(或)游离试验阳性,而仅DAT 和(或)游离试验阳性而释放试验阴性的情况很少。 出现这种情况时临床医师需要和检验科医师沟通,必要时需要重复检测,以防止因受实验室操作因素而出现释放试验假阴性的情况。
本研究中,有部分溶血三项试验均为阴性患儿临床医生也将其诊断为HDFN。 可能的原因包括:1)送检时间过于晚,溶血病轻症患儿可能仅表现轻度黄疸,易被归为生理性黄疸,有些则仅表现为晚期贫血,错过最佳检测时机;2)采血困难,采血不顺利或未采集足量静脉血;3)与检测方法有关,微柱凝胶卡和固相测试分析优于常规试管法,此外人工操作、离心速度、时间控制不佳、标本存放环境影响等也可导致结果出现假阴性。 因此HDFN 诊断最终应综合临床表现及实验室检查结果[9]。 对于有母婴血型不合且溶血三项试验均阴性的患儿,在出现明显黄疸时,临床医生需甄别有无同种免疫性溶血病以外的原因,如G-6-PD 缺乏、红细胞膜缺陷,或与基因缺陷相关的Gilbert 综合征等。 笼统将存在血型不合和黄疸的患儿诊断为HDFN 容易漏掉真正的病因。
根据人体溶血机制,衰老的红细胞破坏产生血红素,以等摩尔比转化为胆绿素和CO。 胆绿素在还原酶作用下进一步还原为胆红素。 在此过程中产生的CO 与血红蛋白结合形成COHb,经血液循环转运到肺,随后通过呼吸排出[20]。 根据2022 年美国儿科学会最新指南,推荐通过测量ETCO 来进行溶血的识别[11]。 ETCO 检测既往不易在临床广泛使用,近年来美国Capnia 公司研发出1 种通过鼻导管测量的新型仪器,小巧便捷,可应用于临床[21],但因耗材价格较昂贵,尚未广泛普及。 血液COHb 测定方法相对较多,包括CO-血氧分析法、气相色谱法、分光光度计法等。 血气分析仪测定血液COHb 操作简单快速,对于住院新生儿,可作为呼出气CO 含量的替代方法[22]。 本研究中,溶血组COHb 值高于对照组,差异有统计学意义。 以COHb≥1.15%为阳性判定标准,诊断灵敏度优于单项DAT,但低于溶血三项试验,且联合检测并未显著增加后者的诊断效能。 说明COHb 对HDFN 有一定诊断价值,但仍应以溶血三项试验作为主要诊断方法,仅在医疗机构不能开展溶血试验或ETCO 检查情况下,才适于将COHb 作为HDFN 的1 个早期筛查及辅助诊断指标。
本研究系回顾性研究,未能收集到母亲产前血清抗体效价检测率及水平,不能分析其与生后溶血发生风险之间的关系;研究期间送检血清学检测的患儿中,诊断HDFN 者偏多,对照组例数偏少,本研究中并未观察到溶血组HGB 水平较对照组减低,可能与此有关。 可进一步扩大及匹配2 组标本量,提高数据代表性。
综上所述,溶血三项试验对HDFN 的诊断有重要价值,其中释放试验灵敏度最高。 COHb 对HDFN 有一定诊断价值,诊断灵敏度高于单项DAT,但联合检测并未显著增加溶血三项试验的诊断效能。 在不能开展溶血三项试验和ETCO的机构,COHb 可作为早期筛查和辅助诊断的1 个指标。 无论是溶血三项试验还是COHb,对于有溶血风险的新生儿,均应早期送检以提高诊断准确性。
利益冲突:所有作者均声明不存在利益冲突。