急性淋巴细胞白血病患者异基因造血干细胞移植结果与早期细胞免疫重建的相关性*
2023-11-30李慧宇崔彤李诗佳周士源朱文娟李静马骁吴小津
李慧宇 崔彤 李诗佳 周士源 朱文娟 李静 马骁 吴小津
(国家血液系统疾病临床医学研究中心苏州大学附属第一医院 江苏省血液研究所国家卫生健康委员会血栓与止血重点实验室,江苏 苏州 215006)
急性淋巴细胞白血病(Acute lymphocytic leukemia,ALL)是1 种常见的血液系统恶性肿瘤,以淋巴细胞恶性增殖为特点。 异基因造血干细胞移植(allogeneic hematopoietic stem cell transplantation,allo-HSCT)是恶性血液肿瘤的重要治疗手段,接受allo-HSCT 的患者因移植前长期激素治疗、免疫抑制、术后粒缺期长、留置导管等原因,易合并血流感染,以及各种病毒尤其是CMV、EBV 等的感染。 allo-HSCT 后免疫重建与临床预后密切相关[1-2],免疫监测和免疫调控治疗是未来的发展方向。 淋巴细胞是构成人体免疫系统的主要细胞,血液系统肿瘤患者在病程中免疫微环境发生一定变化,影响免疫细胞的产生、增殖及分化,同时异常的淋巴细胞亚群影响患者的预后,多项研究提示CD4+T 淋巴细胞、CD8+T 淋巴细胞、NK 细胞在allo-HSCT 后可能影响患者aGVHD、复发等治疗结局[3-6]。 ALL 患者预后差,生存期短,早期、积极的监测免疫重建情况可能有利于预测患者移植后合并症发生情况。 我们旨在分析接受allo-HSCT 的ALL 患者移植术后早期免疫重建的情况及并发症发生情况。
1 对象与方法
1.1 研究对象 2018 年12 月至2022 年2 月本院接受allo-HSCT 的99 名ALL 患者,随访时长为移植后1 年。
1.2 方法
1.2.1 干细胞的动员及采集 供体接受重组人粒细胞集落刺激因子(rh G-CSF)5μg/kg bid 皮下注射,连续注射5 d,d 5在全身麻醉下采集骨髓,或接受rh G-CSF 动员5 d 后采集外周血干细胞。 光学显微镜计数采集物中单个核细胞数,流式细胞仪检测采集物中CD34+细胞数。
1.2.2 预处理方案 改良BUCY 为主的预处理:司莫司汀(Me CCNU) 250 mg/m2·d,-10 d;羟基脲(Hu) 40mg/kg,q12h,-10 d;阿糖胞苷(Ara-C) 2g/m2·d,-9,-8 d;马利兰(Bu) 0.8mg/kg,q6h,-7,-6,-5 d;环磷酰胺(CTX) 1.8g/m2·d,-4,-3 d;-2、-1 d 休息,0 d 回输造血干细胞。
1.2.3 HSCT 期间移植物抗宿主病(GVHD)的预防 采用环孢素A(cyclosporin A,CSA)、麦考酚吗乙酯(MMF)及短程甲氨喋呤(methotrexate,MTX)预防GVHD。 亲缘同胞全相合HSCT 者不用MMF。 HLA 不全相合的亲缘及无关供体全相合移植患者,预处理过程中加抗胸腺细胞球蛋白(ATG)、预防GVHD。
1.2.4 感染预防及治疗 所有患者入仓前均备皮并予药浴,环丙沙星肠道准备,移植预处理及造血重建前,均住百级层流病房,无菌饮食。 患者移植前予更昔洛韦预防病毒激活,入仓后密切观察体温等指标,发现感染征象时,立即予血培养,同时经验性予抗生素治疗。 发生败血症即血培养阳性者根据药物敏感调整抗菌药物,并定期复查转阴。 对于既往有侵袭性真菌感染的患者,在患者血象下降时开始使用伊曲康唑针剂进行二次预防,直至血象恢复。
1.2.5 支持治疗 当血小板计数<20×109/L 时输注血小板悬液,血红蛋白浓度<60 g/L 时输注红细胞悬液。 如供受者血型相合,则输注同型血制品,如血型不合,则输洗涤去白“O”型红细胞悬液及辐照“AB”型血小板悬液。 患者预处理及造血干细胞输注过程中,予水化碱化,注意出入量平衡,必要时予速尿利尿。
1.3 淋巴细胞亚群检测 收集患者移植前(预处理前1 ~3周内)及移植后30 d、60 d、90 d 外周血,采用流式细胞技术分别检测移植前,移植后30 d、60 d、90 d 的CD3+T, CD3+CD4+T, CD3+CD8+T, CD3+CD19+B 细胞及CD3-CD16+CD56+NK 细胞比例。
1.4 统计学分析 应用SPSS 26.0 及R 语言统计软件进行,图像绘制应用prism 8.0 软件完成。 计量资料用中位数(范围)或中位数[P25;P75]表示,组间比较采用Mann-Whitney U 检验,Kaplan-Meier 用于计算总生存(overall survival,OS)率和无病生存(disease free survival,DFS)率,竞争风险模型用于计算复发率和非复发死亡率(non-relapse mortality,NRM)。 因素分析利用Cox 回归及Logistic 回归分析。 以P<0.05 为有统计学差异,P<0.01 为有显著性统计学差异。
2 结果
2.1 临床特征和临床结果 共收集99 名ALL 患者,患者临床特征见表1。 粒系中位植入时间11(8~28)d,巨核系中位植入时间14(10~120)d。 11 例患者在移植后30 d 内发生血流感染(BSI),累积发生率为11.10%,其中8 名感染菌种为肺炎克雷伯菌,3 名为铜绿假单胞菌。 移植后100 d 内,40 名患者感染CMV,累积发生率为40.40%。 7 名患者感染EBV,累积发生率为7.10%。 22 名患者发生急性移植物抗宿主病(aGVHD),累积发生率22.30%。 移植后1 年内发生广泛慢性移植物抗宿主病(cGVHD) 患者14 名,累积发生率16.20%。 13 名患者在移植后1 年内复发,1 年累积复发率13.84%。 9 名患者死亡,2 名为复发后死亡,7 名为非复发死亡,非复发死亡事件主要为器官功能衰竭(n=5)、细菌感染(n=2)。 所有患者1 年累积无病生存率(DFS)为80.60%,1 年总生存(OS)为90.30%。
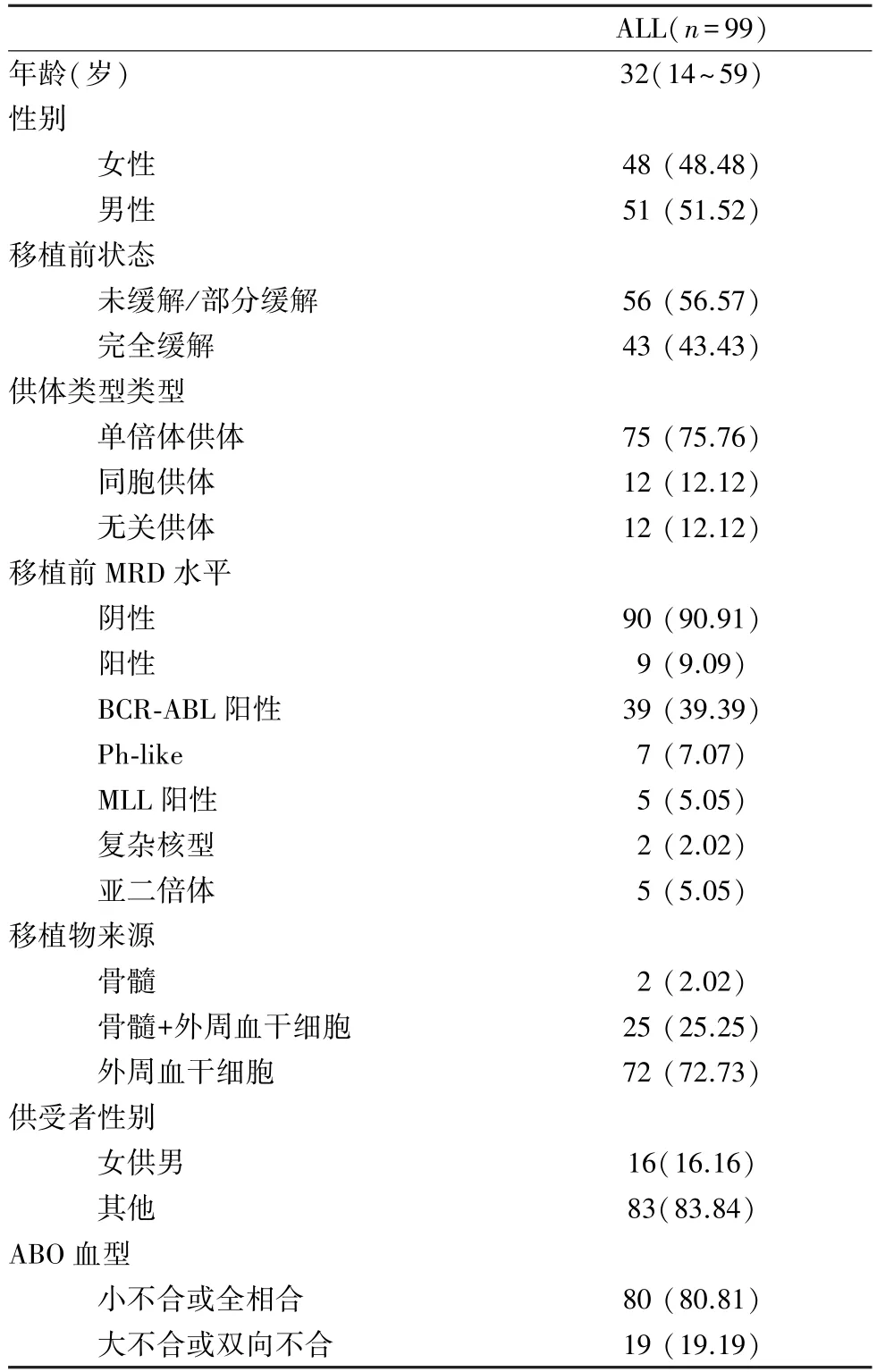
表1 患者临床特征 (n,%)
2.2 淋巴细胞亚群免疫重建 以我国九省健康成人淋巴细胞检测参考区间中的中位数为对照[7],我们比较了移植前和移植后30 d,60 d 和90 d 淋巴细胞亚群比例的变化,ALL 的患者移植前CD4+T 淋巴细胞比例中位数33.58% [24.44%;41.46%],显著低于正常人群36.66% [24.01%;49.05%],CD8+T 淋巴细胞比例中位数46.34% [34.03%;61.86%]高于正常人群25.40% [15.71%;38.24%],CD4+/CD8+比值中位数0.7294 [0.460 4;1.017 9] 低于正常人群1.531 6[1.315 3;1.760 1],CD16+CD56+NK 比例中位数10.25%[5.65%;14.25%] 也低于正常人群18.37% [6.37%;34.83%]。 相对于移植前,CD4+T 淋巴细胞比例在移植后30、60、90 d 均下降(P<0.01),CD8+T 淋巴细胞比例在移植后30 d 下降(P<0.01),在移植后90 d 上升(P<0.05),移植后60 d 差异无统计学意义,CD4+/CD8+比值在移植后30、60、90 d 均下降(30 d,P<0.05;60、90 d,P<0.01),CD16+CD56+NK 细胞比例在移植后30、60、90 d 均升高(P<0.01),见图1。
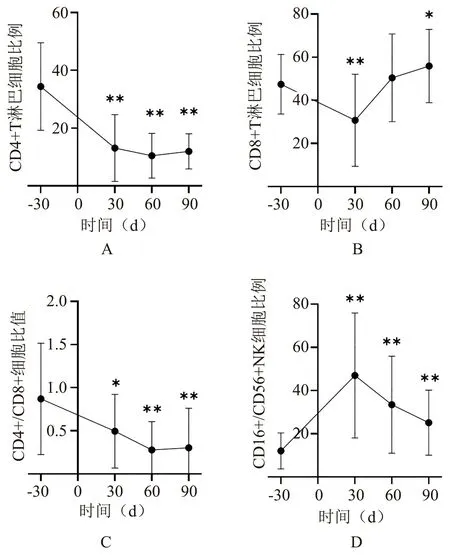
图1 患者淋巴细胞亚群变化
2.3 移植后各事件发生与淋巴细胞免疫重建 我们比较了移植后30 d,60 d,90 d 各时间点淋巴细胞亚群重建与100 d内aGVHD,CMV,EBV 等并发症的相关性,发现CD4+/CD8+比值与aGVHD 的发生正相关(OR 1.21,95CI 1.01~1.45,P<0.05)。 移植前及移植后30 d,无BSI 发生组CD16+CD56+NK 细胞绝对计数高于BSI 组,P<0.05;移植后60 d 和90 d,CMV 组CD4+T 细胞绝对计数均低于无CMV 感染组,P<0.05。 同时,移植后90 d,CMV 组CD4+/CD8+T 细胞比值低于无CMV 感染组,P<0.05。 Cox 回归分析显示,移植后60 d较高水平的CD4+T 细胞是发生100 d 内CMV 感染的保护性因素(HR 0.91, 95CI 0.84~0.99,P<0.05)。
3 讨论
ALL 的发生、发展和转归与其患者机体的免疫功能,尤其是细胞免疫功能密切相关[8-9]。 淋巴细胞是构成人体免疫系统的主要细胞,根据细胞表面的标记物和功能可以分为许多不同的群体。 临床上常用流式细胞术对外周血中的不同群体的淋巴细胞进行鉴别和计数,包括CD3+T 淋巴细胞,CD4+辅助/诱导T 淋巴细胞,CD8+抑制/杀伤T 淋巴细胞,CD19+B 淋巴细胞,CD16+CD56+NK 淋巴细胞等。 ALL 患者在疾病发展中,免疫微环境随之发生一定变化,疾病的多种因素会影响免疫细胞的产生、增殖及分化,使外周血的淋巴细胞数量与功能产生异常[10],导致免疫功能失调[11]。
Allo-HSCT 是ALL 患者重要的治疗手段,目前广泛应用于临床。 异基因造血干细胞移植预后依赖于造血系统和免疫系统的恢复,其中免疫系统的恢复包括免疫细胞数量的恢复和功能的重建。 移植后粒系和巨核系容易获得成功植入,但是移植后免疫活性细胞的重建迟于造血重建,同时受到受者基本情况、干细胞来源、预处理方案等多重因素的影响。移植后非特异性免疫细胞恢复最早,其中NK 细胞一般移植后2~3 周即可恢复[12],而特异性免疫细胞重建相对滞后,CD8+T 淋巴细胞一般移植后1 ~3 月逐渐恢复,CD4+T 淋巴细胞恢复通常需1 年以上,CD19+B 淋巴细胞移植后恢复时间不定,短至3 个月,长至1 年半以上[13]。 本研究中主要检测了90 d 内的淋巴细胞亚群,CD19+B 细胞在移植后90 d 内呈现持续低水平,没有办法做统计分析。
NK 细胞属于机体固有免疫系统,其功能依赖活化受体和抑制受体调节活性而非抗原提呈过程,故可以早于适应性免疫发生作用。 NK 细胞是allo-HSCT 后最早恢复的细胞可能与其发育成熟依赖骨髓微环境而并非胸腺有一定关系[14]。 研究提示NK 细胞功能异常与肿瘤复发及病毒感染有关[15-16],同时对于慢性感染患者具有保护作用[17-18]。 NK细胞与感染发生密切相关,可对于真菌、结核分枝杆菌、肺炎克雷伯菌、炭疽杆菌或伤寒沙门菌等革兰阳性和革兰阴性细菌产生直接杀伤[19-21]。 在造血干细胞移植过程中,NK 细胞移植后早期恢复有利于巩固移植物的植入,减少GVHD,并发挥移植物抗白血病(GVL)作用[22]。 Huttunen 等[23]研究发现经allo-HSCT 治疗的患者中,移植32 d NK 细胞数量达到>120/μL 水平者在移植后3 年内具有较高的PFS、较低复发率和移植相关死亡率。 在本研究中,未发生BSI 组在移植前和移植后30 d CD16+CD56+NK 细胞计数高于BSI 组,P<0.05。ALL 患者由于长期使用广谱抗生素、移植后长时间处于粒缺期、留置多个导管等因素,移植后易合并血流感染。 作为天然免疫的重要组成部分,NK 细胞在早期防御感染方面具有重要的作用,缺乏功能性NK 细胞的患者相对于NK 细胞功能正常的患者更易于感染,如本研究所示,BSI 组患者移植前CD16+CD56+NK 细胞计数较未发生BSI 组显著偏低,更低的NK 细胞水平意味着患者早期防御能力较差,提示患者移植后有更大的可能合并BSI。
T 淋巴细胞按照其表面标志的不同,可分为CD4+辅助/诱导T 淋巴细胞,CD8+抑制/杀伤T 淋巴细胞等亚群。 对外周血CD4+、CD8+T 淋巴细胞进行检测可以反映患者免疫功能发生的改变,辅助诊断肿瘤和机会性感染等的发生。CD4+、CD4+/CD8+比值减小与恶性肿瘤的发生、病毒感染有关。 ALL 患者allo-HSCT 后常常免疫功能低下,潜伏的CMV可能会重新被激活引起活动性感染,同时因非血缘造血干细胞和单倍体移植预处理中常规应用ATG,ATG 具有抑制T 淋巴细胞实现GVHD 效应的作用[24],但同时无法避免的影响免疫功能恢复,从而导致移植后患者抗病毒感染能力减弱。CMV 在感染患者机体后通过分泌毒性物质促进抑制免疫效应性和辅助性细胞因子,一方面可阻滞调节性T 细胞增殖,促使其减弱对免疫细胞的调节作用[25]。 另一方面可间接阻滞活性因子对T 淋巴细胞CD3+和CD4+亚群的激活作用,导致机体T 细胞分化成熟时出现异常,促使机体CD3+和CD4+T 淋巴细胞亚群的水平下降,进一步导致其对机体免疫功能的效应与辅助作用减弱,减轻机体杀伤性免疫细胞对CMV的杀伤作用[26]。 本研究中移植后60 d 和90 d, CMV 组CD4+T 细胞绝对计数均低于无CMV 感染组,差异有统计学意义,多因素分析移植后60 d 较高水平的CD4+T 细胞是发生100 d 内CMV 感染的保护性因素。 因此,移植后低水平CD4+T 细胞患者或需加强CMV 感染的预防与管理。
GVHD 是allo-HSCT 患者需要面临的重要挑战。 发生GVHD 的患者移植相关死亡率大幅上升,是否能及时判断GVHD 的发生并能进行抢先治疗大大影响移植成败。 高炎症状态是GVHD 的主要特点,有学者提出具有负调控炎症反应功能的Treg 细胞随GVHD 等级的增加呈下降趋势,有望成为预测急、慢性GVHD 的特异性指标[27-28]。 本研究中,根据是否合并急慢性GVHD 分组比较患者的淋巴细胞亚群,2组患者在CD4+T、CD8+T 及CD16+CD56+NK 细胞差异无明显统计学意义,不排除与随访时间较短和病例数较少有关。此外,本研究发现,移植后30 d CD4+/CD8+比值与aGVHD 的发生正相关(OR 1.21,95CI 1.01~1.45,P<0.05),提示移植后T 淋巴细胞重建可能影响aGVHD 的发生。 CD4+/CD8+比值是判断机体免疫功能的1 项重要临床指标,既往研究已证实CD4+T 淋巴细胞和CD8+T 淋巴细胞参与GVHD 的发生,但细胞亚群调节的具体机制有待临床进一步证实。
机体的免疫应答与淋巴细胞亚群之间的相互协作和相互制约关系密切。 免疫功能失调一方面可使机体发生感染,另一方面可导致自身免疫性疾病和超过敏反应。 T 淋巴细胞重建可能与移植后CMV 感染的发生相关,有助于早期识别临床CMV 感染。 更低的NK 细胞水平意味着患者早期防御能力较差,提示患者移植后有更大的可能并发BSI。 对于欲行异基因造血干细胞移植治疗的ALL 患者来说,淋巴细胞亚群水平监测尤为重要[23,29],动态监测淋巴细胞亚群水平可评估患者整体免疫功能水平,有利于移植后并发症的监测。
利益冲突:所有作者均声明不存在利益冲突。