糖尿病与非糖尿病患者社区获得性高毒肺炎克雷伯菌肝脓肿临床及病原学特征比较
2023-11-24叶静王媛熊璐颖肖永红
叶静,王媛,熊璐颖,肖永红
研究报告
糖尿病与非糖尿病患者社区获得性高毒肺炎克雷伯菌肝脓肿临床及病原学特征比较
叶静,王媛,熊璐颖,肖永红
浙江大学医学院附属第一医院 传染病重症诊治全国重点实验室,杭州 310003
高毒力肺炎克雷伯菌(hypervirulentpneumoniae,HvKP)造成侵袭性感染已在全球范围内被广泛报道,其感染者主要集中在患有糖尿病(diabetes mellitus,DM)、慢性肝病等基础疾病的社区人群,且容易发生全身迁徙性感染。本研究收集了本院2013年1月~2018年12月社区获得性肺炎克雷伯菌肝脓肿患者377名,男性占65.8%,其中49.6%有DM。DM患者易发生眼部及中枢神经系统(central nervous system,CNS)感染,治疗过程中更需要持续的局部脓肿引流,其中血糖控制差的患者继发血流感染(bloodstream infections,BSI)的比率更高。共获得HvKP菌株219株,K1/K2血清型占总数81.7%,K2型患者发生BSI的比率高于K1型。PCR检测结果表明,毒力基因(、、、、、、、)在K1/K2型菌株的携带率明显高于non-K1/K2型,ST23和ST65是最常见的多位点序列分型(multilocus sequence typing, MLST),分别属于K1及K2血清型。另外收集35株经典肺炎克雷伯菌(classicpneumoniae,cKP),其血清分型主要以非K1/K2型为主。HvKP的毒力基因携带率及黏性程度明显高于cKP,前者造成的原发性肝脓肿患者易出现多组织器官感染,但对除氨苄西林以外的临床常用抗菌药物表现出更高敏感性,经过有效的治疗,患者的总体预后较好。本研究对社区获得性高毒肺炎克雷伯菌的病原学特征进行分析,并结合患者临床特征进行阐述,可对临床及科研工作起到一定参考价值。
肝脓肿;高毒力肺炎克雷伯菌;糖尿病
近几十年来,高毒力肺炎克雷伯菌(hypervirulentpneumoniae,HvKP)逐渐引起临床及科研工作者的关注[1,2]。不同于经典肺炎克雷伯菌(classicpneumoniae,cKP),HvKP常引起健康且年轻的人群发生侵袭性感染,且起病环境常在社区[3]。其中社区获得性肝脓肿(liver abscess,LA)较为常见,患者易发生全身播散性感染[4]。自19世纪80年代以来,肺炎克雷伯菌已成为亚洲地区患者发生化脓性肝脓肿最常见的原因,并逐渐在全球播散。虽然患者总体死亡率较低,但易反复发作,且仍导致不少患者失明或遗留神经系统后遗症。即便在积极的治疗下,HvKP脑膜炎也可能快速进展至病人死亡[5],因此,及时识别及诊治HvKP感染极为重要。过去常使用拉丝实验、相关毒力基因的鉴定以及检测铁载体相关蛋白表达等作为区分HvKP及cKP的依据,但近些年研究已证实上述病方法的特异性较差[6]。Russo等[7]建议从临床角度定义HvKP,即从具有组织侵袭性感染临床综合征(例如,肝内和肝外脓肿、坏死性筋膜炎或眼内炎)的门诊患者中分离的菌株。本研究以本院收集的社区获得性肺炎克雷伯菌肝脓肿患者为研究对象,通过分析患者的临床及病原学差异,以期指导帮助医务人员早期识别及诊治HvKP引起的侵袭性感染,从而改善患者的临床预后,降低死亡率及严重并发症发生率。
1 对象与方法
1.1 研究对象
回顾性收集浙江大学医学院附属第一医院2013年1月~2018年12月社区获得性肺炎克雷伯菌肝脓肿患者的临床资料及菌株。入选标准:(1)患者有畏寒寒战、发热、腹痛或目黄肤黄等临床表现;(2)影像学(B超、CT或MRI)显示出典型的细菌性肝脓肿表现;(3)经皮肝穿刺或手术引流脓液和/或血液培养出肺炎克雷伯菌;(4)入院前或入院后48 h内起病。排除标准:(1)脓液/血液中培养出其他病原体;(2)患者年龄小于18周岁。同时选取无侵袭性感染的患者尿液中培养到的肺炎克雷伯菌作为对照菌。使用VITEK 2 COMPACT自动微生物鉴定系统(Biomerieux,法国)和MALDI-TOF-MS (Bruker Daltonics,德国)进行菌株鉴定。本研究已获得浙江大学附属第一医院临床研究伦理委员会批准。
1.2 临床信息采集
通过电子住院病历系统,收集患者的完整病历信息。主要数据包括:患者的基本信息,基础疾病,临床表现,影像学表现,炎症指标,肝功能、肾功能,有无合并/迁徙感染,治疗及患者的预后。
1.3 体外药物敏感性实验
根据美国临床实验室标准化研究所(clinical and laboratory standards institute, CLSI)标准,分别用琼脂稀释法和微量肉汤法对所有肺炎克雷伯菌菌株进行体外药物敏感性实验,抗菌药物主要包括青霉素类、头孢菌素类、氨基糖苷类、喹诺酮类及碳青霉烯类等抗菌药物。质控菌株为肺炎克雷伯菌ATCC700603。敏感与耐药判读参照CLSI M100-S26文件。
1.4 拉丝实验
将菌株分别接种于琼脂平板上,置于37℃恒温孵箱培养10 h。用灭菌接种环缓慢向上挑起菌落,若过程中出现丝状物并且测量长度≥5 mm,则为拉丝实验阳性;反之,则为阴性[8]。因直接从冰冻保存液接种的菌株黏性较弱,影响菌株实验真实性,故在拉丝实验前进行了二代培养[9]。
1.5 血清型和毒力基因
高毒力肺炎克雷伯菌常见的6种血清分型为:K1、K2、K5、K20、K54及K57。分别利用特定引物进行PCR,将PCR产物进行凝胶电泳,利用紫外凝胶成像系统拍照,记录电泳条带结果。同时采用上述方法鉴定菌株的毒力基因。本研究所用到的引物均由杭州擎科生物科技有限公司合成,引物序列及退火温度见表1。
1.6 多位点序列分型(multilocus sequence typing,MLST)
采用PCR方法分别扩增肺炎克雷伯菌的7对持家基因:。将电泳产物进行双向测序,根据序列结果在网站(https://bigsdb.pasteur.fr/cgi-bin/bigsdb/bigsdb.pl?db=pubmlst_klebsiella_seqdef&page=batchSequenceQuery)上比对ST型。比对等位基因编码组合与MLST库中国已提交的肺炎克雷伯菌的等位基因编码组合,获得MLST分型。
1.7 统计分析
所有数据均应用IBM SPSS Statistics 26软件进行统计分析,<0.05被认为差异有统计学意义。分类变量采用皮尔逊卡方检验,连续性变量符合正态分布的采用检验,偏态分布的采用秩和检验。连续性变量用平均数±标准差表示,分类变量用频数占总体或各组的百分位数来表示。
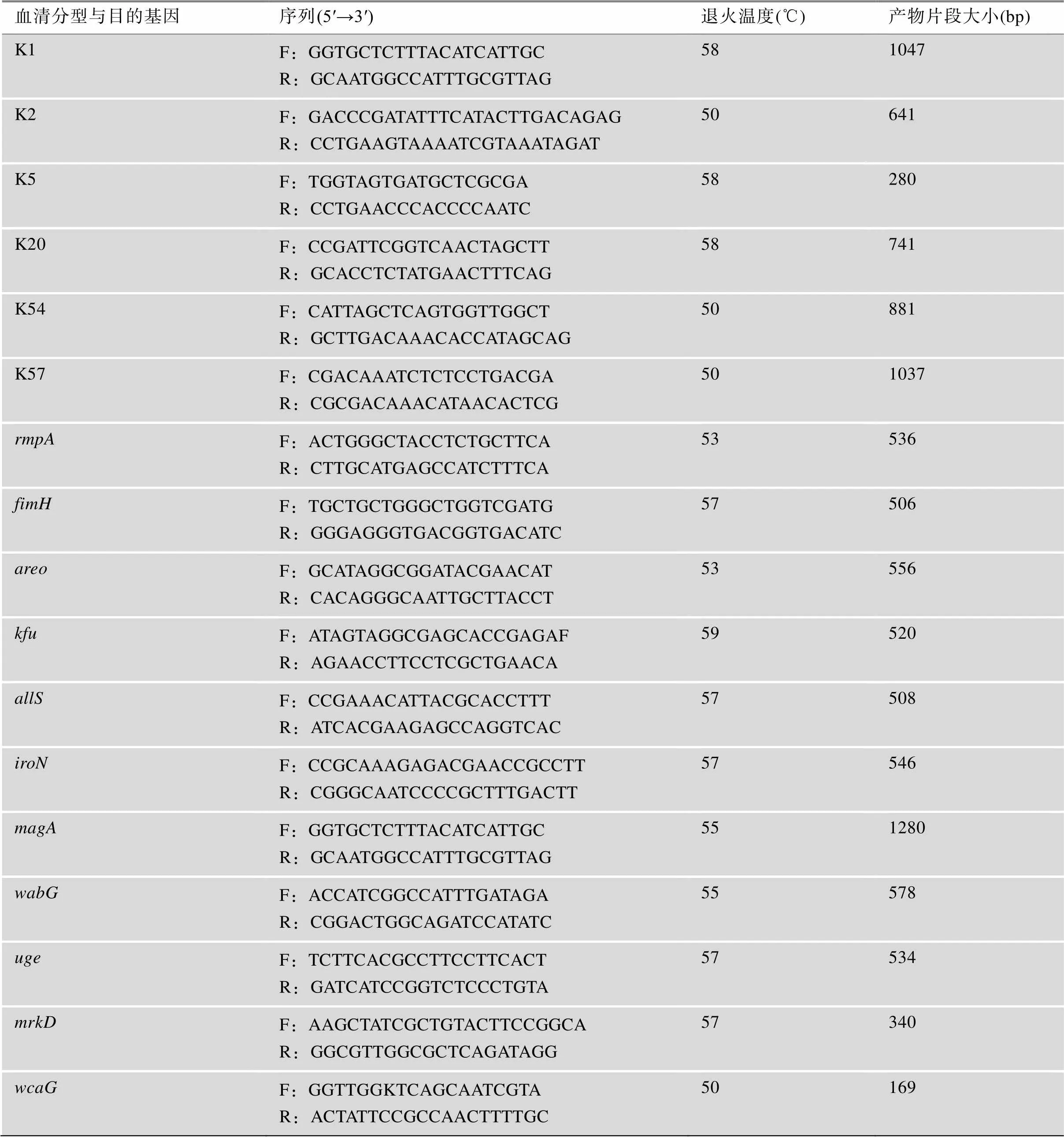
表1 PCR扩增的引物序列及目的基因片段大小
2 结果与分析
2.1 患者一般情况及基础疾病
本研究共收集浙江大学附属第一医院2013年1月~ 2018年12月社区获得性肺炎克雷伯菌肝脓肿患者377名。377名患者中,248(65.8%)为男性,年龄18~90岁(中位数为59岁)。其中109名患者有长期饮酒习惯。377名患者中有糖尿病的共187例,其中13例既往并无糖尿病史,而因本次肝脓肿就诊时发现血糖升高而初次确诊糖尿病。其他基础疾病中,高血压病129例,慢性胆囊炎150例,胆道结石/胆囊结石91例,恶性肿瘤病18例,乙型肝炎21例,脂肪肝55例名,肝硬化16例,胆囊切除44例。糖尿病组的高血压及胆囊炎患者明显多于非糖尿病组,分别为(41.2%27.4%<0.05)及(46.0%33.7%<0.05)。
2.2 临床表现、实验室和影像学检查、治疗及预后
发热为肝脓肿患者最常见的临床症状,共365(96.8%)名患者出现体温升高,其中225(59.7%)名患者发热前出现畏寒寒战,290(76.9%)名患者最高体温超过38.5摄氏度。116(30.8%)名患者出现腹痛症状,其中82(21.8%)名患者的腹痛位于右上腹。其他症状包括恶心呕吐、肌肉酸痛、乏力纳差、腹胀腹泻、咳嗽咳痰、头痛等感染性疾病常见非特异性症状,少部分患者出现视力下降。41(10.9%)名患者出现皮肤巩膜黄染,33(8.8%)名患者在临床体格检查中发现肝脏增大。糖尿病与非糖尿病患者在畏寒寒战发生率上,差异有统计学意义(64.7%54.7%<0.05)。
在实验室及影像学检查结果中,最显著的检查结果为炎症指标升高,但糖尿病组与非糖尿病组之间无明显差异。凝血功能、肝功能等水平在两组间无明显差异。糖尿病组的血红蛋白、血清白蛋白水平、总胆红素、直接胆红素、血清肌酐、甲胎蛋白均低于非糖尿病组,而腺苷酸脱氨酶、癌胚抗原、糖抗原125、糖抗原199水平均高于非糖尿病组,以上差异均具有统计学意义(<0.05)。纳入患者肝脏影像学多表现为单发脓肿,占76.1% (287/377),23.9%的患者具有2个及以上脓肿(90/377)。平均脓肿长径为7.1cm (正常参考值:5.5~8.6),直径大于10cm的巨大脓肿占比为13.2%,直径5~10cm的大脓肿占比68.0%,直径小于5cm的小脓肿占比18.8%。脓肿位置主要在肝右叶,占72.1%,其次为肝双叶13.8%、肝左叶12.7%及肝交界1.3%。
并发血流感染(bloodstream infections,BSI)的有96例(25.5%),肺部感染有183例(48.5%)(包括肺脓肿5例),眼部感染10例(2.7%),中枢神经系统(central nervous system,CNS)感染5例(1.3%),皮肤软组织感染4例(1.1%),腹腔其他部位感染8例(2.1%),泌尿系感染7例(1.9%),发生感染性休克的有11例(2.9%)。糖尿病组眼部感染及CNS感染的发生率均高于非糖尿病组对应感染发生率(表2)。以糖化血红蛋白HbA1c≥7%为标准,血糖控制差的糖尿病患者在发生肝脓肿时更容易发生BSI(38.2%16.0%,<0.05)。
所有377名患者均接受了静脉滴注抗生素治疗,抗菌药物治疗贯穿于整个治疗期间。87.3%的患者采用了单药治疗,60.4%采用碳青霉烯类抗菌药物治疗。有351名(93.1%)患者采用了抗生素联合经皮肝穿刺抽脓液治疗,其中116名(30.8%)患者住院期间进行多次穿刺抽液治疗,231(61.3%)名患者采取了留置引流管持续引流。其中糖尿病组的患者放置引流管率高于非糖尿病组,为(67.9%54.7%),差异具有统计学意义(<0.05)。98.4%患者经过治疗后,症状较前好转,炎症指标下降,肝部脓肿较前减少/缩小(图1),预后良好。3名患者死亡,均为80岁以上老年,合并BSI、肺部感染,住院期间出现感染性休克。另有3名患者因眼部感染后遗留视力障碍,其中2名行眼球摘除术。
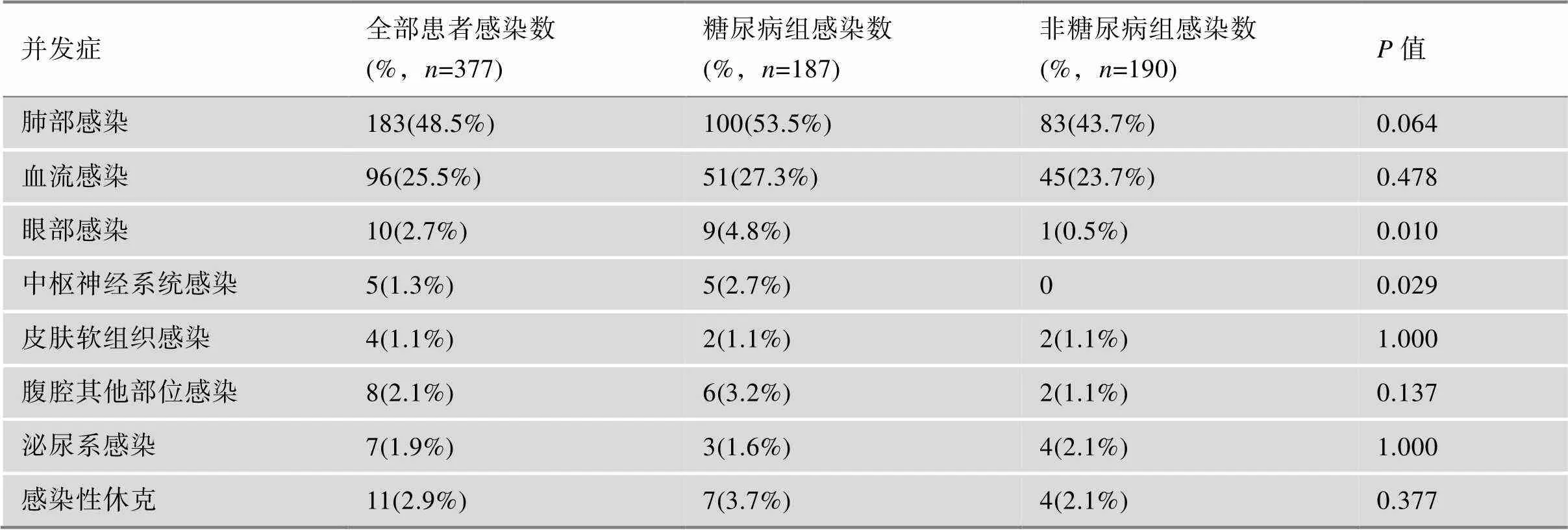
表2 有无糖尿病基础疾病的肺炎克雷伯菌肝脓肿患者的并发症比较

图1 肺炎克雷伯菌肝脓肿患者的腹部彩超表现
A:治疗前的彩超结果(2018年12月10日)。B:经皮肝穿刺置管引流后的彩超结果(2019年01月09日)。
2.3 菌株的抗菌药物敏感性分析
获得来自社区获得性肝脓肿患者的219株HvKP菌株,以及来自社区获得性尿路感染患者的35株cKP菌株,共254株菌。社区来源的菌株对氨苄西林表现为高耐药率,其中HvKP对氨苄西林敏感率仅有0.46%,cKP对对氨苄西林敏感率为0.8%。HvKP对氨苄西林/舒巴坦复合制剂的敏感率为87.7%;对环丙沙星及左氧氟沙星的敏感率分别为94.9%和88.5%;对其他青霉素类、头孢菌素类、氨基糖苷类及碳青霉烯类等抗菌药物均表现出高度敏感性(敏感率>95%)。cKP对碳青霉烯类的敏感率均高于90%:厄他培南92.0%,亚胺培南96.0%。对其他青霉素类、头孢菌素类、氨基糖苷类及喹诺酮类等抗菌药物敏感率均<90%。除氨苄西林、左氧氟沙星及亚胺培南以外,cKP对上述抗菌药物敏感性均低于HvKP。
2.4 荚膜血清及基因组分型
在219株HvKP中,K1血清型占比57.1% (125/219),K2血清型占比24.7%(54/219),其他血清型占比18.3%(40/219)。而在35株cKP中,71.4%(25/35)的菌株未检测出上述6种血清型,属于其他型别。另外有8.5%(3/35)为K1血清型,14.3%(5/35)为K2血清型,K5及K20血清型的菌株各检测出1株。HvKP中总共分出28种ST分型。K1血清型的菌株共分出9种ST型:主要为ST23型有96株及ST700型10株;其余型别各有1至2株。K2血清型的菌株共分出7种ST型:ST65型有23株,ST86型11株;ST25型9株;ST375型5株;ST374型2株;ST380型2株;ST2165型2株。K5血清型的菌株有1株ST60及1株ST1049。K20血清型的菌株有2株ST420及1株ST268。K54血清型的6株菌均为ST29型。K57血清型的3株菌均为ST412型。35株cKP中总共分出9种ST分型,3株ST23型,属于K1血清型;5株ST65型,属于K2血清型;1株K20血清型的为ST60型;1株K20血清型的为ST420型。未知型别的25株菌分别属于ST37、ST218、ST1746、ST412及ST596。
2.5 毒力基因携带率及黏性程度比较
在HvKP中,所测的11种毒力基因中的携带率最高,为100%,其次为及,为99.5%,之后是、、,均为98.2%,为92.%,、(60.3%)、(54.3%)、(57.1%)。发现在、、、、、、、这几种所测毒力基因上,K1/K2血清型菌株的携带率明显高于non-K1/K2型,差异具有统计学意义(< 0.05)。其中所有的K1血清型菌株均携带基因,其他的非K1型菌株则不携带。在、、、、、、这几种所测毒力基因上,HvKP菌株的携带率明显高于cKP,差异具有统计学意义(<0.05)(表3)。与HvKP相比,cKP中K1/K2血清型菌株占比明显更低,差异具有统计学意义(<0.05)。共有119株菌株表现为拉丝实验阳性(图2),判定为高黏度肺炎克雷伯菌(hypermucoviscouspneumoniae,HmKP),剩下的100株为non-HmKP菌株。K1/K2与non-K1/K2两组菌株间的黏性程度无明显差异。35株cKP菌株中,检测出7株(20%)HmKP,高黏度菌株占比明显少于HvKP (<0.05)。而将219株HvKP中的HmKP及non-HmKP菌株进行毒力基因携带率比较,发现仅在、、这几种所测毒力基因上,HmKP菌株的携带率明显高于non-HmKP菌株。同时,将219株HvKP中按患者基础疾病分为糖尿病组与非糖尿病组,进行了血清分型、黏性程度及毒力基因携带情况的比较,发现两组间并无明显差异(>0.05)(表4)。

表3 HvKP与cKP的血清分型、黏性程度及毒力基因携带情况比较
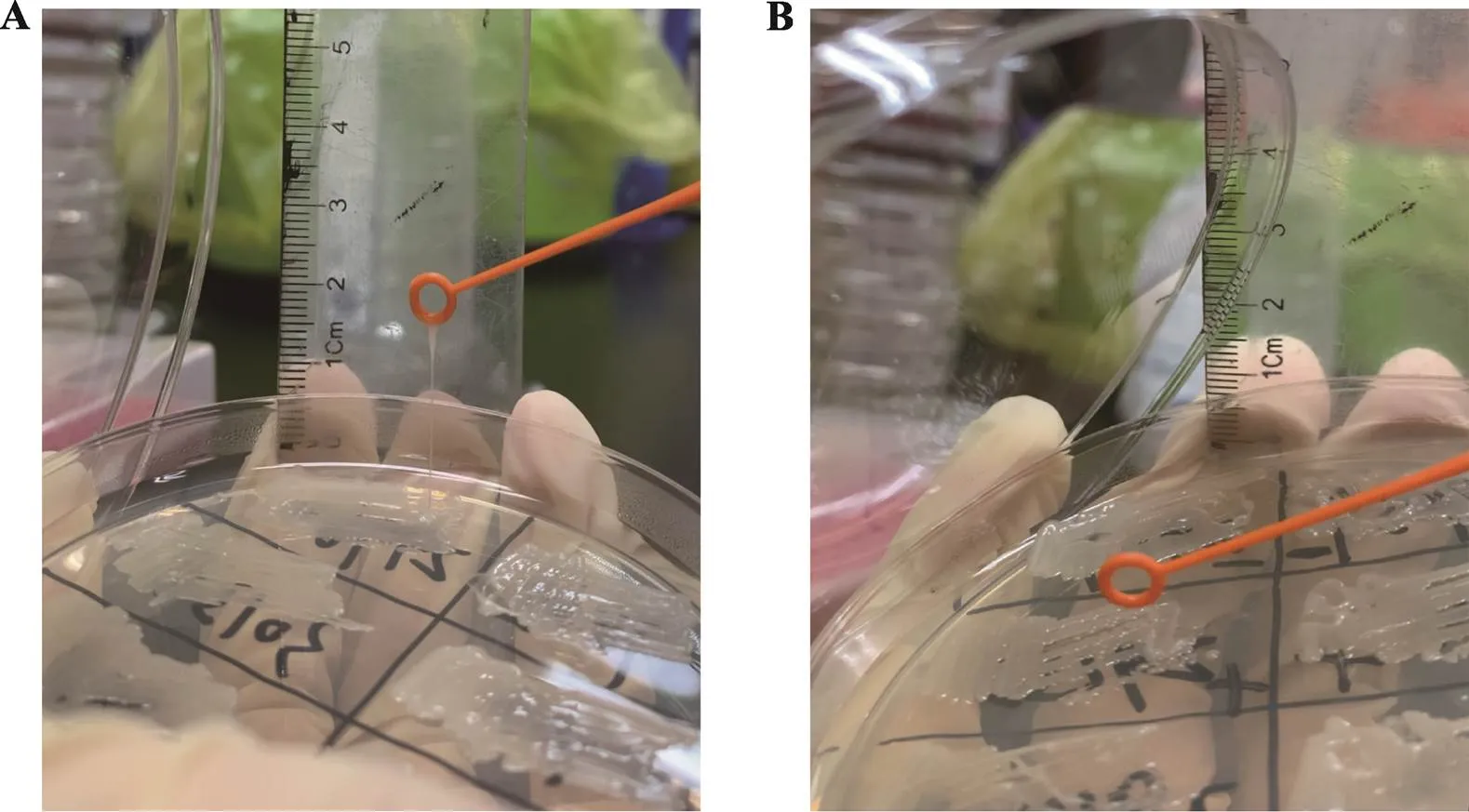
图2 用灭菌接种环挑起琼脂平板上的菌落形成丝状物
A:用灭菌接种环缓慢向上挑起HmKP菌落,出现丝状物并且测量长度≥5 mm。B:用灭菌接种环缓慢向上挑起non-HmKP菌落,不出现丝状物或丝状物测量长度<5 mm。
3 讨论
有研究表明,糖尿病是HvKP侵袭性感染的独立危险因素[10]。本研究发现,社区获得性原发性肺炎克雷伯菌肝脓肿患者中,约一半患者有糖尿病基础。大多数糖尿病患者初次就诊时无症状,在常规实验室评估中发现高血糖而确诊,本研究糖尿病组的患者中亦有7%既往并无糖尿病史,而因本次肝脓肿就诊时发现血糖升高而确诊。并且本研究中糖尿病患者发生社区获得性肺炎克雷伯菌肝脓肿时,眼部感染及CNS感染的发生率高于非糖尿病患者。在治疗过程中,糖尿病组的患者放置引流管率高于非糖尿病组,表明糖尿病患者的临床治疗过程中更需要持续的脓肿引流。与糖尿病患者易患其他病原体感染一样,这可能与高糖环境下,机体的免疫下降有关。也有研究[11,12]证明,葡萄糖可以增加HvKP荚膜多糖的产量。
除糖尿病以外,大多患者无其他免疫缺陷性疾病,与其他细菌性肝脓肿相比,HvKP肝脓肿患者中男性比例更高且年龄较轻。所有377名肝脓肿患者中,25.5%并发BSI,有2.7%的患者合并了眼部感染,包括眼内炎及眼部脓肿,大部分表现为视力下降,虽然经过抗菌药物的使用及局部玻璃体切割或玻璃体内药物注射,仍有2名患者最终永久性失明。早期的视力下降容易被误认为是糖尿病并发的视网膜微血管病变,而导致眼部感染未能及时发现而延误诊断及治疗。2.9%的患者病程中发生过感染性休克,1.3%的患者出现了CNS感染,包括脑膜炎、脑脓肿。虽然合并肺部感染患者近一半,但大部分患者影响学上表现为渗出性病病变而非实性脓肿,且未获得呼吸道标本培养的同种细菌,无法确认肺部感染是否由肺炎克雷伯菌造成。另外还有少部分患者出现虽然皮肤软组织感染、肝外腹腔其他部位感染及泌尿系感染等。患者出现的转移性感染多,但在接受了及时有效的治疗后,大部分患者仍然预后良好。
根据临床定义,本研究中所获得的219株肺炎克雷伯菌均为HvKP,其中中主要荚膜分型为K1血清型(57.9%),但K2血清型患者发生BSI的比率高于K1血清型(29.6%24.8%)。符合过去研究,K1血清型与肝脓肿相关,K2型则与BSI等其他严重疾病相关[10]。有研究[13]表明,同样是+的菌株,K1/K2血清型抗吞噬作用及毒力明显强于non-K1/K2,且+的K1型菌株与-的K2型菌株有着相同的抗吞噬作用及毒力,明显强于non-K1/K2菌株,说明荚膜血清型才是HvKP的主要毒力因素,而不是或毒力基因,本研究中219株HvKP也主要为K1/K2血清型菌株。在、、、、、、、这几种所测毒力基因上,K1/K2血清型菌株的携带率明显高于non-K1/K2型。其中,基因为K1血清型肺炎克雷伯菌所特有。
过去有研究[14]表明K1血清型菌株毒力明显高于其他分型,K2与其他分型之间无显著差异,且K1血清型是使PLA发展为严重的眼部或CNS并发症唯一显著危险因子。本研究中,发生眼部感染及CNS感染的共11名患者中,所感染的菌株为有8株为K1血清型,2株为K2血清型,但差异无统计学差异(>0.05)。
与cKP相比,HvKP中K1/K2血清型菌株占比明显更高,而K1/K2血清型菌株毒力明显强于non-K1/K2[12],更能造成患者发生侵袭性感染。虽然HvKP中高黏性菌株率高于cKP,细菌的高黏性表型与菌株产生大量的荚膜多糖有关,而荚膜具有抗吞噬作用,能够抵御抗菌肽、补体和宿主诱导的炎症反应[14]。但仅有54.3%的HvKP表现为拉丝实验阳性,而cKP中亦有20.0%,因此以往研究中单用拉丝实验区分HvKP与cKP的方式并不合适。同为社区患者来源的菌株,与cKP相比,HvKP菌株对临床常用的抗菌药物敏感性更高,符合过去研究[15]。在、、、、、、这几种所测毒力基因上,HvKP菌株的携带率明显高于cKP。但在、、及这4种毒力基因上,cKP的携带率依然高于90%。HvKP与cKP菌株中基因携带率均为100%。因此,毒力基因携带情况亦不能作为区分HvKP与cKP的标准。
HvKP虽然易在社区环境相对健康的人群中造成原发性肝脓肿,且部分伴有迁徙性感染,但菌株对大多数临床常用抗菌药物表现出敏感性,经过有效的治疗(抗菌药物的使用以及局部脓肿穿刺引流),患者的总体预后较好。糖尿病可能为HvKP的易感因素,且这部分患者更易发生多处转移性感染,需要持续的局部脓肿引流,血糖控制差的糖尿病患者继发BSI的比率高。但糖尿病组与非糖尿病组的血清分型、黏性程度及毒力基因携带情况的差异并无统计学意义。K1和K2血清型及ST23和ST65序列型是HvKP最常见的分型,K1/K2血清型的HvKP菌株毒力程度明显高于non-K1/K2型,基因为K1血清型所特有。HvKP毒力基因携带率及黏性菌株率明显高于cKP,但对抗菌药物敏感性更高。基于临床定义的HvKP比过去研究中采用拉丝实验或等毒力基因来鉴定HvKP与cKP更合适。
[1] Chen YC, Lin CH, Chang SN, Shi ZY. Epidemiology and clinical outcome of pyogenic liver abscess: an analysis from the National Health Insurance Research Database of Taiwan, 2000–2011., 2016, 49(5): 646–665.
[2] Chang FY, Chou MY. Comparison of pyogenic liver abscesses caused bypneumoniae and non-pneumoniae pathogens., 1995, 94(5): 232–237.
[3] Russo TA, Marr CM. Hypervirulentpneumoniae.Rev, 2019, 32(3): e00001–e00019.
[4] Lederman ER, Crum NF. Pyogenic liver abscess with a focus onpneumoniae as a primary pathogen: an emerging disease with unique clinical characteristics., 2005, 100(2): 322–331.
[5] Oh H, Heo ST, Kim M, Kang CH, Yoo JR. Devastating community-acquired bacterial meningitis caused by hypervirulentpneumoniae in an immunecompetent patient., 2021, 17(3): 484–486.
[6] Russo TA, MacDonald U, Hassan S, Camanzo E, LeBreton F, Corey B, McGann P. An assessment of siderophore production, mucoviscosity, and mouse infection models for defining the virulence spectrum of Hypervirulentpneumoniae.e, 2021, 6(2): e00045–21.
[7] Russo TA, Olson R, Fang CT, Stoesser N, Miller M, MacDonald U, Hutson A, Barker JH, La Hoz RM, Johnson JR. Identification of Biomarkers for Differentiation of Hypervirulentpneumoniae from Classical K. pneumoniae., 2018, 56(9): e00776–18.
[8] Fung CP, Lin YT, Lin JC, Chen TL, Yeh KM, Chang FY, Chuang HC, Wu HS, Tseng CP, Siu LK.pneumoniae in gastrointestinal tract and pyogenic liver abscess., 2012, 18(8): 1322–1325.
[9] Yu WL, Ko WC, Cheng KC, Lee HC, Ke DS, Lee CC, Fung CP, Chuang YC. Association betweenandgenes and clinical syndromes caused bypneumoniae in Taiwan., 2006, 42(10): 1351–1358.
[10] Li LJ, Yuan ZY, Chen DN, Xie XY, Zhang BS. clinical and microbiological characteristics of invasive and hypervirulentpneumoniae infections in a teaching hospital in China., 2020, 13: 4395–4403.
[11] Lai YC, Peng HL, Chang HY. RmpA2, an activator of capsule biosynthesis inpneumoniae CG43, regulates K2 cps gene expression at the transcriptional level., 2003, 185(3): 788–800.
[12] Lin CT, Chen YC, Jinn TR, Wu CC, Hong YM, Wu WH. Role of the cAMP-dependent carbon catabolite repression in capsular polysaccharide biosynthesis inpneumoniae., 2013, 8(2): e54430.
[13] Yeh KM, Kurup A, Siu LK, Koh YL, Fung CP, Lin JC, Chen TL, Chang FY, Koh TH. Capsular serotype K1 or K2, rather thanand, is a major virulence determinant forpneumoniae liver abscess in Singapore and Taiwan., 2007, 45(2): 466–471.
[14] Moranta D, Regueiro V, March C, Llobet E, Margareto J, Larrarte E, Garmendia J, Bengoechea JA.pneumoniae capsule polysaccharide impedes the expression of beta-defensins by airway epithelial cells., 2010, 78(3): 1135–146.
[15] Fang CT, Lai SY, Yi WC, Hsueh PR, Liu KL, Chang SC.pneumoniae genotype K1: an emerging pathogen that causes septic ocular or central nervous system complications from pyogenic liver abscess., 2007, 45(3): 284–293.
Comparison of clinical and microbiological characteristics of community-acquired hypervirulentliver abscess in diabetic and non-diabetic patients
Jing Ye, Yuan Wang, Luying Xiong, Yonghong Xiao
Invasive infection caused by hypervirulentpneumoniae (HvKP) has been reported worldwide. Most of the patients are community population, related to diabetes mellitus (DM), chronic liver disease and other basic diseases, which prone to systemic migratory infection. In this study, we collected 377 patients with community acquiredpneumoniae liver abscess in our hospital from January 2013 to December 2018, 65.8% of whom were male, and 49.6% had DM. Patients with DM are prone to eye and central nervous system (CNS) infection, which need continuous local abscess drainage during treatment. Among them, patients with poor blood glucose control have a higher rate of blood stream infections (BSI). 219 strains of HvKP were obtained, with K1/K2 Serotype accounted for 81.7%. The incidence of BSI in K2 patients was higher than that in K1 patients. The PCR results indicate that the carrying rate of virulence genes (、、、、、、、) in K1/K2 type strains is significantly higher than that in non K1/K2 type strains. ST23 and ST65 are the most common multilocus sequence typing (MLST), which belong to K1 and K2 Serotype respectively. All of HvKP strains showed high sensitivity to commonly used clinical antibiotics other than ampicillin, with 54.3% of the strains exhibiting high viscosity characteristics. Meanwhile, 35 classicpneumoniae (cKP) strains were collected, and their serum typing is mainly non K1/K2. The carrying rate of virulence genes and viscosity degree in HvKP are significantly higher than those in cKP. Primary liver abscess caused by HvKP is prone to multiple tissue and organ infections, but it shows higher sensitivity to most commonly used antibiotics in clinical practice except for ampicillin. After effective treatment, the overall prognosis of patients is better.This study analyzes the pathogenic characteristics of HvKP and elaborates on the clinical characteristics of patients, which can provide reference for clinical and scientific research work.
liver abscess; hypervirulentpneumoniae; diabetes mellitus
2023-06-19;
2023-09-18;
2023-09-29
浙江省重点研发计划(编号:2021C03068),国家自然科学基金(编号:81971984)和济南微生态生物医学山东实验室研究项目(编号:JNL-2022006B)资助[Supported by the Key Research and Development Program of Zhejiang Province (No. 2021C03068), the National Natural Science Foundation of China (No. 81971984), and the Research Project of Jinan Microecological Biomedicine Shandong Laboratory (No. JNL-2022006B)]
叶静,硕士,医师,研究方向:传染病学。E-mail: 21918251@zju.edu.cn
肖永红,博士,教授,研究方向:传染病学。E-mail: xiao-yonghong@163.com
10.16288/j.yczz.23-167
(责任编委: 谢建平)