血清S-100β NSE MBP动态变化对新生儿颅内出血预后的评估价值
2023-11-23云磊刘军付杰
云 磊 刘 军 付 杰
亳州市人民医院,安徽 亳州 236800
颅内出血(intracerebral hemorrhage,ICH)是脑血管破裂引起血液外溢至颅腔所致[1]。新生儿ICH由早产、产伤或缺氧引起,可损害中枢神经系统功能,致死、致残率较高,且存活者可遗留神经系统后遗症[2]。故早期评估预后对治疗决策至关重要。近年来,S-100β蛋白(serum S-100β protein,S-100β)、神经元特异性烯醇化酶(neuron specific enolase,NSE)、髓鞘碱性蛋白(myelin basic protein,MBP)是新型神经特异性血清标志物,与ICH 的关系日益受到医学界的关注。S-100β是表达于中枢神经系统的钙结合蛋白,可营养神经、平衡细胞内外钙离子浓度、传导细胞内外的信号。当脑损伤时,S-100β从胞液中渗出进入脑脊液,再经受损血-脑脊液屏障进入血液,释放炎症介质,使脑组织受损,故S-100β可反映神经功能损伤[3-4]。NSE是存在于神经内分泌组织中的烯醇化酶,在脑细胞中活性最高,可维持细胞兴奋性、增强神经细胞对缺氧的耐受。正常情况下血液中NSE含量低,脑损伤时神经细胞崩解、破坏,该酶进入脑脊液和血液后剧增,故可判断脑损伤程度[5-6]。MBP 是中枢神经系统中的蛋白质,其水平升高是急性脑损伤和脱髓鞘改变的生化指标[7]。研究表明MBP水平参与颅脑损伤的发生发展[8]。但此类研究在新生儿中较少见,本研究探讨血清S-100β、NSE、MBP 动态变化对新生儿颅内出血预后的评估价值,旨在改善患儿预后。
1 资料与方法
1.1 一般资料选取2019-06—2023-06 亳州市人民医院收治的85 例ICH 新生儿作为观察组,并选取同期分娩的健康新生儿70 例作为对照组。纳入标准:(1)新生儿ICH 符合相关[9]诊断,并经头颅超声确诊;(2)患儿家属知情同意。排除标准:(1)遗传代谢性疾病者;(2)先天性心脏病、肾脏疾病者;(3)低血糖脑病、胆红素脑病、中枢神经系统感染等特定中枢神经系统疾病者。观察组男46 例,女39 例,胎龄30~42(37.75±2.60)周;出生体质量1 560~3 650(3 066.71±38.49) g;出 生 至 就 诊 时 间12~70(28.50±7.64)h;出血分度:Ⅰ度20例,Ⅱ度35例,Ⅲ度25 例,Ⅳ度5 例;出血部位:室管膜下43 例,脑实质22 例,硬膜下12 例,脑室内8 例。对照组男41例,女29 例,胎龄32~42(38.02±2.55)周;出生体质量1 640~3 665(3 074.20±38.57)g。2组患儿一般资料比较差异无统计学意义(P >0.05),具有可比性。根据观察组患儿预后情况分为痊愈组(n=55)和未愈组(n=30)。本研究经亳州市人民医院伦理委员会批准。
1.2 方法
1.2.1 新生儿脑内出血分级[10]:Ⅰ级:出血限于室管膜下,不伴脑室内出血;Ⅱ级:不伴脑室扩张的ICH;Ⅲ级:ICH(>50%脑室区域)伴脑室扩大;Ⅳ级:脑室内出血合并脑实质出血或脑室周围出血性梗死。
1.2.2 血清S-100β、NSE、MBP水平测定:抽取新生儿静脉血5 mL,3 000 r/min下离心15 min,分离上清液后采用酶联免疫吸附法(enzyme-linked immunosorbent assay, ELISA)测定血清S-100β、NSE、MBP 水平。
1.2.3 治疗方法及预后判断标准:观察组采取对症治疗,包括止血、降压、抗惊厥等,必要时可采取高压氧治疗。治愈:临床症状、体征消失;未愈:(1)症状有所改善,但存在神经系统症状;(2)症状无明显改善甚至加重;(3)死亡[11]。
1.3 统计学方法采用SPSS 20.0软件处理数据,计量资料以均数±标准差(±s)表示,行单因素方差分析及LSD-t 检验,采用受试者工作特征曲线(receiver operating characteristic,ROC)分析血清S-100β、NSE、MBP水平对新生儿颅内出血患儿预后不良的预测价值,其中AUC<0.5 无价值,0.5~0.7 诊断价值较低,0.7~0.9 诊断价值中等,>0.9 诊断价值较高,P<0.05为差异有统计学意义。
2 结果
2.1 2 组患儿出生后不同时间血清S-100β、NSE、MBP 水平比较观察组出生后24 h、72 h、7 d 的血清S-100β、NSE、MBP 水平高于对照组(P<0.05),观察组出生后72 h 血清S-100β、NSE、MBP 水平最高,出生后7 d开始下降,但与对照组比较差异有统计学意义(P<0.05),见表1。
表1 2组患儿出生后不同时间血清S-100β、NSE、MBP水平比较 (μg/L,±s)Table 1 Comparison of serum S-100β,NSE and MBP levels between the two groups at different time after birth (μg/L,±s)

表1 2组患儿出生后不同时间血清S-100β、NSE、MBP水平比较 (μg/L,±s)Table 1 Comparison of serum S-100β,NSE and MBP levels between the two groups at different time after birth (μg/L,±s)
组别观察组对照组t值P值n S-100 β NSE MBP 85 70出生后24 h 1.91±0.48 0.15±0.08 30.316<0.001出生后72 h 2.72±0.78 0.17±0.12 27.075<0.001出生后7 d 1.60±0.24 0.16±0.10 46.935 0.507出生后24 h 22.48±6.93 7.86±2.03 17.050<0.001出生后72 h 28.43±8.28 8.10±3.01 19.500<0.001出生后7 d 21.66±6.33 7.99±2.11 13.451<0.001出生后24 h 4.59±0.76 2.40±0.12 23.852<0.001出生后72 h 11.89±1.80 2.44±0.18 43.720<0.001出生后7 d 4.12±0.49 2.42±0.14 28.084<0.001
2.2 不同分级ICH 患儿血清S-100β、NSE、MBP 水平比较ICH Ⅳ级患儿出生后24 h、72 h、7 d的血清S-100β、NSE、MBP 水平高于ICH Ⅲ级、Ⅱ级和Ⅰ级患儿,ICH Ⅲ级患儿出生后24 h、72 h、7 d 的血清S-100β、NSE、MBP 水平高于ICH Ⅱ级和Ⅰ级患儿,ICH Ⅱ级患儿出生后24 h、72 h、7 d 的血清S-100β、NSE、MBP水平高于ICH Ⅰ级患儿(P<0.05),见表2。
表2 不同分级ICH患儿血清S-100β、NSE、MBP水平比较 (μg/L,±s)Table 2 Comparison of serum S-100β,NSE and MBP levels in ICH children with different grades (μg/L,±s)
注:与Ⅳ级比较,aP<0.05;与Ⅲ级比较,bP<0.05;与Ⅱ级比较,cP<0.05。
组别Ⅰ级Ⅱ级Ⅲ级IV级F值P值n S-100β NSE MBP出生后7 d 2.25±0.14abc 3.21±0.29ab 5.14±0.70a 6.77±1.02 256.336<0.001 20 25 28 12出生后24 h 1.05±0.14abc 1.73±0.45ab 2.34±0.65a 2.70±0.69 47.361<0.001出生后72 h 2.09±0.44abc 2.55±0.60ab 3.12±1.01a 3.20±1.17 14.527<0.001出生后7 d 1.00±0.10abc 1.35±0.31ab 2.01±0.43a 2.19±0.60 54.352<0.001出生后24 h 17.50±4.36abc 21.36±6.02ab 25.04±8.13a 27.16±10.33 12.036<0.001出生后72 h 22.65±6.49abc 27.15±7.42ab 31.44±9.04a 33.69±11.25 12.964<0.001出生后7 d 17.12±4.16abc 20.32±5.69ab 24.11±7.44a 26.33±8.69 13.088<0.001出生后24 h 2.73±0.20abc 3.70±0.41ab 5.66±1.17a 7.05±1.49 99.882<0.001出生后72 h 8.22±0.60abc 10.92±1.56ab 13.66±2.08a 15.92±3.64 67.889<0.001
2.3 观察组不同预后患儿血清S-100β、NSE、MBP水平比较未愈组患儿出生后24 h、72 h、7 d的血清S-100β、NSE、MBP水平高于痊愈组患儿(P<0.05),见表3。
表3 观察组不同预后患儿血清S-100β、NSE、MBP水平比较 (μg/L,±s)Table 3 Comparison of serum S-100β,NSE and MBP levels in children with different prognosis in observation group (μg/L,±s)

表3 观察组不同预后患儿血清S-100β、NSE、MBP水平比较 (μg/L,±s)Table 3 Comparison of serum S-100β,NSE and MBP levels in children with different prognosis in observation group (μg/L,±s)
组别痊愈组未愈组t值P值n S-100β NSE MBP 55 30出生后24 h 1.13±0.11 2.68±0.63 17.839<0.001出生后72 h 1.93±0.52 3.34±0.85 9.492<0.001出生后7 d 1.01±0.09 1.67±0.41 11.494<0.001出生后24 h 16.56±4.17 19.69±5.32 2.995 0.004出生后72 h 24.77±6.90 30.02±10.15 2.826 0.006出生后7 d 18.65±5.27 25.89±8.90 4.716<0.001出生后24 h 3.05±0.13 4.37±0.56 16.749<0.001出生后72 h 4.58±0.41 11.04±2.65 17.778<0.001出生后7 d 2.41±0.17 6.20±0.94 29.177<0.001
2.4 血清S-100β、NSE、MBP 水平对新生儿颅内出血患儿预后不良的预测价值ROC 曲线分析显示,出生后72 h的血清S-100β、NSE、MBP水平联合预测新生儿颅内出血患儿预后不良的敏感度为93.35%,AUC 为0.922,均高于单独检测(P<0.05),见表4 和图1。

图1 血清S-100β、NSE、MBP 水平预测新生儿颅内出血患儿预后不良的ROC曲线Figure 1 ROC curve of serum S-100β,NSE and MBP levels predicting poor prognosis in neonates with intracranial hemorrhage
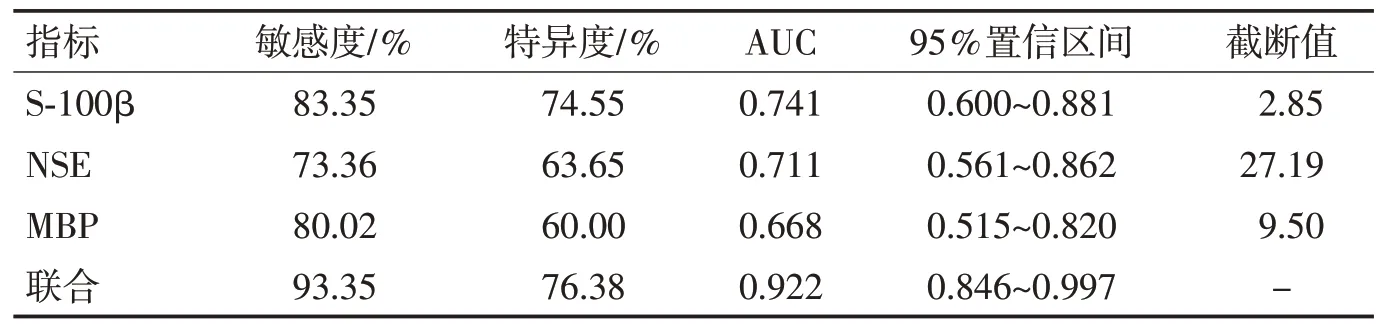
表4 血清S-100β、NSE、MBP水平对新生儿颅内出血患儿预后不良的预测价值Table 4 Prognostic value of serum S-100β,NSE and MBP levels on poor prognosis of newborn children with intracranial hemorrhage
3 讨论
ICH是新生儿常见的严重疾病,也是造成围生新生儿死亡原因之一[12]。据报道,新生儿死亡原因分析中,ICH 占12%~19%[13]。少量出血预后较好,严重的ICH可导致脑功能受损,出血后脑积水,部分幸存儿常留有严重的中枢神经系统后遗症,严重影响新生儿身体健康和脑发育[14-15]。故早期评估ICH等级及预后对治疗决策具有重要意义。
S-100β是酸性钙结合蛋白,由星形胶质细胞合成、分泌,主要存在于神经胶质细胞中,能够营养神经细胞,促进神经元生长,修复损伤,调节细胞内外钙离子平衡,并参与细胞信号传导及能量代谢。正常情况下,S-100β蛋白不能通过血-脑屏障进入血液,血液中含量低[16-19]。脑损伤时神经胶质细胞膜完整性破坏,释放S-100β进入脑脊液,同时血-脑屏障破坏,通透性增高,使S-100β蛋白通过血-脑屏障进入血液,血中浓度迅速升高,因此用于评价脑损伤[20-21]。NSE 存在于神经元和神经内分泌细胞中,少量存在于红细胞中,其在中枢神经系统中的活性高于周围神经系统。NSE参与糖代谢、促进神经元成熟、增强神经细胞对缺氧的耐受性等,正常情况下,NSE在体液中稳定,但在缺血缺氧、损伤等状态下,神经元坏死甚至髓鞘崩解,NSE进入细胞间质及脑脊液,使脑脊液中NSE 升高。脑损伤后,血-脑屏障功能受损,脑脊液释放NSE进入血液;同时脑组织细胞能量代谢紊乱可诱导NSE表达,以维持细胞正常功能,致NSE升高。文献报道NSE 参与脑损伤病理生理过程[22]。病理状态下,NSE 可降解参与血-脑屏障基膜的层黏蛋白等成分,破坏血-脑屏障,当脑细胞中大量NSE激活时,会激活红细胞中NSE,将释放的血红蛋白代谢成铁、胆红素和一氧化碳,通过氧化应激反应引起脑水肿。MBP 是神经组织特有蛋白质,通常存在于中枢神经系统,其他组织中含量低,难以测出。当外伤或疾病破坏神经组织细胞时,脑组织中的MBP 可释放进入脑脊液,少部分进入血液;当脑屏障被破坏时,MBP 释放进入血液,此时血液中MBP 增多,故BMP 可反映胶质细胞髓鞘损伤及血-脑屏障破坏程度。本研究结果显示,观察组出生后24 h、72 h、7 d的血清S-100β、NSE、MBP水平高于对照组,与LAN等[23]研究结果相符,说明血清S-100β、NSE、MBP 水平参与新生儿ICH 患儿发病过程,脑出血时神经元细胞膜功能受损,细胞损伤崩解,血-脑屏障通透性增加,血清NSE、MBP升高;且胶质细胞坏死后可增加S-100β合成、释放,致S-100β升高。且在出生后72 h 血清S-100β、NSE、MBP 水平最高,出生后7 d 开始下降,血清S-100β、NSE、MBP水平随发病时间发生显著变化,由于血肿的破坏、炎症介质释放、脑水肿、缺血缺氧等继发损伤可致其升高,之后由于受损神经细胞及血-脑屏障功能逐渐恢复,故血清S-100β、NSE、MBP水平逐渐降低。同时研究发现,ICH Ⅳ级患儿出生后24 h、72 h、7 d的血清S-100β、NSE、MBP水平高于ICH Ⅲ级、Ⅱ级和Ⅰ级患儿,ICH Ⅲ级患儿出生后24 h、72 h、7 d的血清S-100β、NSE、MBP水平高于ICH Ⅱ级和Ⅰ级患儿,ICH Ⅱ级患儿出生后24 h、72 h、7 d的血清S-100β、NSE、MBP水平高于ICHⅠ级患儿,提示血清S-100β、NSE、MBP 水平与ICH 分级有关,能够为临床治疗方案制定提供参考。同时本研究分析上述指标与预后的关系发现,未愈组出生后24 h、72 h、7 d的血清S-100β、NSE、MBP水平高于痊愈组,提示血清S-100β、NSE、MBP水平越高,其预后越差,且ROC 曲线分析显示,血清S-100β、NSE、MBP 水平联合预测颅脑创伤预后不良的敏感度为93.35%,AUC 为0.922,均高于单独检测,说明血清S-100β、NSE、MBP 水平联合预测颅脑创伤预后不良的价值较高,临床应监测上述指标,并给予针对性干预,以期改善预后。
ICH 患儿血清S-100β、NSE、MBP 水平随发病时间发生显著变化,与ICH 分级、预后密切相关,且联合检测可提高对ICH 患儿预后的预测价值,故临床应监测上述水平,并进行针对性干预,以改善患儿预后。由于本研究样本量较小、且为单中心研究,新生儿脑出血的早期诊断与治疗指标的探索仍需进一步研究予以验证。
