ESPBD与EST治疗肝硬化合并胆总管结石患者疗效比较*
2023-11-18王金婷杨士彦杨位轩万元春
刘 明,王金婷,杨士彦,杨位轩,万元春
与非肝硬化患者相比,肝硬化患者胆结石发生率明显升高[1]。大部分肝硬化合并胆总管结石患者可出现发热、黄疸、上腹疼痛等胆道梗阻症状,进一步加重肝功能损害。若不及时治疗取出结石,可能发生肝衰竭而危及生命[2,3]。因此,无论是否存在胆管炎症状,都应及时处理。过去,临床多以开腹手术治疗胆管结石。随着内镜技术及相关设备的发展,治疗胆管结石的方法逐渐发生改变,经内镜逆行性胰胆管造影(endoscopic retrograde cholmagiopancreatography,ERCP)因具有可反复多次采用、创伤小等优势,治疗胆总管结石被广泛采用[4,5]。内镜下十二指肠乳头括约肌切开(endoscopic sphincterotomy,EST)是在ERCP基础上发展起来的手术方式,而内镜下十二指肠乳头括约肌小切开联合球囊扩张术(limited endoscopic sphincterotomy with balloon dilation,ESPBD)则是在EST基础上应用球囊扩张增加操作空间的一种手术方法[6,7]。本研究比较了ESPBD与EST治疗肝硬化合并胆总管结石患者的疗效,期望为临床治疗该病和手术方式的选择提供帮助,现报道如下。
1 资料与方法
1.1 病例来源 2018年3月~2022年3月我院收治的代偿期肝硬化合并胆总管结石患者112例,男性63例,女性49例;年龄为39~68岁,平均年龄为(54.6±9.3)岁。符合肝硬化的诊断标准[8],经磁共振胆胰管成像、腹部CT和超声等检查诊断存在胆总管结石。其中乙型肝炎肝硬化80例,丙型肝炎肝硬化5例,原发性胆汁性肝硬化15例,酒精性肝硬化12例。肝功能均为Child-Pugh A级。排除上腹部手术史、存在麻醉禁忌证、凝血功能障碍、胆道系统恶性肿瘤、胆管下端狭窄、严重的精神或心理疾病不能配合治疗。采用随机抽样法将患者分为观察组和对照组,两组一般资料比较无显著性差异(P>0.05)。本研究已获得我院医学伦理委员会批准(伦理批号2018-13号),患者及其家属签署知情同意书。
1.2 手术方法 术前,给予哌替啶50 mg静脉注射。手术全程进行心电监护。在对照组,采用EST治疗。患者取俯卧位,插入十二指肠镜,经导丝辅助向胆管插管,待胆总管显影确定结石位置、数量和直径等信息后,在十二指肠乳头的12点方向切开乳头,切口长度不超过乳头侧隆起根部。对于插管困难、壶腹部结石嵌顿等情况,则以针状刀行乳头开窗术。对于结石直径较小者,直接使用取石网篮取出。对于结石直径较大者,先用碎石器打碎后再用取石网篮取石。在取石结束后,使用气囊导管清洗胆总管,经气囊造影确保结石被取净;在观察组,采用ESPBD治疗。插入十二指肠镜,造影观察结石位置、数量和大小。切开乳头括约肌,在X线和内镜引导下调整位置,根据胆总管扩张程度选择合适的球囊,沿导丝置入球囊,确保1/3球囊在乳头外,再将造影剂注入球囊内,保持压力并持续3 min。之后,抽出造影剂,取出球囊,扩张乳头口,使用取石网篮取出直径较小的结石。对于直径较大的结石,先碎石再取出。术后,两组均留置鼻胆管2~3 d,引流胆汁。拔管前,确认结石已取尽。对于术中患者生命体征不稳定或不能一次将结石取尽者,则继续留置鼻胆管,择期行第二次取石。
1.3 指标检测 使用北京普朗新技术有限公司提供的PUZS-300X型全自动生化分析仪检测血生化指标(上海齐源生物科技有限公司);采用ELISA法检测血清皮质醇(cortisol,COR)、去甲肾上腺素(norepinephrine,NE)和肾上腺素(epinephrine,E)水平(南京赛泓瑞生物科技有限公司)。
1.4 影像学检查 使用南京贝登医疗股份有效公司提供的DC-35Pro型彩色超声诊断仪进行腹部超声检查。

2 结果
2.1 两组一次取石成功率比较 观察组一次取石成功率为96.4%(54/56),对照组为80.4%(45/56,P<0.05)。
2.2 两组围术期指标比较 两术中出血量、手术时间、住院时间和肛门排气时间无显著性差异(P>0.05,表1)。
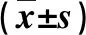
表1 两组围术期指标比较
2.3 两组肝功能指标比较 术前和术后7 d,两组血清ALB、ALT、GGT和TBIL水平比较无显著性差异(P>0.05,表2)。
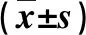
表2 两组肝功能指标比较
2.4 两组血清应激指标比较 术前和术后7 d,两组血清COR、NE和E水平比较无显著性差异(P>0.05,表3)。
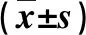
表3 两组血清应激指标比较
2.5 两组术后并发症发生率比较 术后,观察组并发症发生率显著低于对照组(P<0.05,表4)。

表4 两组术后并发症发生率(%)比较
3 讨论
传统开腹胆囊切除术联合胆总管取石使用范围广,有腹部手术史的患者也可接受治疗,且取石效果确切,但术后康复也容易受到腹部创伤的影响而出现多种问题,如严重创伤引起术后出血、伤口感染、康复时间延长等[9,10]。随着胆道镜技术的广泛应用,术后结石残留率和手术风险均有所降低,而快速康复和微创理念的提出,EST和ESPBD等手术方法也陆续诞生,用于胆总管结石的治疗可明显减轻手术创伤[11,12]。本研究旨在观察EST与ESPBD两种方法治疗肝硬化合并胆总管结石患者的疗效。
本研究显示,观察组一次性取石成功率显著高于对照组。在行EST治疗时,需按照胆总管轴向切开乳头括约肌,但实际上由于憩室等的可能影响,乳头和胆总管下端走向容易发生变化,术中切开方向和程度难以把握。若切开长度不够,结石直径较大导致取石困难,还需采用机械碎石以免发生结石嵌顿[13]。在行ESPBD治疗时,将乳头小切开后,可在明确结石直径后选取相应大小的球囊进行扩张,该方法一方面有利于维护乳头括约肌的完整性,减小创伤、促进术后康复,另一方面也增加了操作空间,有利于提高一次性取石成功率[14]。
应激反应是机体受到创伤时的一种保护性反应,但应激反应过度会对免疫功能起到抑制作用。若情况严重不仅会延缓患者康复,还会增加并发症发生率。因此,应激反应相关指标也是评价手术效果的重要指标。手术创伤引起应激反应时,炎症细胞因子等产生后能够间接或直接对NK细胞活性起到抑制作用[15]。COR、NE、E等也是评估应激反应的常用指标,术后7 d观察组血清COR、NE和E水平均与对照组无统计学差异,提示ESPBD治疗肝硬化合并胆总管结石患者引起的应激反应并不严重[16]。与EST相比,ESPBD通过十二指肠乳头小切开方式将胆管和胰管开口分离,能够防止创伤加重,同时引导球囊向胆管括约肌方向扩张。在取石,尤其是处理结石直径较大的情况时具有较大的优势,也可明显减轻胰管括约肌压迫,均有利于减轻应激反应[17]。
本研究显示,术后观察组不良反应发生率显著低于对照组,而对照组胰腺炎和高淀粉酶血症等并发症较多,其主要受术者操作水平的影响,可能与术中不当操作有关,如反复插管导致乳头水肿、插管时导丝反复进入胰管、插管时间过长等。此外,向胰管注入造影剂反复造影也可能增加胰腺炎发生的风险[18,19]。通常,由于肝硬化患者凝血功能较差,在进行EST和ESPBD术中易出血且难以止血,而胆总管结石患者常合并感染,加之术中使用造影剂,可能加重肝功能损伤[20]。因此,本研究在术前准备阶段尽量改善患者的凝血功能,术中和术后强化止血处理,以降低出血风险。