髋关节置换术后假体脱位危险因素的Meta分析
2023-11-03刘洪娟吴明珑潘美琪
苏 印,刘洪娟,王 兰,吴明珑,黄 媛,潘美琪
华中科技大学同济医学院附属同济医院,湖北430030
髋关节置换术(total hip arthroplasty,THA)是通过手术用人工假体替代病损的髋关节,能够较好地恢复病人髋关节功能,减轻髋关节疼痛[1]。假体脱位是髋关节置换术后最常见的并发症之一。近年来,随着手术技术的成熟,手术方式的个体化设计,假体选择的多样性,围术期管理的完善,髋关节置换术后并发症发生率明显下降,但目前仍有1%~3%的发生率,部分地区报道甚至高达7.4%~11.4%[2]。假体脱位一旦发生可导致疼痛、髋关节功能障碍,不仅会延长病人住院时间.还会增加二次手术的风险.对病人的身心健康造成严重影响。因此,对髋关节置换术后假体脱位的危险因素的控制及疾病的预防尤为重要。目前国内外多位学者针对髋关节置换术后假体脱位发生的影响因素进行了相关研究,但对因素种类以及一些相同因素探讨的结果不同,如性别[2-6]、年龄[3,5-10]、手术入路[3-5,7,9-14]等因素的结论不一,朱东明等[6]认为预防髋关节置换术后假体脱位并不需要过多考虑性别因素,罗肖等[4]则认为女性可作为预测置换术后早期脱位发生的独立危险因素。因此,本研究旨在对髋关节置换术后假体脱位的危险因素进行Meta分析,以期为预防病人髋关节置换术后假体脱位的发生以及降低髋关节置换术后假体脱位的发生率提供循证依据。
1 资料与方法
1.1 资料来源
检索时限为2021年9月20日。采用主题词和自由词相结合的方法,以“髋关节置换”“人工关节置换”“假体脱位”“脱位”“预警”“指征”“因素”“指标”等为检索词,检索中国知网(CNKI)、万方数据库;以CNKI为例检索策略如下:(((主题=髋关节置换OR题名=髋关节置换)OR(主题=人工关节置换OR题名=人工关节置换)OR(题名=髋关节置换)OR(题名=人工关节置换))AND((主题=假体脱位OR题名=假体脱位)OR(题名=假体脱位))AND((主题=预警OR题名=预警)OR(主题=指征OR题名=指征)OR(主题=指标OR题名=指标)OR(主题=因素OR题名=因素)OR(题名=预警)OR(题名=指征)OR(题名=指标)OR(题名=因素)))。以“joint replacement”“arthroplasty”“prosthesis dislocation”“THR”“THA”“hip prosthesis”“hip dislocation”“risk factor”“indicator”“predictor”等为检索词,检索EMbase、MedLine、PubMed、CINAHL、the Cochrane Library、澳大利亚Joanna Briggs Institute(JBI)循证卫生保健中心英文数据库,以EMbase数据库为例检索策略如下。
#1 joint replacement.mp.OR replacement arthroplasty/ 13 017
#2 hip arthroplasty/OR arthroplasty/OR arthroplasty.mp 121 212
#3 THA.mp 17 301
#4 THR.mp 32 648
#5 hip prosthesis.mp.OR hip prosthesis/44 509
#6 Prosthesis dislocation.mp.OR prosthesis dislocation 1 689
#7 hip dislocation.mp.OR hip dislocation/13 414
#8 Dislocation of the prosthesis.mp 200
#9 risk factor.mp.OR risk factor/1 417 462
#10 indicator/OR indicator.mp 243 682
#11 predictor.mp. 373 223
#12 #1 OR #2 OR #3 OR #4 OR #5 176 915
#13 #6 OR #7 OR #8 15117
#14 #9 OR #10 OR #11 1 955 069
#15 #12 AND #13 AND #14 540
1.2 文献纳入和排除标准
1.2.1 纳入标准
1)研究对象为髋关节置换术病人;2)研究结果至少包含一项髋关节置换术后假体脱位的危险因素;3)研究类型为观察性研究;4)纳入文献统计学方法是Logistic回归模型并且提供比值比(odds ratio,OR)及95%置信区间(confidence interval,CI),以及能够转化Logistic回归系数的估计值和标准误的文献。
1.2.2 排除标准
1)重复发表的文献;2)信息不完整、不清晰或出现错误,设计有明显缺陷,无法从文献中提取出有效的结局数据的文献;3)通过各种途径无法获取全文的文献。
1.3 资料提取
2名研究人员先根据纳入和排除标准阅读文献摘要进行初筛,再查找全文阅读后确定是否纳入,如对某个研究存在歧义由第3方裁决。采用自行设计的数据提取表,提取资料信息包括:1)文献的基本内容,如标题、作者、发表年份、国家/地区、研究类型;2)研究对象的基本情况,如研究对象、病例纳入时间、脱位情况、年龄;3)危险因素及其结局指标的OR及95%CI;4)文献质量评价结果。
1.4 文献质量评价
采用澳大利亚JBI横断面研究评价标准评价文献质量。该标准包括:1)该研究的研究目的是否明确?立题依据是否充分?2)研究人群是如何选择的?3)是否清晰地描述了样本的纳入及排除标准?4)是否清晰地描述了样本特征?5)资料收集的工具是否具有信度和效度?6)核实资料真实性的措施是什么?7)是否考虑到伦理问题?8)统计方法是否正确?9)对研究结果的陈述是否恰当、准确?10)是否对研究价值进行了清晰的阐述?根据条目的符合程度给分,0分为不符合要求,1分为提到但未详细描述,2分为详细全面描述。本研究仅纳入总分≥7分的文献。
1.5 统计学方法
采用RevMan 5.3软件进行Meta分析。通过一般逆方差法对数据进行综合,计算合并效应量OR及95%CI。用于提取合并的数据为logOR和标准误(standard error,SE),若文献原始数据为β和95%CI,则β=logOR,SE=(log upperCI-log lowCI)/3.92;若文献原始数据只有OR、β或P值,则SE=(logOR)/Zp=β/Zp,此过程通过RevMan 5.3计算器计算得出。
研究间异质性采用I2检验及P值判断,根据Cochrane Handbook 5.3,异质性的大小受Q值和研究数量k的影响,取I2=60%作为固定效应模型和随机效应模型的分界值,即P>0.1且I2<60%,则认为异质性可以接受,选择固定效应模型;P<0.1且I2≥60%,但临床证据显示各组间仍存在一致性时需进行合并时,选择随机效应模型。若P<0.1且无法判断异质性来源的情况下,则采用描述性分析。同一结局指标纳入的研究数量若>10项,则发表偏倚的大小通过绘制漏斗图进行质性评估[15]。
2 结果
2.1 文献检索结果
通过检索共获得2 060篇文献,包括中文510篇,英文1 550篇,采用 NoteExpress软件查重后剔除文献983篇,依据纳入及排除标准筛选文献。阅读题目和摘要后排除与主题不符文献748篇、综述138篇,获取剩余文献191篇。阅读全文排除无法获得全文36篇、重复发表文献3篇、数据不全140篇,最终纳入12篇文献用于定量合成。文献筛选流程及结果见图1。
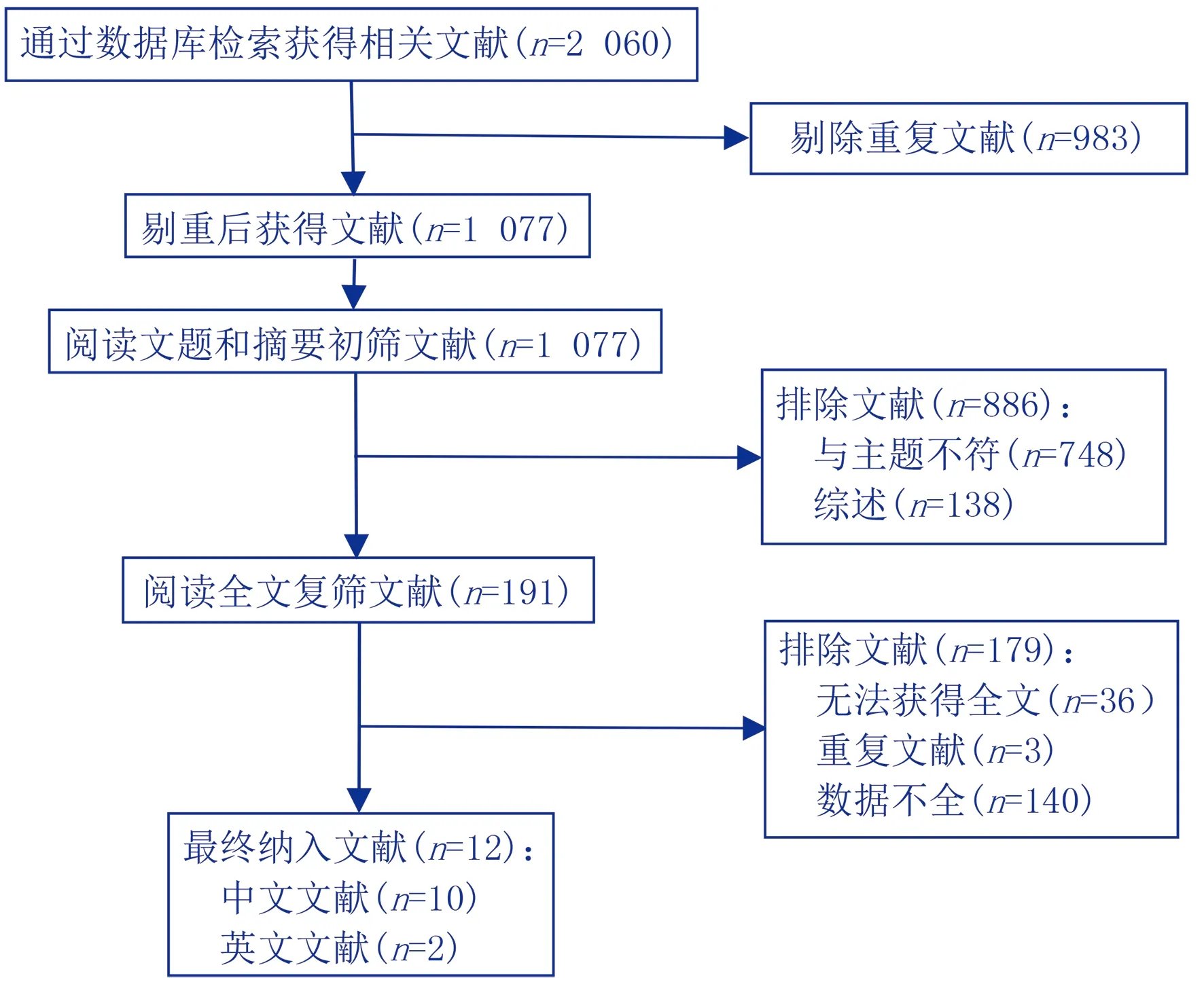
图1 文献筛选流程及结果
2.2 纳入研究的基本特征及方法学质量评价
纳入的12篇文献[2-5,7-14]均为横断面研究,涉及研究对象共6 617例。文献的方法学质量评价结果显示:8篇文献得分为19分,4篇文献得分为18分,均为高质量文献。纳入研究的文献基本特征及方法学质量评价结果见表1、表2。

表1 纳入研究基本特征

(续表)

(续表)
2.3 Meta分析结果
2.3.1 人口统计学因素
2.3.1.1 女性
共纳入4项研究[2-5],各研究间异质性可接受(I2=16%,P=0.31),采用固定效应模型进行分析,结果显示合并效应值有统计学意义[OR=2.30,95%CI(1.55,3.42),P<0.000 01],见表3。
2.3.1.2 既往手术史
共纳入6项研究[3,7-10,12],各研究间异质性可接受(I2=0%,P=0.42),采用固定效应模型进行分析,结果显示既往手术史的合并效应值具有统计学意义[OR=3.67,95%CI(2.67,5.04),P<0.000 01],见表3。
2.3.1.3 合并精神或肢体疾病
共纳入3项研究[7,9-10],研究间异质性可接受(I2=58%,P=0.09),采用固定效应模型进行分析,结果显示合并精神或肢体疾病的合并效应值具有统计学意义[OR=12.27,95%CI(7.22,20.58),P<0.000 01],见表3。
2.3.1.4 年龄>75岁
共纳入6项研究[3,5,7-10],研究间异质性较大(I2=69%,P=0.007),分析其原因,可能与不同研究的随访时间的长短存在一定的关系,由于研究数量有限,因此未继续行亚组分析,且敏感性分析差异无统计学意义,考虑到临床证据显示各组间仍存在一致性,故采用随机效应模型进行分析。结果显示年龄>75岁的合并效应值具有统计学意义[OR=3.72,95%CI(2.26,6.13),P<0.000 01],见表3。
2.3.2 手术因素
2.3.2.1 假体放置安全区外
共纳入5项研究[9,11-14],研究间异质性可接受(I2=0%,P=0.97),采用固定效应模型进行分析,结果显示假体放置安全区外的合并效应值具有统计学意义[OR=2.34,95%CI(1.53,3.58),P<0.000 01],见表3。
2.3.2.2 人工股骨头直径<30 mm
共纳入6项研究[3-4,7,9-10,12],各研究间异质性较大(I2=85%,P<0.000 01),分析其原因,可能与不同研究中人工股骨头具体使用直径及使用种类有关。由于原始研究提供的数据不足以继续作亚组分析,且敏感性分析差异无统计学意义,考虑到临床证据显示各组间仍存在一致性,故采用随机效应模型进行分析。结果显示人工股骨头直径<30 mm的合并效应值具有统计学意义[OR=3.95,95%CI(2.22,7.03),P<0.000 01],见表3。
2.3.2.3 手术入路为后外侧
共纳入10项研究[3-5,7,9-14],研究间异质性可接受(I2=65%,P=0.002),分析其原因,可能与手术医师的手术方式及手术质量有关。由于原始研究提供的信息不足以继续作亚组分析,且敏感性分析差异无统计学意义,考虑到临床证据显示各组间仍存在一致性,故采用随机效应模型进行分析。结果显示手术入路为后外侧的合并效应值具有统计学意义[OR=4.73,95%CI(3.22,6.95),P<0.000 01],见表3。
2.3.3 术后管理因素
2.3.3.1 体位控制不当
共纳入3项研究[11-13],研究间异质性可接受(I2=15%,P=0.32),采用固定效应模型进行分析,结果显示体位控制不当的合并效应值具有统计学意义[OR=2.11,95%CI(1.46,3.05),P<0.000 01],见表3。
2.3.3.2 搬运不当
共纳入4项研究[7,9-10,12],研究间异质性可接受(I2=25%,P=0.26),采用固定效应模型进行分析,结果显示搬运不当的合并效应值具有统计学意义[OR=13.75,95%CI(9.93,19.03),P<0.000 01],见表3。

表3 影响髋关节置换术后假体脱位的Meta分析
2.3.4 其他因素
此外,本研究发现有多个因素由于只有单篇文献报道或数据难以合并,其中危险因素包括、偏心距[2]、外展角[2]、手术时间≥2 h[11]、术后股骨假体前倾角>10°[3]、术前使用助行器[8]、药物治疗精神疾病[8]、住院时间<4 d[8]等。
3 讨论
3.1 髋关节置换术后假体脱位的危险因素研究现状
全髋关节置换后假体脱位是关节外科面临的难题,术后假体脱位的问题愈发受到重视。对于相关危险因素的认识越来越全面,众多专家为降低髋关节置换术后假体脱位的发生率进行了相关研究。朱东明等[6]2020年检索全髋关节置换后假体脱位相关文献,将最终纳入的77篇文献进行综述,从术前评估与规划、手术方式以及术后康复3个方面报告了全髋关节置换后假体脱位的危险因素及相关处理措施的最新进展。本研究则纳入12篇全髋关节置换后假体脱位的横断面研究文献,并对相关数据进行了Mate分析,对证据进行更客观的评价,对各项因素进行更准确客观地评估并能解释不同研究结果之间的异质性,旨在为全髋关节置换后假体脱位的危险因素提供更客观的循证依据。
3.2 病人一般情况是髋关节置换术后假体脱位发生的危险因素
一般资料因素中既往有髋部手术史、合并精神或肢体疾病、年龄>75岁、女性是发生髋关节置换术后假体脱位的危险因素。朱东明等[6]认为预防髋关节置换术后假体脱位并不需要过多考虑性别因素,但是本研究通过Mate 分析结果显示女性髋关节置换术后假体脱位独立危险因素之一。可能与女性病人肌力较男性较弱,且女性骨质疏松发生率较男性高有关[2-4]。高龄也是各专家公认的髋关节置换术后假体脱位的危险因素之一。高龄病人本体感觉减退,运动的准确性和协调性降低,部分老年人存在听力减退、记忆力减退、反应迟钝、肌肉力量减退、肌肉萎缩等生理机能减退的情况,同时接受并掌握预防脱位的知识的能力欠缺,不能很好地掌握及落实预防措施,导致假体脱位的风险增加。加上老年人合并精神或肢体疾病如肢体瘫痪、精神疾病、帕金森病、痴呆等。病人的患处和周围肌肉张力相对较低,术后早期实施髋关节锻炼难度较大,关节脱位风险较高。部分既往有髋关节置换术治疗史的病人,术后外展肌力量下降、肢体长度恢复不到位、软组织张力下降等,这些均会对髋关节结构稳定性造成不良影响,再次接受手术治疗时容易发生脱位。
3.3 手术因素是髋关节置换术后假体脱位发生的重要危险因素
人工股骨头直径<30 mm、手术入路为后外侧、假体放置安全区外是髋关节置换术后假体脱位的危险因素。医生需结合术前、术中的具体情况,充分考虑上述的危险因素,选择合适的个体化的手术治疗方案。护理人员这时要与医生沟通,及时了解病人手术情况,提前发现脱位高风险病人,及早制定个性化的护理方案。
3.4 术后管理因素是髋关节置换术后假体脱位发生的主要危险因素
体位控制不当、搬运不当是髋关节置换术后假体脱位发生的重要危险因素。术后病人的肌张力及骨与关节稳定性均较差,若是医护人员、家属搬运不当,未将患肢置于外展中立位,易发生髋关节脱位,护理人员需及时做好护理及宣教。预防髋关节置换术后假体脱位的术后管理需要进行长时间的护理干预和有序的功能锻炼,此时病人多已出院在家进行术后康复。在医护人员不能每日进行监护的情况下,如何提高髋关节置换术病人术后护理干预效果仍是目前临床护理工作的重点。
3.5 研究的优点与不足
此次Meta分析与系统评价是第1次通过数据综合对髋关节置换术后假体脱位的危险因素和保护性因素进行更为确切的分析探讨,可为临床上对髋关节置换术后假体脱位高危风险人群的筛查与防控提供循证证据。与此同时,本研究也存在一些不足,主要体现在:1)应通过多种文献类型对更多的保护性因素和危险因素进行深入研究;2)一些指标的结果异质性较大,在未来需进一步优化;3)本研究总体样本较少,且仅为横断面研究,其文献类型的等级相对较低,未来应多开展大样本、多中心的对照研究,运用更加科学的方法得出更加准确的研究结果。
4 小结
髋关节置换术后假体脱位的发生与多种因素有关,其中女性、年龄>75岁、既往手术史、合并精神或肢体疾病、人工股骨头直径<30 mm、手术入路为后外侧、假体放置安全区外、体位控制不当、搬运不当可能增加髋关节置换术后假体脱位的发生风险。在临床实践中,医务人员在病人术前就应重点关注高龄、女性、既往髋部手术史、合并精神或肢体疾病的病人,积极治疗内科疾病,改善病人肌力状态。术后注意观察人工股骨头直径是否<30 mm、手术入路、假体放置,及早发现脱位高风险病人,采取必要的处理措施。术后注意病人体位控制及搬运方法的宣教。预防髋关节置换术后假体脱位的发生。
