多感官促醒护理在脑出血术后昏迷患者中的应用
2023-10-28张也,陈秋,储韵
张 也,陈 秋,储 韵
(无锡市第二人民医院 江南大学附属中心医院 江苏无锡214000)
脑出血是临床常见的一类疾病,发病突然,致残率和病死率较高,好发于中老年人群[1]。手术是首要的治疗方法,但是术后昏迷发生率较高[2]。因此,除了积极有效的手术治疗外,术后护理干预非常重要[3],尤其是要缩短术后昏迷患者的昏迷时间,进行积极有效的多感官促醒,防止神经功能进一步受损。多感官促醒护理是指护理人员通过对患者的听觉、视觉、嗅觉等多个感官进行刺激,帮助患者尽快苏醒[4]。我院对脑出血术后昏迷患者采用多感官促醒护理,分析其对神经恢复、苏醒时间以及脑氧代谢的影响。现报告如下。
1 资料与方法
1.1 临床资料 将2018年1月1日~2021年1月31日我院收治的80例脑出血患者作为研究对象。纳入标准:结合影像学检查确诊为脑出血;采用手术治疗方法;患者生命体征平稳;家属同意参与本次研究。排除标准:既往有严重消耗性疾病患者;颅内肿瘤或脑卒中等其他脑部疾病患者;放弃治疗的家属或患者。将2018年1月1日~2019年6月 30日40例患者作为对照组,男26例、女14例,年龄49~76(56.9±2.9)岁;将2019年7月1日~2021年1月31日40例患者作为观察组,男28例、女12例,年龄51~75(57.6±3.2)岁。两组一般资料比较差异无统计学意义(P>0.05)。本研究符合《赫尔辛基宣言》相关伦理原则。
1.2 方法 对照组采用传统唤醒护理措施,包括为患者按摩、播放音乐等。观察组采用多感官促醒护理:①听觉护理。床位护士与患者家属沟通,熟悉患者个人爱好,尤其是患者喜欢的音乐或者电视节目等。为患者佩戴耳机,播放喜欢的音频,每天播放3次,每次约1 h。②触觉护理。每天查房时,床位护士对患者的面部进行擦拭,护理时从远端到近端,着重擦拭手掌、脚掌关节等部位,擦拭时注意力度,每次持续15 min左右。③嗅觉护理。与中医科互相探讨,将中医部分药材做成药枕或将中草药制成香包放于患者枕边,也可将精油与纯净水混合做成醒脑液,放于患者枕旁,刺激患者的嗅觉。④物理护理。床位护士与中医针灸科及康复科共同协作,帮助患者进行康复,采用康复治疗仪对患者肌肉进行刺激,防止肌肉萎缩,也可以用直流电刺激将电极片贴于患者各个穴位、脊柱等处,确保物理刺激的效果。⑤语言护理。每天查房时床位护士要像对待正常患者一样与患者交流,呼唤患者姓名,对家属加强指导。指导家属多与患者沟通,即使没有苏醒,也要多与患者交流,讲述身边发生的事情,促进患者苏醒,每次沟通时间约45 min。⑥运动感官刺激:对患者进行运动刺激,监测患者生命体征,确保患者在生命体征平稳的状况下进行肢体运动。由床位护士对患者肢体进行被动刺激,帮助患者对各个关节进行屈曲、外旋、内旋等一系列动作,注意动作要轻柔,防止对患者造成伤害。随着康复的进展,每次可以逐渐增加运动时间,3次/d,每次约15 min,定期帮助患者翻身、叩背,防止长时间卧床导致压力性损伤和下肢深静脉血栓形成。
1.3 评价指标
1.3.1 比较两组神经恢复情况 护理前后采用格拉斯哥昏迷评分量表(GCS)[5]对患者神经功能进行评分,该量表包含3个方面,量表总分15分,分数越低提示患者意识障碍越严重;采用功能障碍评分量表(DRS)[6]对两组护理前后生理状态进行评定,该量表包括4个维度,量表总分为30分,分数越高提示患者生理功能越差。
1.3.2 比较两组并发症发生情况 包括下肢深静脉血栓形成、压力性损伤、感染等。
1.3.3 比较两组脑氧代谢指标 根据Fick公式计算桡动脉-颈内静脉球部血氧含量差(Da-jvO2)、脑氧摄取率(CERO2)、桡动脉-颈静脉球乳酸差值(VADL)。
1.3.4 比较两组苏醒情况 统计两组护理后1周、1~2周、2周~1个月的苏醒状况并记录苏醒时间。
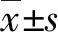
2 结果
2.1 两组护理前后GCS、DRS评分比较 见表1。

表1 两组护理前后GCS、DRS评分比较(分,
2.2 两组并发症发生情况比较 见表2。

表2 两组并发症发生情况比较(例)
2.3 两组脑氧代谢指标比较 见表3。
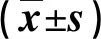
表3 两组脑氧代谢指标比较
2.4 两组不同时间苏醒情况比较 见表4。

表4 两组不同时间苏醒情况比较[例(%)]
3 讨论
随着高血压的发展,动脉破裂易引发脑出血[7]。心血管疾病发生率较高,容易引发昏迷甚至发生心搏骤停,危及患者生命安全,此外脑出血与高血压、高血脂、糖尿病、吸烟等不良生活习惯均有一定的联系[8]。脑出血患者如果不及时干预病死率较高,手术是常见的治疗方式,但患者术后容易出现昏迷[9]。探索一种有效的护理干预方式对改善患者预后十分重要[10]。
3.1 促进患者神经恢复 多感官促醒护理可以促进患者神经和脑功能恢复。多感官刺激可以促进患者苏醒,有研究发现,多感官促醒可以直接作用于大脑的特异性反射体,激发大脑皮层,使其觉醒和兴奋,从而使昏迷的患者苏醒,帮助昏迷患者催动其意识[11]。另外多感官刺激还可以增加细胞的血氧供应,为患者的清醒提供动力。本研究将多感官促醒模式运用于脑出血术后昏迷患者中,成立了多感官促醒护理小组,帮助患者建立电子档案,根据患者档案制订促醒方案,本研究结果也进一步证实了多感官促醒模式可以有效提升手术效果。常规护理往往是观察患者生命体征,关注患者病情变化,根据医嘱使用营养脑神经的药物,被动等待患者苏醒[12]。除了有效的药物支持,本研究采用多感官促醒模式,通过语言、听力、视觉、触觉、嗅觉运动等多个方式刺激患者的脑细胞和神经元再生,重建了神经传导通路,有助于患者恢复脑边缘和脑干的网状结构系统,最终达到刺激和活化、修复受损的脑细胞,帮助患者苏醒,恢复各种组织和细胞功能的目的。通过全方位多感官促醒,有效帮助患者重建脑组织的血液循环,改善病灶部位的神经细胞功能,减轻脑水肿对神经的压迫,促进患者脑神经功能的恢复,促进患者苏醒。
3.2 改善患者脑代谢指标 多感官促醒护理可以提升患者的脑氧代谢,促进大脑皮质自我抑制的清除,恢复脑细胞组织的供氧供血能力,加快患者苏醒[13]。被动运动可以促进患者机体代谢和循环,减少患者下肢深静脉血栓形成、感染等并发症的发生,防止长期卧床导致的肌肉废用性萎缩[14]。本研究结果显示,观察组患者脑氧代谢指标优于对照组(P<0.05)。分析原因:多感官促醒护理可以维持大脑皮层的兴奋性,昏迷患者由于长期卧床,可能会处于一种感觉剥夺状态,而通过听觉、嗅觉、触觉等多个感觉通道输入信息,刺激了大脑皮层神经元的活动性,增强了脑电活动,也促进了皮质与皮质下组织的相关联系,加快患者的苏醒。多感官促醒护理促进中枢神经系统重塑,床位护士反复规律地进行多感官促醒,刺激促进了神经突触的生长,增加了突触数量,建立了新的突触联系,从而形成新的神经通路,帮助中枢神经系统重塑。多感官促醒可以有效改善患者缺血缺氧,增强患者脑氧代谢,进而促进神经功能恢复,改善症状的同时也加快了患者的苏醒。
3.3 减少并发症发生 多感官促醒护理中采用中医针灸对患者的肌肉进行刺激,有效防止肌肉萎缩。同时对患者进行运动刺激,对各个关节进行屈曲、外旋、内旋等一系列动作,逐步增加患者的运动量,定期翻身叩背,防止长时间卧床导致压力性损伤和下肢深静脉血栓形成,降低了并发症发生率。
3.4 缩短患者苏醒时间 本研究结果发现,多感官促醒护理能明显缩短脑出血昏迷患者的苏醒时间(P<0.01),观察组总苏醒人数多于对照组(P<0.05)。言语促醒可促进大脑皮层释放和合成乙酰胆碱,提高副交感神经的兴奋性,促进大脑的非特异性反应,大脑皮层的抑制状态得到解除,重塑患者神经功能[15-16]。触觉刺激进一步增加患者的脑血流量,刺激机体产生相关的酶,从而促进苏醒。
综上所述,多感官促醒护理应用于脑出血术后昏迷患者,有助于促进患者苏醒,缩短意识障碍时间,使患者生理状态平稳,提升患者神经功能,改善组织脑氧代谢并减少术后并发症的发生,对患者的预后和临床结局具有重要意义。
