结直肠癌术后留置肛管管理方案的构建与应用研究
2023-10-26闫亚敏陆晶晶虞正红胡燕
闫亚敏 陆晶晶 虞正红 胡燕
(复旦大学附属中山医院护理部,上海 200032)
结直肠癌是全球第4大致命癌症,每年约导致90万人死亡[1],占癌症相关死亡的10%[2]。随着饮食结构和生活方式的改变,发展中国家结直肠癌的发病率逐年上升;预计到2035年,全球新发结直肠癌将增加到250万[2],我国也从低发国一跃成为发病速度上升最快的国家之一[3]。随着手术方式与器械功能的进步,直肠癌术后的保肛率大大提升,而由此产生的吻合口瘘的发生率也明显上升,进而导致患者非计划二次手术和死亡率升高,降低长期的生活质量[4]。研究[5- 6]表明,留置肛管可通过降低直肠内压而降低术后吻合口瘘的发生率。随着留置肛管在临床的广泛应用,产生的护理问题如肛周疼痛、大便外溢、肛周皮肤破损等随之增加,不仅影响患者的住院体验,也阻碍患者术后参与加速康复的意愿和行为。而目前有关留置肛管的研究报道多聚焦于医疗层面,肯定了其在降低吻合口瘘的发生率方面的作用,但由此带来的护理问题应如何解决、临床如何系统实施护理操作仍缺乏最佳实践证据。鉴于此,本研究依托复旦大学JBI循证护理中心的循证资源优势,整合医疗、护理和循证专业人员的力量,构建结直肠癌术后留置肛管管理方案,并在临床试点应用。现报告如下。
1 对象与方法
1.1研究对象 连续纳入2021年3月-2022年2月收治于复旦大学附属中山医院普外科10病房接受手术治疗后留置肛管的结直肠癌患者120例为研究对象。纳入标准:(1)符合《中国结直肠癌诊疗规范(2020版)》的诊断标准[7],病理结果为结直肠癌。(2)年龄18~85岁。(3)接受手术治疗,无其它肿瘤诊断史,恶性病史及免疫系统疾病;经解释,愿意接受本研究,并签署知情同意书者。排除标准:(1)听力障碍、认知功能不足以完成研究者。(2)服用抗抑郁、抗精神病类药物及影响认知功能的药物。(3)癫痫病史,术后可能需要约束者。脱落标准:(1)转科、转院或死亡者。(2)相关数据收集不完整或错误者。(3)中途患者或家属主动要求退出者;非计划拔管者。
根据前期预实验结果及临床现状,设α=0.05,power=0.80。利用Sample and Size Calculator计算得到样本量为每组52例。假定脱落率和无效数据为10%,最终每组纳入研究对象60例。将研究对象按入院先后顺序进行编号,采用随机数表法分为观察组和对照组各60例。观察组患者女性占比高于对照组(46.7% vs.26.7%,P=0.023),其余资料的比较差异均无统计学意义(P>0.05)。对照组与观察组患者年龄分别为(61.8±11.1)岁和(63.2±11.0)岁,t=-0.684,P=0.495;手术时长分别为(176.6±70.5)min和(180.0±70.6)min,t=-0.290,P=0.772。本研究所涉及的研究方法与过程已通过复旦大学附属中山医院伦理委员会的审查(审批号:B2020-109R)。2组患者一般资料比较,除性别外,差异无统计学意义(P>0.05),具有可比性,见表1。

表1 2组患者一般资料的比较[例(百分率,%)]
1.2干预方法
1.2.1对照组 对照组患者给予常规加速康复外科(enhanced recovery after surgery,ERAS)干预措施,由床位护士执行。术前采用纸质宣教材料进行预康复指导,包括戒烟酒、禁食水、呼吸功能锻炼等内容。术日安返病房后行术后宣教,包括患者体位、自控式止痛泵的使用方法、导管管理、床上活动注意事项等内容。术后1 d行健康教育,讲解早期下床活动的重要性及携管锻炼的注意事项。患者主诉疼痛时,由床位护士通知医生,并根据医嘱进行干预。
1.2.2观察组
1.2.2.1组建研究团队 根据加速康复外科发展的需求,我院普外科前期成立了多学科合作团队,工作模式已日趋成熟。在此基础上,普外科护士主导成立留置肛管管理项目小组,共有10名成员。包括:1名普外科主治医师,负责研究对象的筛选,临床实践与专业知识的支持与指导;1名麻醉师,负责研究对象镇痛泵的管理;5名专项督导员,由普外科骨干护士担任,负责留置肛管管理方案的制定与实施、临床资料收集、实施效果评价、质量改进等;1名肿瘤导航护士,负责患者及家属的专项宣教、医疗资源沟通协调、行为督导、心理支持等;1名护理研究生,负责文献检索及证据汇总分析、理论支持。1名护士长,担任指导老师,负责方案制定与实施过程中的质量控制。开展初期,护士长定期组织1次团队成员召开工作会议,建立微信群,及时沟通解决遇到的问题,调整特殊患者群体的管理方案,不断完善工作流程。后期根据临床实际情况,每月组织召开1次团队会议,落实管理措施。
1.2.2.2构建结直肠癌术后留置肛管管理方案 (1)临床管理现状调研。采用自行设计的结直肠癌术后留置肛管患者相关信息调查表展开横断面调查,调查表包括一般人口学资料、疾病史、肛管留置信息、肛管引流情况4个模块。根据调查结果,了解留置肛管患者常见的护理问题及处理现状。(2)文献检索与半结构访谈。计算机检索Cochrane Library、Joanna Briggs Institute Library、Clinicalkey for Nursing、PubMed、Web of Knowledge、EMbase、中国生物医学文献服务系统(CBM)、中国期刊全文数据库(CNKI)、万方数据资源系统等。语种限定为中文及英文,检索时限均为自建库至2021年1月31日,文献类型为公开发表的文献。英文检索词包括“colon cancer/rectal cancer/colorectal cancer”“transanal drainage tube/TDT”“management scheme/plan/program”“nursing care”“enhanced recovery after surgery/ERAS/fast tracking”,中文检索词包括:““结肠癌/直肠癌/结直肠癌”“留置肛管”“管理方案”“护理”“加速康复外科/快速康复”。文献类型包括指南、系统评价、专家共识、临床研究等,分析各文献标题、摘要、关键词及主题词,进一步确定检索关键词;运用相关的关键词和主题词,根据研究目的,分别检索各数据库,阅读摘要,初步符合纳入准则进一步查找全文;通过“滚雪球”方式,追查纳入文献的参考文献。随后,对10名结直肠癌术后留置肛管的患者进行半结构式访谈,主要的访谈提纲包括“您对术后留置肛管有何看法?利弊处体现在哪些方面?”“您认为在留置肛管期间临床护理人员该做些什么,重点观察的要点有哪些?” “您认为留置肛管期间护理操作核心技术有哪些?如何做?”“您希望医生、护士提供哪些方面的指导?”等内容。考虑部分患者被隐瞒病情,同时照顾患者及家属情绪,访谈过程中不提及“肠癌”等敏感词语。(3)设计专家函询问卷。结合现状调查、文献分析及半结构访谈的结果,初步制定结直肠癌术后留置肛管管理方案函询问卷框架。包括专家基本情况(一般情况、专家对咨询内容的熟悉程度与判断依据)和正文2部分。问卷正文采用Likert 7级方法对结直肠癌术后留置肛管管理方案各维度和各条目的的重要性、可行性、合理性进行打分,1~7分分别代表“非常不同意、不同意、比较不同意、一般、比较同意、同意、非常同意”,并设有修改栏,供专家提修改意见。(4)专家遴选。选择熟悉并从事结直肠癌诊疗与照护相关工作的专家或者方法学专家。根据本次研究需求及Delphi法专家选择的要求,按照如下标准选择专家:在普外科从事工作10年及以上;具有本科及以上学历;具有中级及以上职称;知情同意并自愿参与本次研究;函询专家要具有广泛性和代表性。共咨询上海市2所三级甲等医院胃肠外科的10名专家,其中3名男性,7名女性,平均年龄(44.4±6.2)岁;医生3人,护理工作者7人;平均临床工作年限(23.5±6.0)年,高级职称4人,中级职称6人。专家的判断依据(Ca):根据专家对“实践经验”“理论分析”“参考国内外文献资料”“直观选择”的自评结果计算。本小组Ca=∑ Mj Wj/M=(1.1*3+1.0*2+0.9*4+0.8*1)/10=0.97。专家对咨询内容的熟悉程度(Cs):分为很熟悉(0.9)、比较熟悉(0.7)、一般熟悉(0.5)、不太熟悉(0.3)和不熟悉(0.1)5个层次。本小组Cs=∑ Mj Wj/M=(0.9*4+0.7*5+0.5*1)/10=0.76。因此,本小组专家权威系数Cr=(Ca+Cs)/2=(0.97+0.76)/2=0.865,说明专家的权威程度较高,发言具有可信度。(5)函询结果:以微信和邮件的方式对专家进行2轮函询,最终确定的结直肠癌术后留置肛管管理方案包括3个一级条目、7个二级条目、28个三级条目。见表2。
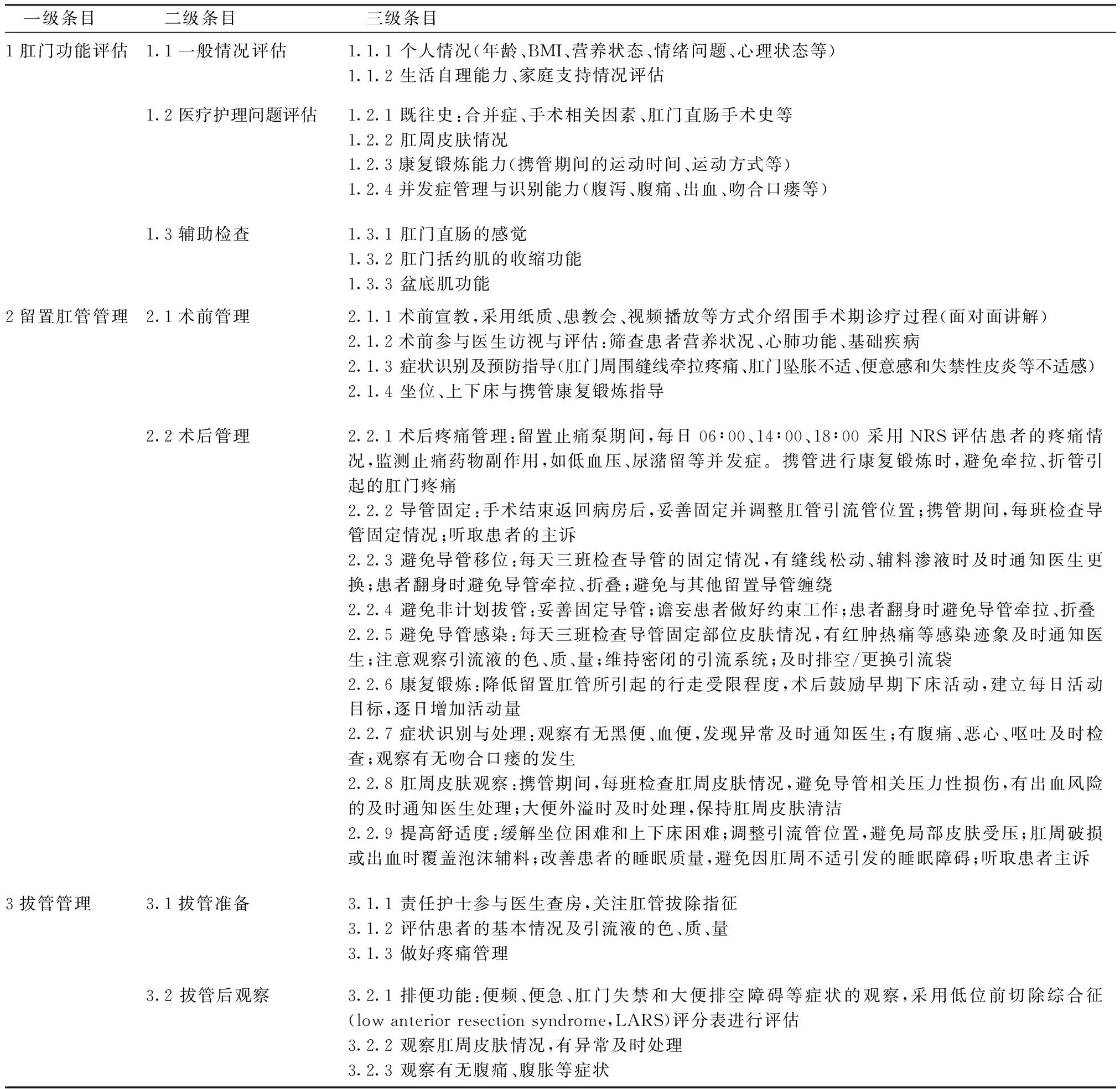
表2 结直肠癌术后留置肛管管理方案
1.2.2.3结直肠癌术后留置肛管管理方案的实施 (1)术前1 d骨干护士随床位医生一起行肛门功能评估,初步确认留置肛管管理方案的可行性。术前宣教,采用纸质和视频的方式面对面讲解留置肛管常见症状识别及应急处理措施,指导患者术后坐位、上下床与携管康复锻炼的动作和要求;讲解自控式止痛泵的使用方法及注意事项。(2)术日患者安返病房后,床位护士强化宣教。1名骨干护士随主治医师查房,对患者进行全面评估,明确留置肛管管理方案,经护士长和主管医生审核确认后录入患者档案后实行。该护士进一步对患者及其照护者就方案内容进行一对一培训,详细解释风险预防、症状识别与应急处理,并将纸质版留置肛管管理方案和相关视频交由照护者参考。(3)术后1 d,骨干护士强化留置肛管管理方案的相关知识点。患者第一次下床携管进行康复锻炼时,由1名骨干护士和照护者共同陪同,以便及时识别患者的不适症状,指导常见症状的应急处理。患者疼痛感明显时,咨询麻醉师,是否进行止痛泵背景剂量的调整。(4)携管期间,每日由骨干护士登记方案的实施情况,并反馈遇到的问题,微信群内及时沟通解决方案,动态调整方案内容。
1.3评价指标
1.3.1肛管护理相关指标 患者携管期间,由1名骨干护士、1名护理研究生和床位护士每日进行评估。主要包括:(1)导管滑脱:肛管部分或全部从切口处滑出。(2)导管堵塞:引流袋或肛管引流管内12 h无大便引流出,大便从肛门口溢出。(3)导管相关感染:肛管内有脓性液体引出,肛管固定点周围皮肤出现红肿、疼痛、分泌物增多的表现,同时结合主刀医师的判断。(4)导管相关压力性损伤:按照《压力性损伤的预防和治疗:临床实践指南(2019版)》[8]的标准进行判断。(5)大便外溢:大便从肛门口溢出。(6)肛周出血:肛周皮肤淤青或有活动性出血。
1.3.2临床恢复指标 首次床上自主活动时间、下床活动时间、肛门排气时间、术后并发症(吻合口瘘、腹腔感染、切口感染、肛门口出血、肛门口皮肤破损)、住院时间等。
1.3.3自我评价指标
1.3.3.1疼痛 结合疼痛数字分级法(NRS)和主诉疼痛程度分级法(VRS)对患者进行评估[9]。NRS用0~10分代表不同程度的疼痛,让患者根据自己的实际疼痛情况说出一个最能代表其疼痛程度的数字。0表示无痛,10分表示最痛。其中,1~3分为轻度疼痛;4~6分为中度疼痛;7~10分为重度疼痛,包括妨碍正常活动甚至无法控制的疼痛。VRS主要通过患者的主诉来确定疼痛的分级,一般将疼痛分为0~3级:0级:无疼痛;Ⅰ级(轻度):有疼痛但可忍受,生活正常,睡眠无干扰;Ⅱ级(中度):疼痛明显,不能忍受,要求服用镇痛药物,睡眠受干扰;Ⅲ级:疼痛剧烈,不能忍受,需要镇痛药物,睡眠受严重干扰可伴自主神经紊乱或被动体位。
1.3.3.2睡眠质量 采用理查兹-坎贝尔睡眠量表(richards campbell sleep questionnaire,RCSQ)进行评估[10]。该量表采用100 mm 标尺进行视觉模拟评分,从睡眠深度、入睡时间、觉醒次数、觉醒时间比例、整体睡眠质5个维度评估睡眠情况,各条目相加后取其平均分。0~25分提示睡眠质量差,26~75分提示睡眠质量一般,76~100分提示睡眠质量好。该量表内部一致性Cronbach′s α系数为 0.89~0.92。在睡眠深度和睡眠质量的测量上,与多导睡眠监测的相关性为0.59。
1.3.3.3导管管理满意度 结合前期对留置肛管患者的半结构访谈时患者所反映的问题,自行设计导管管理满意度调查表。共计8个条目,涵盖肛管相关内容评估及宣教质量、导管固定情况、引流液留取、大便外溢处理、疼痛干预、症状识别与应急处理能力和舒适度提升情况。采用Likert 5级方法对各条目的满意度进行打分,1~5分别代表从“非常不同意、不同意、一般、同意、非常同意”。总分40分,分值越高表示满意度越高。
1.4资料收集方法 由团队骨干护士组成资料收集小组,统一进行研究培训。科室护士长作为督导员,每日跟踪协调数据收集进度,负责数据质量控制,有异常或与临床实际不符时及时查阅护理和医疗记录单核实,并在微信群沟通确认。患者一般人口学资料及手术相关信息在入院后和手术后由骨干护士收集;肛管护理相关指标在携管期间每日跟踪记录;临床恢复指标和疼痛评分通过评估患者或查阅护理记录单获得;并发症发生情况和睡眠质量拔管后1~2 d进行评估,住院时间在出院时记录或查阅电子病历系统。

2 结果
2组患者肛管护理相关指标、术后临床恢复情况、自我评价指标的比较见表3~表5。

表3 2组患者肛管护理相关指标的比较[例(百分率,%)]

表4 2组患者术后临床恢复指标的比较

表5 2组患者自我评价指标的比较
3 讨论
3.1结直肠癌术后留置肛管管理方案安全可行 本研究遴选的专家平均在普外科工作年限为(23.5±6.0)年,涵盖医疗、护理、管理领域。专家权威系数为0.865,说明专家的权威程度较高,发言具有可信度。最终确定的结直肠癌术后留置肛管管理方案包括3个一级条目、7个二级条目、28个三级条目。管理方案秉承“以患者为中心”的原则,通过动态监控与调整,充分考虑患者的临床现状,避免盲 目开展管理活动。方案实施过程中护士长进行质量控制,初期定期组织团队成员召开1次工作会议,及时沟通解决遇到的问题,调整特殊患者群体(高龄、合并肺栓塞、出血倾向等)的管理方案。后期根据临床实际情况,每月组织召开1次团队会议,落实管理措施。本研究实施过程中,观察组患者未发生因方案实施导致的非计划拔管、跌倒、肛周出血等不良事件。因此,应用该方案管理结直肠癌术后留置肛管患者具有一定的可行性。同时,有研究[11]指出,经过医疗和手术干预,女性患者自我报告结局的多方面指标往往较差;而本研究中,虽然观察组患者女性占比高于对照组(46.7% vs. 26.7%,P=0.023),但观察组患者导管相关压力性损伤和大便外溢发生率、首次床上自主活动时间和首次下床活动、携管期间的睡眠质量和满意度等指标均优于对照组,这进一步印证了本研究所制定的结直肠癌术后留置肛管管理方案的有效性。
3.2结直肠癌术后留置肛管管理方案可以降低导管相关压力性损伤和大便外溢的发生率 临床中,经常会遇到因肛管位置固定不当引起的肛周皮肤压红或破损,或因大便外溢处理不及时导致的失禁性皮炎。在临床实践过程中,我们发现肛周皮肤压红和大便外溢是留置肛管患者较为常见的不良事件,可明显降低患者的舒适度,增加羞耻感和其他负性情绪。而目前临床关注点在于留置肛管可以降低吻合口瘘的发生率,而因此所产生的护理问题并未给予足够的认识。因此,方案实施过程中,团队成员结合前期半结构访谈患者所反映的问题,给予重点宣教与应急处理指导,方便患者及家属能在第一时间找到医务人员进行处理,最大限度降低肛周皮肤发红和大便外溢的发生率,提高问题处理的及时率。本研究中,观察组导管相关压力性损伤发生2例,大便外溢发生3例,均明显低于对照组(P均<0.05)。同时针对大便外溢的问题,团队成员研制了专用的防漏垫,不仅可以及时吸收外溢大便,提高患者的舒适感,而且还可减轻肛周皮肤受压,降低导管相关压力性损伤的发生率。
3.3结直肠癌术后留置肛管管理方案可促进患者术后恢复 循序渐进的早期康复活动可明显促进结直肠癌术后患者胃肠功能的恢复,改善腹痛腹胀的程度[12]。本研究中观察组患者平均术后1 h即开始首次床上自主活动,术后36 h开始首次下床活动,均较对照组提前,说明管理方案有助于患者早期活动,促进加速康复的实施。然而2组患者住院时间、肛门排气时间和非计划再次入院的比较,差异无统计学意义(P>0.05),原因可能为本研究样本量较少,未来仍需大样本临床试验进行验证。据报道,67.2%的留置肛管患者存在明显的坐位困难,46.9%的患者存在中重度的上下床困难[13],这也是影响患者早期活动和术后康复的主要原因之一。因此,基于加速康复的理念,在引流管管理方面团队成员及时评估患者疾病情况及引流液性状,秉承非必要不延长肛管留置时间的原则,对符合拔管指征的患者应及时拔除肛管。本研究中,观察组患者肛管留置时间平均为(4.6±2.0) d,短于对照组(5.7±2.2) d(P=0.008)。临床实践中,我们发现肛管拔除后,患者下床活动的意愿和行为评分都明显提高。本研究中,共发生6例并发症,对照组3例(2例腹腔感染,1例吻合口瘘)和观察组3例(1例切口感染,1例肺部感染,1例吻合口瘘),对照组发生1例非计划再次入院(感染性腹泻),2组比较差异均无统计学意义。说明该方案对促进患者早期活动有一定的临床意义,但对缩短住院时间和降低并发症发生率方面的效果仍需临床试验验证。
3.4结直肠癌术后留置肛管管理方案可改善患者疼痛及携管期间的睡眠质量,提高满意度 约20%~40%的术后患者会经历中重度的疼痛,不仅降低患者的满意度,推迟早期活动,还会引发肺部和心脏方面的并发症[14]。因此,疼痛管理是腹部术后管理的重要内容之一,管理策略也在不断完善[15]。目前结直肠癌患者术后常规留置镇痛泵,但高达45%的患者术后24 h内会出现疼痛峰值,腹腔镜结直肠癌手术后24 h内,患者会经历多个疼痛峰值(VAS≥4分),而开腹手术患者在术后72 h进行康复锻炼时会经历多个疼痛峰值(VAS≥4分)[16]。缝线固定肛管所带来的疼痛也是影响多数患者睡眠和康复锻炼的主要原因。作为影响睡眠的主要因素,疼痛管理是本研究关注的重点干预项目之一,同时与麻醉科密切合作,对管理效果不理想的患者及时调整镇痛泵背景剂量。同时针对半结构访谈中患者反映穿普通病员裤在携管康复锻炼期间容易引发牵扯痛的问题,课题组设计了留置肛管患者专用裤,以期降低患者的疼痛感。本研究结果显示,虽然2组患者主诉中重度疼痛的人次比较,差异无统计学意义(P>0.05),但观察组患者人次数明显低于对照组。同时观察组患者携管期间的睡眠质量总得分为(71.4±11.5)分,明显高于对照组(55.8±12.8)分(P<0.001),可能与术后早期活动和有效的疼痛管理策略有关。据报道,在中老年群体中,活动强度与睡眠质量存在剂量反应,高强度的活动可以改善睡眠质量[17],而健康促进生活方式是改善结直肠癌预后的重要因素,相关干预策略的实施可改善患者的生存质量[18]。本研究中肛管管理方案将携管期间康复锻炼具体化,结合患者疾病状态,合理安排术后活动时间,动态调整活动量和强度,并做好疼痛管理,提高患者的活动体验及满意度(P<0.001),进一步改善健康促进生活方式。
综上所述,本研究构建的结直肠癌术后留置肛管管理方案是整合医疗、护理、麻醉的团队力量,多学科合作,并结合患者的实际需求,明确干预的关键点,将证据转化为临床实践。方案的实施可明显降低导管相关压力性损伤和大便外溢的发生率,促进患者术后早期活动,改善患者携管期间的睡眠质量,提高满意度。但本研究为单中心临床试验,样本量较小,未来仍需大样本、多中心、多学科合作的项目进行验证。
