腔镜乳腺癌根治乳房重建的现状及努力方向
2023-10-18罗云峰朱燕雯
罗云峰, 朱燕雯, 黄 雨
据全球癌症统计报告,2020年女性的乳腺癌已是新发病例数最多的癌症,约占男女新发癌症病例总数的11.7%,已超过肺癌成为全球癌症发病率最高的癌症类型[1]。主要原因可能与乳腺癌早期诊出的病例增多有关。在经济较好的地区,治疗上呈现保留乳房手术的趋势。中国的乳腺癌发病年龄平均为45~55岁,年轻于西方女性。伴随着我国人民生活水平的不断提高,乳腺癌患者对术后生活质量提出了更高的要求,尤其在乳房肿瘤整形的概念提出后,乳房切除即刻乳房重建已经广泛应用于临床,特别是针对早期乳腺癌病例[1-2],但传统开放手术仍存在乳房表面留有瘢痕和乳房形态不佳等不足。自1985年英国外科医生Payne和Wickham提出“微创”概念后,微创技术得以不断发展,成为现代医疗理念上的一大进步,以腔镜外科技术为代表的微创外科也呈现迅速发展的势头。1987年法国医生Mouret完成了世界首例现代腹腔镜胆囊切除术,随后腹腔镜手术迅速应用于各外科治疗领域,而乳腺作为体表的实体器官,运用腔镜技术起步较晚。1992年,Kompatscher教授用腔镜辅助取出隆乳术后患者乳房中的挛缩假体,标志着腔镜技术在乳腺外科的首次应用。1993年Suzanne等通过脂肪抽吸的方法完成腔镜腋窝淋巴结清扫术。1995年国外学者报道了在尸体和动物实验乳腺腔镜手术,提出了腔镜在乳腺外科手术中的可操作性[3]。1995年,Friedlander等[4]应用腔镜技术切除腋窝淋巴结和乳腺腺体,并利用腹直肌重建了乳房。1997年上海郑民华教授等[5]在国内首先报道了5例腔镜腋窝淋巴结清扫术,之后陆续有学者报道各种相关乳腺腔镜外科治疗,成为乳腺腔镜技术发展的驱动力。乳腺腔镜外科的开展主要集中在上海、北京、重庆、成都及广州等城市,在不同阶段发挥重要的作用。相对乳腺传统开放手术的大切口获得充分暴露术野而言,腔镜技术的应用在不改变乳腺外科本质并充分遵循乳腺外科的基本原则下,可减少术区切口各层组织结构的破坏、从不同角度放大组织结构、缩小切口以及避开需要保持美容的部位作切口,具有明显的手术优势,逐渐得到广大乳腺外科医师的重视,这标志着在提升微创技术的同时,保持乳房美容新时代的到来,特别是腔镜乳房重建体现了医疗不断发展的人性化进程,已步入了新的阶段,即围绕“微创与功能”向纵深挖掘乳腺癌新的腔镜技术及腔镜术式的整合应用。本文就乳腺癌根治乳房重建的腔镜技术在纵深及整合方面进行探讨。
1 腔镜技术在乳腺癌手术中的发展
1.1腔镜乳腺癌腋窝淋巴结清扫术 腔镜乳腺癌腋窝淋巴结清扫术是腔镜技术在早期应用于乳腺癌最多的术式,实施该手术需要建立腋窝部位操作空间,其建立方式包括充气联合脂肪溶解吸脂、皮瓣外部牵拉联合气囊扩张钝性分离及充气联合气囊扩张钝性分离3种[6]。其中以充气联合脂肪溶解吸脂应用较为广泛,已积累了丰富的实践经验,在手术时间、出血量、清扫淋巴结数目、术后并发症的发生率等方面具有较明显的优势,可取得较好的近期疗效[7]。笔者团队在2010—2012年采取侧胸壁常用入路,以溶脂吸脂法充气建腔方式,进行腋窝淋巴结清扫,也取得相似的效果[8]。经过一定的经验累积后,针对实践中遇到的难点,采取一些改进措施,如对溶脂配方进行了改进,注射后可即刻吸脂,节省了等待溶脂时间,使腔镜乳腺癌根治手术在时间上几乎与传统开放手术相同,以及术前进行腋窝CT淋巴结造影并三维重建作为术前导航,充分了解前哨淋巴结位置及状态[9-10],为实现精准腔镜下处理腋窝淋巴结提供了新思路。尽管腔镜腋窝淋巴结清扫已逐渐推广,但在溶脂吸脂应用过程中,也出现了一些争议。国内外有许多学者曾提出在腔镜手术溶脂吸脂过程中可能导致淋巴结破裂的质疑[11]。随着前哨淋巴结活检应用的规范,腋窝淋巴结清扫手术转为仅在前哨淋巴结阳性或新辅助治疗后不能完全缓解时开展,为此,本团队在前哨淋巴结活检的同时,根据侧胸壁入路的特点,再次改变造腔方式,通过气囊扩张钝性联合充气方法建立操作空间,经胸肌间夹角进入胸小肌深面,从腋静脉第三或第二水平向腋窝方向系统清扫淋巴结,取得了与传统开放手术相似的效果。此法近期在国内外的研究中均有满意的报道[12-13]。还有不同的观点是,在切除乳房的乳腺癌根治手术中,关于应用腔镜进行腋窝淋巴结切除的必要性,骆成玉教授[14]曾提出,开展腔镜进行腋窝淋巴结切除,因保留了更多的胸部皮肤,可为二期整形手术创造条件。对于这一观点,笔者在长期实践中也深有体会。尽管腋窝淋巴结清扫术在乳腺癌根治手术中的应用逐渐减少,但预防术后患肢淋巴水肿仍然受到学者的关注[15],尚有其深入研究的价值。有学者在术中利用腋窝反向淋巴作图技术,将引流上肢的淋巴管道显示出来,以指导术者更好地进行手术操作,有利于避免遗漏清扫淋巴结或降低手术操作对患者引流上肢淋巴管造成的创伤,提高患者术后生活质量[16-19]。腔镜技术的使用使术者在腋窝中央获得视野,能够观察来自上肢汇入腋窝的淋巴管及淋巴结,便于精准操作,特别是带红外激光的荧光腔镜应用以来,由于吲哚菁绿(indocyanine green,ICG)对淋巴管亲和力较染料示踪更强,更易识别,有效保护了来自上肢汇入腋窝的淋巴管及淋巴结,使腔镜腋窝淋巴结清扫手术更趋完善。笔者团队在2017年开始应用荧光腔镜进行腋窝淋巴结清扫时,采取蓝染料及ICG双淋巴示踪剂,在同屏显像导航下,紧贴ICG荧光显像的区域进行操作,虽然积累了一些经验,但仍需继续探索。
1.2腔镜乳腺癌腋窝前哨淋巴结活检术 目前,乳腺癌前哨淋巴结活检已成为评估是否清扫腋窝淋巴结的标准。随着腔镜技术的发展,1999年Tsangaris等[20]首次报道乳腺腔镜前哨淋巴结活检术与传统前哨淋巴结活检术比较,其手术创伤小,术后手术瘢痕小且并发症少。国内张键教授等[21]于2004年也成功开展了经腋窝溶脂法腔镜乳腺癌腋窝前哨淋巴结活检术。随后许多学者在吸脂与非吸脂方法、建造操作空间方式、示踪剂应用及腔镜入路选择等多方面都进行了深入的探索和研究。由于腋窝为实体组织结构,腔镜手术为降低技术难度,多以溶脂吸脂法造腔为主,但溶脂吸脂可能造成淋巴管折断或淋巴结破裂,细小淋巴结可随脂肪组织抽吸而漏检,同时也可能存在肿瘤细胞种植转移风险[22]。加上保乳手术逐渐增多,对腋窝外形及功能的保护受到乳腺外科医师的重视,一些学者采取非吸脂建腔进行前哨淋巴结活检,以避免吸脂可能带来的风险,但由于技术难度大,仅在少数单位开展[23]。笔者团队针对上述情况,借助数字医学三维重建技术[24],在术前进行乳腺癌前哨淋巴结间接CT造影,数字重建乳房淋巴管汇入腋窝淋巴结三维图像,进行前哨淋巴结位置导航及评估,指导术中取侧胸壁入路置入球囊(非吸脂法),见图1。贴近前哨淋巴结实施球囊扩张法造腔,提高在术野充气后、入镜时即可发现前哨淋巴结的概率,尽可能地精准切除,减少分离,保留腋窝组织结构及缩短手术时间。乳腔镜下虽失去手碰触觉功能,但放大了手术视野,容易观察到染色的淋巴管或淋巴结并进行追踪。张月等[25]用亚甲蓝法行淋巴结活检染色,对比早期乳腺癌患者行腔镜下前哨淋巴结活检术及腋窝淋巴结清扫术,结果显示腔镜前哨淋巴结活检术的灵敏度及特异度均较高。随着荧光腔镜的应用[26],腔镜下前哨淋巴结活检的优势还可以进一步体现。笔者团队将ICG与亚甲蓝注射于乳晕周围,在腔镜同屏双模式视觉的示踪标记下,二者互为补充,前哨淋巴结更易识别及切除。在实践的研究中体会到,术前三维重建前哨淋巴结,指引术中球囊进入路径,利用荧光腔镜,可于同一屏幕查看双示踪影像的优势,能够提升前哨淋巴结检出率及缩短手术时间。腔镜前哨淋巴结活检术通常以腔镜观察孔位置为主要入路,常见的三种入路为腋窝、侧胸壁及乳晕[21,23,27],虽各有利弊,但以侧胸壁入路应用较多,其优点是适用于球囊扩张充气法造腔,减少腋窝损伤,增加视距,易于观察操作,且避免腋窝切口瘢痕等,笔者团队以该入路为主[28]。在2 000余例各种乳腺腔镜手术的经验中,特别体会到在乳腺癌根治即刻乳房重建多腔镜术式联合(完全腔镜)应用时,有其灵活变化的优势。乳腺癌手术中前哨淋巴结活检占据重要地位,腔镜在乳腺外科中更能发挥其优势,如何精准切除,避免损失邻近脂肪组织,保护腋窝形态,成为乳腺外科医师的追求。特别是代表精准、微创的机器人出现,在腋窝淋巴结清扫中避免损伤血管神经发挥了重要的作用,深受关注。目前的Intuitive Surgical公司的达芬奇机器人,作为第一个综合腔镜手术机器人系统也应用于乳腺外科,但仍需要人的操作来发挥其优势,且与普通腔镜手术相比,操作者缺少了力反馈。随着人工智能(artificial intelligence,AI)技术的发展,将AI训练学习的手术规划与导航技术、机器人技术相结合,智能化手术机器人能够进一步提高机器人手术的有效性和安全性,最大限度地解放操作者,一些专科已出现了智能化机器人的应用[29]。笔者团队之所以坚持前哨淋巴结术前数字医学三维重建导航及腔镜侧胸壁入路的探索,是因为侧胸壁入路切口瘢痕容易得到女性内衣遮掩,符合南方人群活动习惯。另外,侧胸壁入路具有良好的腔镜支点、充分的视距、体外操作环境舒适、精准定位及损伤小的基础,期待为AI智能化专病机器人的应用铺垫道路,有望实现真正意义的精准活检前哨淋巴结,保护腋窝。

术前数字三维重建见乳房淋巴管汇入第一枚前哨淋巴结,指导术中精准造腔(非吸脂)图1 腔镜乳腺癌腋窝前哨淋巴结活检术照片
1.3腔镜乳房腺体切除术 乳腺癌作为一种全身性疾病已成为当今肿瘤治疗的共同认识,因此手术的治疗向最小有效化转型,更兼顾乳房美的存续,使患者尽快恢复身心健康。传统乳房腺体全切或局部切除已证明是安全可靠的[30-31],但为了充分暴露术野及控制切缘,术后在乳房表面会留一道较长的手术瘢痕。随着腔镜技术在良性乳腺肿瘤切除中的应用[32],腔镜乳腺手术不再局限于腋窝淋巴结切除,开始了腔镜辅助乳房腺体部分切除及全切除并同时保乳或乳房整形重建,取得了患者满意的效果[33-35]。目前,腔镜乳房腺体切除术已可实现全腺体或部分腺体切除,其在应用中的区别主要在于入路切口的部位、术野暴露的形式(充气法或悬吊法)及单孔与三孔操作法等方面[36-38],各有利弊。随着腔镜器械的发展,单孔腔镜手术迅速发展[39],该技术要求较高,如果在腺体切除后,不需要通过扩大切口取出腺体及放置假体植入物的手术时,是非常值得推广的。笔者认为应根据腋窝淋巴结切除方式,与后续乳房重建术式相呼应,加上成本及操作者对术式熟悉程度等多方面情况考虑,分别灵活应用腔镜乳房腺体切除或部分切除手术。
2 腔镜技术在乳腺癌根治乳房重建手术中的整合应用
2.1全腔镜乳腺癌外科技术 腔镜手术正是因为光学视觉传送和操作器械两方面技术的进步得以普及,前者改变了传统的直视方式,增加了视野放大优势;后者提供了长臂操作器械,增加了远离重要区域及狭小空间的操作优势,机器人器械更是增加了360°的灵活性及稳定性。由此可见,腔镜或新近发展起来的机器人乳腺癌手术,并非新的手术方式,而是一种通过改变手术入路及操作方法的手术微创理念[40]。腔镜乳腺癌手术是在没有自然腔隙的腋窝及乳房两个部位建造操作空间的。由于这种特殊性,在开展手术的过程中,相对存在两种不同的应用方式,即腔镜辅助乳腺癌外科治疗与全腔镜乳腺癌的外科治疗。前者是在传统手术基础上,为缩小切口,利用腔镜作为辅助手段[41],降低小切口的手术难度,但还是存在一定长度的切口瘢痕。这种腔镜辅助手术的优点是既保留了手触觉的反馈,又有直视及腔镜放大后屏幕的视觉。后者归纳起来应包含两层理解:一种是以孔洞形式入路,在封闭空间里操作的腔镜下手术,优点是保证患者体表仅留下更小的手术切口瘢痕[42-43],缺点是失去手的触觉;另一种是在乳腺癌根治不同操作空间术式中,均应用腔镜技术进行乳腺癌根治手术,例如腔镜皮下腺体切除和腔镜下腋窝淋巴结清扫[44]。全腔镜乳腺癌根治手术在不改变其根治原则的情况下,可将切口设计在远离美容区域,缩小及减少了患者不可逆的体表皮肤瘢痕,因此乳腺外科医师应重视腔镜技术解决医患共同关心的切口微创这一优势,减少患者的身心创伤,促进乳腺癌外科治疗向着微创化和功能化发展[45]。笔者团队经过不断的腔镜流程改造的探索,使得手术更易掌握,目前,对于没有乳头乳晕复合体侵犯的患者,在遵循乳腺癌根治原则基础上,尽可能采取全腔镜乳腺癌外科手术(非吸脂法前哨淋巴结活检或清扫及保留乳头乳晕复合体皮下腺体切除),为部分患者术后留下弥补乳房重建的机会。全腔镜乳腺癌外科手术的操作过程均可显示在视觉屏幕上,对临床教学、培养初学医师、总结经验及技术推广等有积极的作用,本团队的年轻医师已基本能顺利完成这一手术术式。如需继续行乳房假体重建,仅将测量好的假体于胸肌前或胸肌后植入即可。全腔镜乳腺癌外科手术照片见图2。
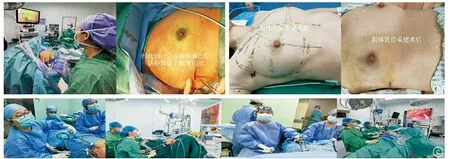
ⓐ经侧胸壁入路前哨淋巴结活检及皮下腺体切除,腺体标本经此入路不到5 cm的切口移除;ⓑ经此侧胸壁同一切口,植入假体进行胸肌前或胸肌后的乳房重建;ⓒ笔者团队的年轻医师都可以掌握并完成腔镜乳腺癌前哨淋巴结+腔镜乳腺皮下腺体切除术图2 全腔镜乳腺癌外科手术照片
2.2完全腔镜乳腺癌根治即刻乳房重建手术 完全腔镜手术在众多领域尚无明确定义。乳腺癌根治即刻乳房重建手术涉及多个部位手术,包括腋窝淋巴结切除、乳房腺体切除(或部分切除)及乳房重建(自体组织获取)等,每一个手术都有其不同的方式,如腋窝有淋巴结活检或清扫术、乳房腺体部分切除或全切除术及多种形式的乳房重建等术式。乳房重建的术式更为多样化,而乳腺癌根治即刻乳房重建,临床上主要使用的重建方法有自体组织重建、假体植入重建以及自体组织联合假体植入重建。随着腔镜技术的普及,使得自体组织乳房重建术的供区部位切口明显缩小,得到乳腺外科医师及患者的重视,腔镜乳房重建手术近年来已逐渐增多。腔镜辅助的乳房重建手术常见的有腔镜辅助下背阔肌瓣乳房重建、腔镜辅助下大网膜填充乳房重建、腔镜辅助下Ⅰ期假体乳房重建及腔镜辅助下背阔肌瓣或大网膜联合假体乳房重建等术式,但真正能全腔镜下获取组织的有大网膜及背阔肌瓣。背阔肌皮瓣乳房重建是临床上开展最早、应用最广泛的自体组织乳房重建术式之一[46]。2003年Pomel等[47]报道了8例患者在完成皮下腺体全切除术后,即刻联合腔镜辅助背阔肌乳房重建。2012年,Selber等[48]报道5例机器人经腋窝入路,在前哨淋巴结活检或淋巴结清扫后,获取背阔肌肌瓣联合假体即刻或延期乳房重建。大网膜乳房重建,最早见于1963年Kiricuta[49]的报道,用于放射性胸壁坏死后的大网膜乳房重建。由于早期采用的是剖腹手术获取,切口创伤大,并且存在大网膜是否可利用的不确定风险因素,使手术受到一定的限制。至1993年,Saltz等[50]首次报道了利用腹腔镜成功获取大网膜修复较大组织的缺损,之后才有学者开始了皮下腺体切除后腔镜辅助大网膜乳房重建的尝试[51]。为了获取更大容量的大网膜组织,2002年,Jimenez等[52]报道了腹腔镜下获取游离大网膜,将其与胸背血管吻合重建乳房。随后在国内先后有学者报道了腔镜获取大网膜在乳腺癌根治即刻乳房重建的经验[53-54]。2018年Shash等[55]通过文献综述分析得出结论,腹腔镜下获取网膜的使用是安全的,在乳房重建中具有乳房外观自然、供区创伤小及并发症少等优点。临床上利用腔镜独立获取自体组织多见于背阔肌及大网膜的手术,目前已广泛开展,鉴于乳腺腔镜手术与腹部腔镜手术的治疗,除了要在实体器官建腔不同外,还有需要在多个空间进行手术的区别,更有兼顾重建乳房美的特殊性。因此,在乳腺癌根治即刻乳房重建时,需要秉持微创及美学理念,如何将腔镜技术整合起来,贯穿手术操作的全部,尽可能地减少创伤或缩小切口,是乳腺外科医师关注的问题。全腔镜乳腺癌改良根治手术的观念,为完全腔镜乳腺癌根治即刻乳房重建手术奠定了基础。2017年,笔者团队通过侧胸壁入路进行腔镜腋窝淋巴结清扫即刻沿用原切口腔镜获取背阔肌瓣,进行了完全腔镜乳腺癌根治乳房重建[56]。2020年国内有报道腔镜乳腺癌切除并腹腔镜大网膜乳房重建[57],都是在探索乳腺癌外科腔镜技术的整合,使手术更加微创。笔者团队坚持遵循微创及美学理念,近期正在努力进行腔镜技术整合探索,开展完全腔镜乳腺癌根治即刻乳房重建手术,力求让重建的乳房表面无切口及形态更趋复原,例如完全腔镜乳腺癌根治即刻背阔肌乳房重建术。本团队常用侧胸壁入路切口进行腔镜前哨淋巴结活检或清扫,随后腔镜切除乳房外上或外下象限腺体。完成根治手术后,继续沿用该切口进行腔镜下背阔肌腋窝段内外侧分离获取组织,在镜孔与另一操作孔间切开皮肤4~5 cm用于背阔肌的扩展切取及肌瓣转移,进行乳房修复重建。如需假体联合背阔肌乳房重建,镜孔入路不变,只是调整操作孔的位置,按上述步骤完成假体联合背阔肌瓣乳房重建。完全腔镜乳腺癌根治即刻大网膜乳房重建术,在2014年报道的腔镜技术在腋窝淋巴结清扫及带蒂大网膜一期重建乳房的应用[54]的基础上,经侧胸壁入路进行腔镜前哨淋巴结活检或淋巴结清扫及切除乳房外上象限腺体组织,也可利用肋缘下4 cm大网膜隧道切口,切除乳房内上或内下或外下象限腺体组织,切除的腺体组织置于标本袋后均可经该切口移除,更换器械后继续腔镜下截取大网膜进行乳房重建。背阔肌或大网膜两种腔镜乳腺癌根治即刻乳房重建手术后,均只有一个最大4~5 cm的切口,其余为5 mm的操作孔伤口。完全腔镜乳腺癌根治即刻乳房重建手术是一个复杂的工程,主要的缺点是手术时间较长,笔者团队解决的方法是,例如完全腔镜乳腺癌根治即刻大网膜乳房重建术时,采取2台腔镜、两组人员进行手术,使手术时间缩短至3~4 h。笔者团队13年的经验是:一方面探索乳腺腔镜手术的流程,尽可能地简化;另一方面重视团队的培养及学科建设,两者非常重要。完全腔镜乳腺癌根治即刻乳房重建术手术照片见图3。
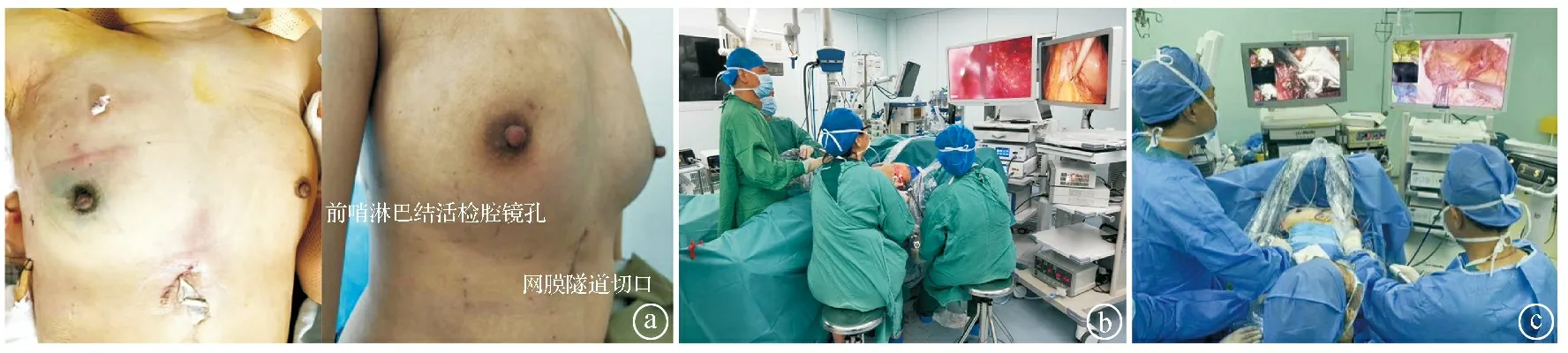
ⓐ完全腔镜乳腺癌根治即刻大网膜乳房修复重建镜术后,内上象限腺体切除,右肋缘下4 cm切口+右侧胸壁三孔伤口;ⓑ完全腔镜乳腺癌根治即刻大网膜乳房重建双腔镜手术腔镜前哨淋巴结活检、腺体切除及腔镜截取大网膜乳房重建;ⓒ荧光腔镜下两侧腋窝前哨淋巴结活检手术图3 完全腔镜乳腺癌根治即刻乳房重建手术照片
3 结语
腔镜辅助下即刻乳房重建术相比于传统手术,具有良好的术后美学效果,显著提高了患者术后的生存质量。虽然腔镜乳房重建手术应用已有相当一段时间,但多数为单一的配合乳腺癌根治开展乳房重建。随着微创及美学理念的不断提高以及腔镜辅助乳房重建技术已获取更好的美学效果,不断完善腔镜乳腺癌根治即刻乳房重建手术,应该是乳腺外科医师的不懈追求。完全腔镜乳腺癌根治即刻乳房重建手术在遵循乳腺癌外科治疗的原则下,有较大的想象空间及应用潜力,为有需求的乳腺癌患者带来最小的手术创伤和较好的术后美学效果。
