瘤型麻风伴II型麻风反应一例
2023-10-13李茂宋黎彭科陆茂
李 茂 宋 黎 彭 科 陆 茂
成都医学院第一附属医院,四川成都,610500
瘤型麻风伴II型麻风反应一例
临床资料患者,女,55岁,四川人,汉族,已婚,农民,小学文化。面部、躯干和四肢皮肤无明显诱因出现浸润性红斑、结节10余年,加重伴低热2个月。患者10余年前无明显诱因全身出现红斑、结节伴疼痛及灼热,于当地医院就诊,予以口服及肌注药物(具体不详)治疗后,疼痛较前缓解,但皮疹仍反复发作。患者曾两次于四川省某医院行组织病理等检查,分别提示荨麻疹性血管炎和急性发热性嗜中性皮病,接受相关药物(具体不详)治疗后,皮疹疼痛好转,但皮疹一直未完全消退。出院后长期口服“泼尼松片,每天1次,每次2片”。2个月前,患者双上臂皮疹较前增多,疼痛较前加重,伴低热、发汗,服用既往药物无明显缓解。在我科住院期间出现左眼痛、畏光、视物模糊等不适,眼科会诊后诊断为虹膜睫状体炎。既往2型糖尿病病史10余年,否认传染病史,否认外伤手术史,否认家族中类似疾病者。
体格检查:T 37.8℃,P 81次/分,R 20次/分,BP 119/80 mmHg。左眼视力下降、视物模糊、眼痛、眼胀,裂隙灯下见:前房浑浊,房水闪辉,可见羊脂状KP沉着,瞳孔缩小。皮肤科查体(图1~4):双眉毛完全脱落,双眼闭合正常,颜面潮红、浮肿,浸润性暗红斑,边界不清,稍隆起皮肤,伴灼热、疼痛。四肢可见多处呈对称性分布的圆形、椭圆形及不规则浸润性暗红斑、结节,大小约1 cm×2 cm,边界不清,隆起皮肤,有抓痕、鳞屑,未见结痂,伴疼痛。胸背有数枚红斑,腹部及臀部见较多暗红斑,形状不规则,约蚕豆至硬币大,隆起皮肤,表面干燥有抓痕及鳞屑,皮肤无结痂、破溃。双膝关节可见散在溃疡、结痂。胫前及足跟皮肤干燥有鳞屑。指缝、外阴无丘疹和结节。红斑处及手足感觉异常;双下肢可扪及肿大较硬的腓总神经,双下肢浅感觉大致正常,手足无畸残。
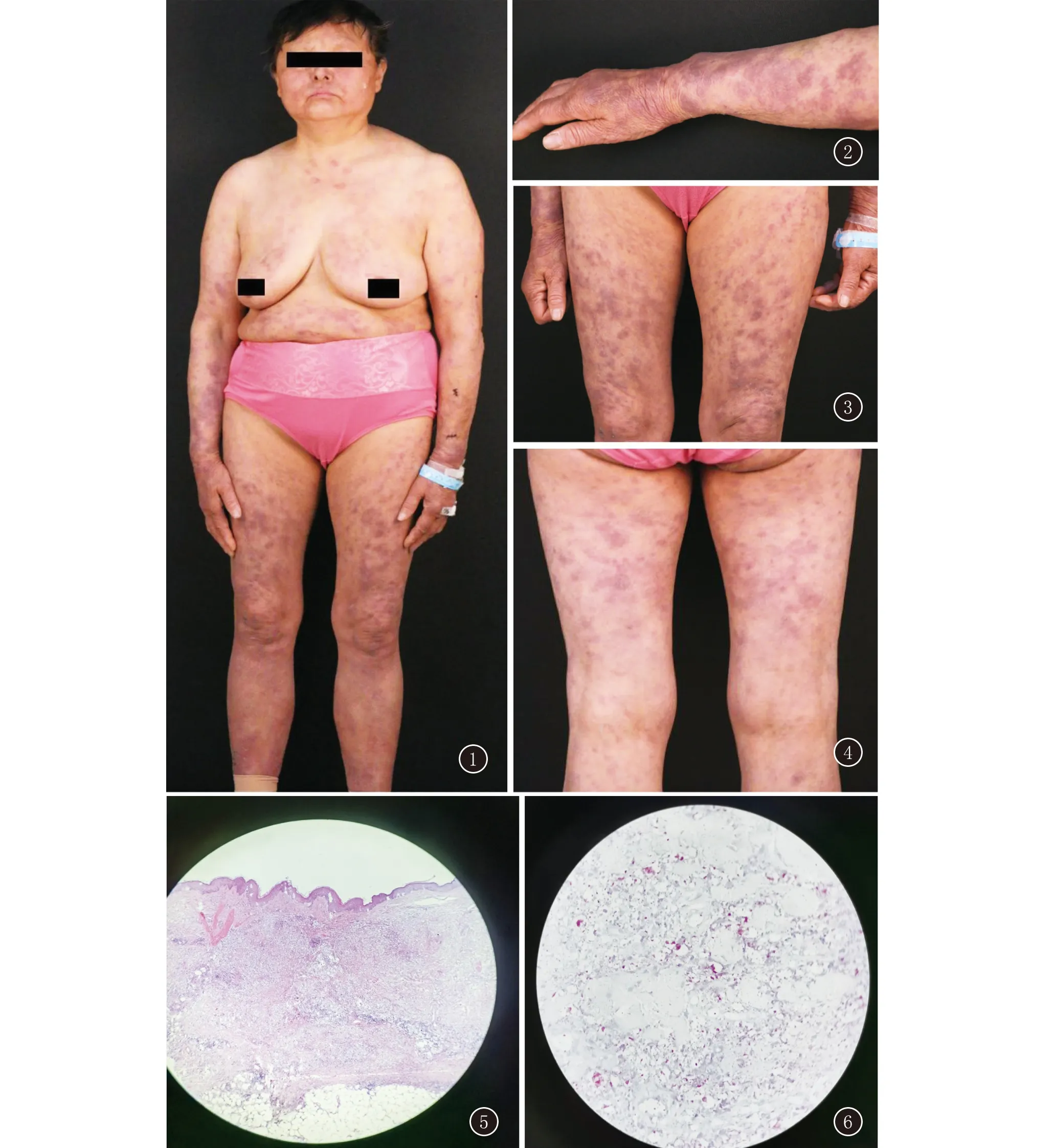
图1 双眉毛完全脱落,双眼闭合正常,颜面潮红、浮肿,浸润性暗红斑,边界不清,稍隆起皮肤,伴灼热、疼痛感;胸部有数枚红斑、腹部见较多暗红斑,形状不规则,约蚕豆至硬币大,隆起皮肤,表面干燥有抓痕及鳞屑,皮肤无结痂、破溃 图2~4 四肢可见多处呈对称性分布的圆形、椭圆形及不规则浸润性暗红斑、结节,大小约1 cm×2 cm,边界不清,隆起皮肤,有抓痕、鳞屑,未见结痂,伴疼痛感 图5 表皮大致正常,真皮和皮下组织可见蓝灰色泡沫样细胞弥漫性浸润,与表皮之间有无浸润带(HE,×100) 图6 抗酸杆菌6+(抗酸染色,×1000)
皮肤组织病理(上肢):表皮大致正常,真皮和皮下组织可见蓝灰色泡沫样细胞弥漫性浸润,与表皮之间有无浸润带(图5),抗酸染色可见大量的杆菌(图6)。特殊染色:抗酸(6+),六胺银(-),PAS(-);免疫组化表型:B淋巴细胞:CD79a及CD20散在+,T淋巴细胞:CD3散在+,浆细胞:CD38及CD138散在+,CD15(组织细胞+),CD4(散在细胞+),CD8(散在细胞+)、CD30(散在细胞+),S-100(散在上皮细胞+)。
诊断和处理:临床考虑瘤型麻风伴II型麻风反应。采用MDT-MB方案,同时治疗神经炎和麻风反应。出院4个月后电话随访,患者红斑、结节大部分消退,疼痛明显缓解,继续在当地疾控中心接受治疗。
讨论皮肤科是麻风患者就诊的首选科室,提高皮肤科医生对麻风的警惕性是早期诊断和及时治疗此病的关键。本患者患病10余年间,发病初期多次被误诊为荨麻疹性血管炎和Sweet病,未能及时接受麻风规范治疗,患者伴发II型麻风反应也进一步增加了本病诊断难度,提高临床医生麻风诊断水平十分迫切。
