1例淋巴瘤患者突发自身免疫性溶血后继发急性皮肤衰竭的护理体会
2023-10-12曾顺菲张建文亚男刘斌
曾顺菲, 张建, 文亚男, 刘斌
作者单位: 300020 天津,中国医学科学院血液病医院/中国医学科学院血液学研究所/实验血液学国家重点实验室/国家血液系统疾病临床医学研究中心/细胞生态海河实验室 重症医学诊疗中心
自身免疫性溶血性贫血(autoimmune hemolytic anemia,AIHA)是由于机体免疫功能紊乱、产生自身抗体、导致红细胞破坏加速(溶血)超过骨髓代偿时发生的贫血[1]。急性皮肤衰竭(acute skin failure,ASF),目前没有统一的定义、护理和诊断标准,一般认为是出现在身体各个部位的突然发生的多处梨形、蝴蝶形、马蹄形的红色或黄黑色溃疡[2-4]。本文主要研讨1例血管免疫母细胞淋巴瘤患者拟行造血干细胞移植前突发自身免疫性溶血,出现全身组织器官严重的缺血缺氧后继发双足跟ASF。由于机体贫血状态下,红细胞运输氧气的功能降低,导致全身组织、器官及皮肤缺血缺氧,从而引起全身组织器官功能衰竭后出现急性低灌注的临床表现,皮肤血管收缩以满足重要器官的血流灌注,致使皮肤灌注不足而无法保护机体免受感染和机械性创伤从而发生ASF[5]。通过查阅文献,将ASF与急性压力性损伤相鉴别,此病例判定为ASF。现报道如下。
1 临床资料
1.1 一般资料
患者,男,58岁,确诊为血管免疫母细胞T淋巴瘤2年余,已行40余疗程化疗,此次为行造血干细胞移植于2022年2月28日收入本院移植科。于3月12日9:00血常规示血红蛋白135 g/L,于10:30诉活动后头晕伴冷汗,监测血压和血糖均正常,予以对症处理后无明显好转,血红蛋白进行性下降至79 g/L,肝功能提示胆红素升高,总胆红素124.2 μmoL/L,直接胆红素13.5 μmoL/L,间接胆红素110.7 μmoL/L,查血浆游离血红蛋白为757.0 mg/L,提示自身免疫性溶血,予以对症支持治疗,效果不佳,病情进行性加重,于3月16日患者晨起出现意识丧失,呼之不应,测血压95/60 mmHg,心率135次/min,血氧饱和度85%,血常规示白细胞1.96×109/L、血红蛋白26 g/L、血小板132×109/L,患者病情危重转至本中心治疗。患者入科时浅昏迷,呼吸浅快,瞳孔等大等圆,光反射存在,体温:36.2 ℃,脉搏:136次/min,呼吸:23次/min,血压:96/63 mmHg,血氧饱和度80%。
1.2 转科诊断与治疗
转科诊断为血管免疫母细胞T细胞淋巴瘤、自身免疫性溶血性贫血、缺血缺氧性脑病、呼吸衰竭。立即予以患者经口气管插管接呼吸机辅助通气,留置胃管、尿管,药物治疗:降颅压(甘油果糖)、营养脑神经(胞磷胆碱)、抗生素(美罗培南)、止咳化痰(氨溴索)、保心(磷酸肌酸钠)、保肝(腺苷蛋氨酸)、保胃(艾司奥美拉唑)、血管活性药物(去甲肾上腺素)、镇痛(舒芬太尼)、镇静(丙泊酚、咪达唑仑)、降心率(艾司洛尔)以及输入白蛋白、丙球、悬浮红细胞。
2 ASF的形成、成因分析、与压力性损伤的鉴别
2.1 ASF的形成
患者气管插管30 min后,测血氧饱和度为96%,查看患者周身皮肤完好,未见异常,予以患者枕部、面部、耳后、双侧肩胛骨、骶尾部、双足跟使用水胶体及硅酮泡沫敷料外敷保护,预防压力性损伤。气管插管1 h后,予以患者翻身查看周身皮肤,发现双侧足跟处出现“梨形”紫红色瘀斑,左侧足跟面积约3 cm×3 cm(图1),右侧足跟面积约3.5 cm × 4.5 cm(图2)。3 h后双侧足跟瘀斑处均出现1 cm × 1 cm水泡。3月16日夜间左足跟水泡破溃,有黄色液体渗出。3月17日患者左右足跟水泡大小有所增大,左侧3 cm × 2.5 cm,右侧3 cm×3 cm;双侧足跟表皮均有不同程度的脱落伴少量黄色液体渗出。3月21日患者意识恢复拔除气管插管。3月21日至3月26日双足跟皮肤无明显变化。3月27日左侧足跟可见干瘪水泡处皮肤呈紫红色,右侧足跟可见3 cm×3 cm干瘪水泡呈紫红色,部分表皮脱落,表面干燥,可见1.5 cm×3 cm粉红色创面,创面中间位置组织呈鲜红色,有少量黄色液体渗出。
2.2 ASF成因分析
2.2.1 患者因素 患者突发自身免疫性溶血,起病急,血红蛋白急剧下降(最低至26 g/L),导致机体携氧功能降低,进而造成全身组织器官严重缺血缺氧,尤其足跟部的血液灌注状态极差,是诱发ASF的根本原因。
2.2.2 护理因素 患者入科时病情危重,生命体征不平稳,护理人员把护理重点放在了病情观察和配合医生抢救患者生命上,未在第一时间对患者受压部位采取有效预防措施。同时,临床工作中ASF的案例极为罕见,相关的护理经验缺乏,对于因患者血流灌注不足导致ASF的预判评估能力及预防措施不足,均是患者发生ASF的因素。
2.2.3 压力 有文献报道形成ASF的主因不是压力,但压力有可能是ASF持续恶化的促成因素[2]。患者病情危重,入科后立即予以气管插管,插管时体位为平卧位,双足跟受压明显,增加了ASF的发生。
2.3 ASF与压力性损伤的鉴别
由于ASF临床上罕见,护士对其认知不足,护理经验缺乏,易误以压力性损伤来处理,这样不仅增加患者的医疗费用,而且还存在医患纠纷的风险。因此正确鉴别ASF和压力性损伤,同时采取合理的护理措施就显得很有必要,这样有利于减轻患者的痛苦,提高护理质量[6]。ASF与压力性损伤的鉴别详见表1。
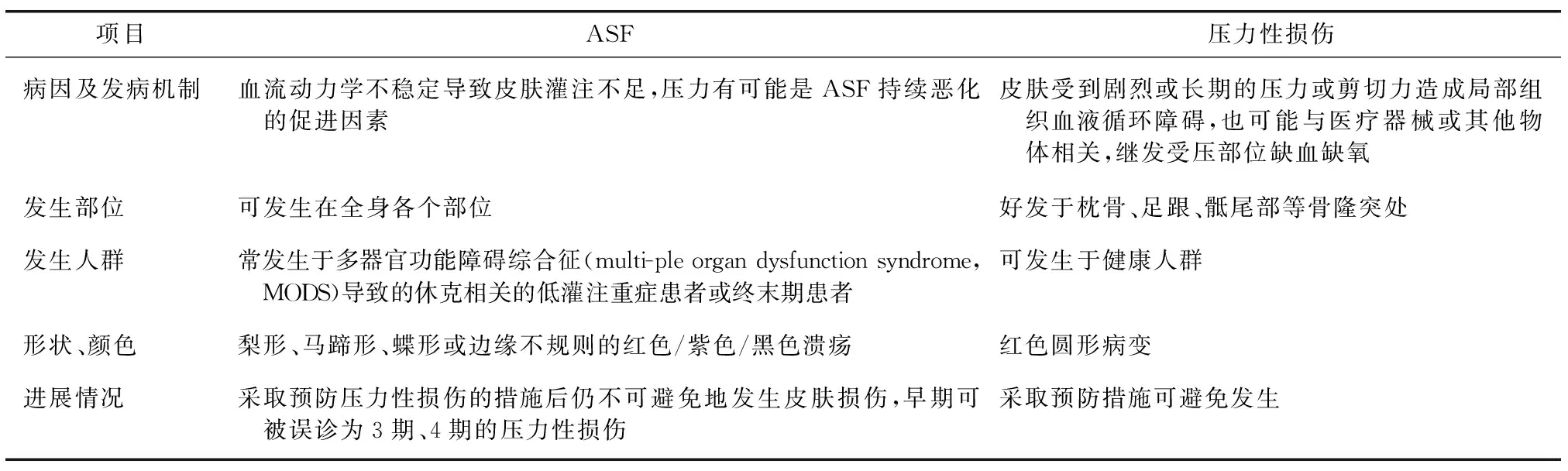
表1 ASF与压力性损伤的鉴别
2.4 护理
2.4.1 使用硅酮泡沫敷料保护双侧足跟部 患者在抢救成功后立即使用了硅酮泡沫敷料保护双足跟部。硅酮泡沫敷料可减少双足跟的压力和剪切力[7],因此,在患者病情稳定后第一时间使用硅酮泡沫敷料。每班责任护士查看敷料内皮肤,并记录皮肤损伤创面的大小、有无渗血渗液等情况,敷料保留时间不超过7 d[8]。出现水泡时,无菌条件下使用1 ml注射器针头刺破足跟处水泡排出渗液,用无菌棉签轻轻挤压,尽可能排尽水泡内的渗液,碘伏消毒双侧足跟部皮肤,右侧足跟可见约3 mL黄色液体流出,左侧足跟可见约2 mL黄色液体流出,再次消毒后使用无菌生理盐水脱碘后继续使用硅酮泡沫敷料覆盖创面,随时观察患者双足跟创面渗液情况,如渗液较多且将硅酮泡沫敷料完全浸湿时,及时将旧敷料撕下来,更换新的硅酮泡沫敷料,避免潮湿刺激伤口创面。
2.4.2 使用软枕或减压垫垫于双小腿使双足跟“漂浮” 这是缓解压力、摩擦力和剪切力的有效策略[9],但是使用此方法时,医护人员要注意压力不能作用于跟腱,抬高小腿时使膝关节轻微弯曲5°~10°,以防腘静脉压迫和深静脉血栓[10],同时定时予以患者翻身拍背,变化体位。
2.4.3 使用赛肤润涂抹骨隆突处 赛肤润是一种液体敷料,每日2次涂抹骨隆突处皮肤,可起到润滑和保护的作用[10],也能减轻由于压力、剪切力、摩擦力而造成的症状,同时可减少皮肤水分的流失[11],避免皮肤干燥导致的不适感,在涂抹时力度不要过重,避免摩擦力而致的皮肤破损。
2.4.4 定时评估皮肤情况 考虑该患者因溶血导致全身组织器官缺血缺氧,同时经口气管插管,体位受限,因此气管插管期间每1~1.5 h查看周身皮肤,避免其他部位皮肤衰竭的发生。
2.4.5 营养支持 营养不良患者组织修复能力下降[12]。针对本例患者,积极予以补充血制品,同时尽早(于3月18日)开通了肠内营养,予以能全力500~1 000 mL/d分次胃管注入,每次200~300 mL;3月23日患者出现腹泻,予以暂停肠内营养,开通肠外营养,遵医嘱予以中长链脂肪乳1 250 mL/d深静脉输注,3月24日予以患者米汤1 000 mL分4次经口喂食,患者未再出现胃肠道反应,同时双足跟创面渗液明显减少。
2.4.6 早期康复 早期康复能改善患者愈后生存质量[13]。患者机械通气期间予以四肢关节被动伸展、屈曲运动,每天2次,每次10 min,脱机拔管后,鼓励患者自主咳嗽咳痰、自主饮水、进食以及在护士协助下更换体位。
2.4.7 健康教育 患者呼吸机脱机拔管2日后四肢肌力均可恢复到4级,患者频繁地自主活动,增加了对双足跟压力性损伤的刺激,影响创面的愈合;同时患者知识缺乏,自认为创面处不应使用敷料覆盖,影响创面愈合。予以患者加强健康宣教,向患者讲解ASF发生的诱因、发展过程、护理要点以及预后,取得患者配合,争取创面的早日愈合。
2.4.8 其他 执行淋巴瘤患者护理常规。使用复方氯己定漱口液进行口腔护理3次/天,预防口腔感染及呼吸机相关性肺炎;使用碘伏进行会阴及肛周护理2次/天,预防肛周感染及尿道感染;关注患者的皮肤、黏膜及巩膜颜色,每周一、三、五将一整包(6片)3M 2%葡萄糖酸氯己定医用湿巾放置微波炉加热1 min后给予患者周身皮肤擦浴,预防皮肤感染,擦浴顺序为:面部→颈部→双上肢→躯干→双下肢→会阴部,一个部位一张湿巾,不可重复使用。密切观察患者瞳孔变化,警惕脑出血发生;予以气管插管内吸痰时,动作轻柔,观察痰液的颜色、性状及量并记录,警惕肺泡出血的发生。同时,医护人员重点关注患者心率、血压、血氧饱和度、尿量、尿色、静脉血气分析、血常规及出凝血时间[14]。
2.5 转归
3月28日患者双足跟创面干燥且无渗液,血常规示白细胞1.46×109/L、血红蛋白60 g/L、血小板60×109/L,患者病情平稳,转至移植病房继续治疗。
3 小结
ASF是近年来提出的新兴概念,临床护理经验十分缺乏,同时易与压力性损伤混淆,从而延误患者的治疗与护理。血液病患者突发自身免疫性溶血导致全身组织器官缺血、缺氧,进而发生ASF的案例极为罕见。在以后的护理工作中,护理人员要加强培训、合理分工,在予以危重患者抢救的同时,做好患者皮肤的保护措施。呼吁更多的专家开展ASF的研究,制定出统一的定义、诊断及护理标准,从而指导护理人员准确鉴别压力性损伤与ASF,为临床护理工作提供指导,做到早发现、早干预、早康复。
