药物过度使用性头痛复发的关联因素分析
2023-10-12刘欢贤张美辰孙姝娉龚子骅林晓雪刘颖元张淑华于生元
赵 魏,刘欢贤,张美辰,孙姝娉,李 珂,龚子骅,林晓雪,刘颖元,张淑华,董 钊,于生元
1 解放军医学院,北京 100853;2 解放军总医院第一医学中心神经内科,北京 100853
药物过度使用性头痛(medication overuse headache,MOH)是一种继发性头痛,通常由过度服用镇痛药物所致[1-2]。根据国际头痛分类诊断标准第3 版(International Classification of Headache Disorders 3rd Edition,ICHD-3),原发性头痛患者每个月头痛发作的天数≥15 d,患者频繁口服镇痛药物[≥(10~15) d/30 d],持续至少3 个月,并且不能用其他疾病解释时,即可考虑诊断为MOH[3]。目前全球约6000 万人正在遭受MOH 的困扰,我国MOH 的患病率约0.6%,这带来了沉重的社会负担和经济负担[4-5]。目前常用的治疗方法为停用镇痛药和加用针对原发性头痛的预防药物治疗,两者同时进行效果最佳[6]。虽然MOH 治疗成功率可达50%~70%,但复发率可达20%~50%[7-8]。既往研究发现,复发的危险因素主要包括女性、偏头痛、复方类镇痛药、头痛发作频率高、停药前头痛频率高、停药前服用镇痛药频率高、头痛程度强烈和抑郁[6,9-11],与本团队前期发现一致。国内有研究发现原发性头痛类型是MOH 复发的独立危险因素,以偏头痛为原发性头痛的患者更易复发,但由于样本量较小(n=129),其他可能影响复发的因素未能被发现[10]。本研究对相对较大样本的MOH 患者随访至少1年,希望能探索更多与MOH 复发相关的因素。
资料与方法
1 资料 本文为回顾性病例对照研究。收集2015年9月-2022年1月就诊于解放军总医院第一医学中心的MOH 患者,并随访至2023年1月。纳入标准:(1)符合ICHD-3 中MOH 诊断标准;(2)年龄≥18 岁,并获取知情同意;(3)治疗有效(停药1 个月头痛完全消除或频率减少50%,且每个月服用镇痛药<10 d)[12]。排除标准:继发于除原发性头痛外的其他类型头痛。该研究方案已经解放军总医院伦理委员会批准(项目编号:2022-496),均已获取所有患者的知情同意。
2 随访及分组 根据患者头痛复发情况,将患者分为复发组和未复发组。复发定义为停用镇痛药成功后重新满足ICHD-3 中MOH 诊断标准[10,12]。本研究比较两组患者的人口统计学特点(性别、年龄、受教育程度)、体质量指数(body mass index,BMI)、头痛相关信息,包括头痛频率、头痛程度、原发性头痛的病程、原发性头痛类型、头痛家族史、药物过度使用的病程、镇痛药类型、服用镇痛药的频率、是否合并焦虑(GAD-7≥8 分)、抑郁(PHQ-9≥10 分)和睡眠障碍(PSQI>5 分)[13-15],并收集其预防治疗后的头痛频率、服用镇痛药的频率及类型、是否继续服用预防药物及时间、停用预防药物后的头痛频率和服用镇痛药的频率。随访采取复诊或电话与患者取得联系,获取患者的相关信息。头痛程度采用疼痛数字评估量表表示(0~10 分),0 分表示无痛,10 分表示剧痛。
3 统计学处理 使用SPSS 23.0 软件进行统计分析。所有连续变量符合正态分布以表示,比较采用两独立样本t检验。分类资料以例数(百分比)表示,比较使用χ2检验。使用Logistic 回归模型评估与MOH 复发相关的危险因素。P<0.05 为差异有统计学意义。
结 果
1 复发组与未复发组一般资料比较 本研究共纳入386 例患者,男性80 例,女性306 例,101 例(26.2%)复发。与未复发组相比,复发组受教育程度更低(P=0.001),BMI 更大(P=0.001),原发性头痛病程更长(P=0.048),头痛频率更高(P=0.001),头痛部位为双侧者占比更高(P<0.001),药物过度使用的病程更长(P=0.004),服用镇痛药的频率更高(P<0.001),预防治疗时间更短(P<0.001),合并焦虑(P=0.037)和睡眠障碍(P=0.024)的比例高。两组在年龄、性别、原发性头痛类型、镇痛药物类型、头痛家族史和合并抑郁情绪方面的差异无统计学意义。见表1。
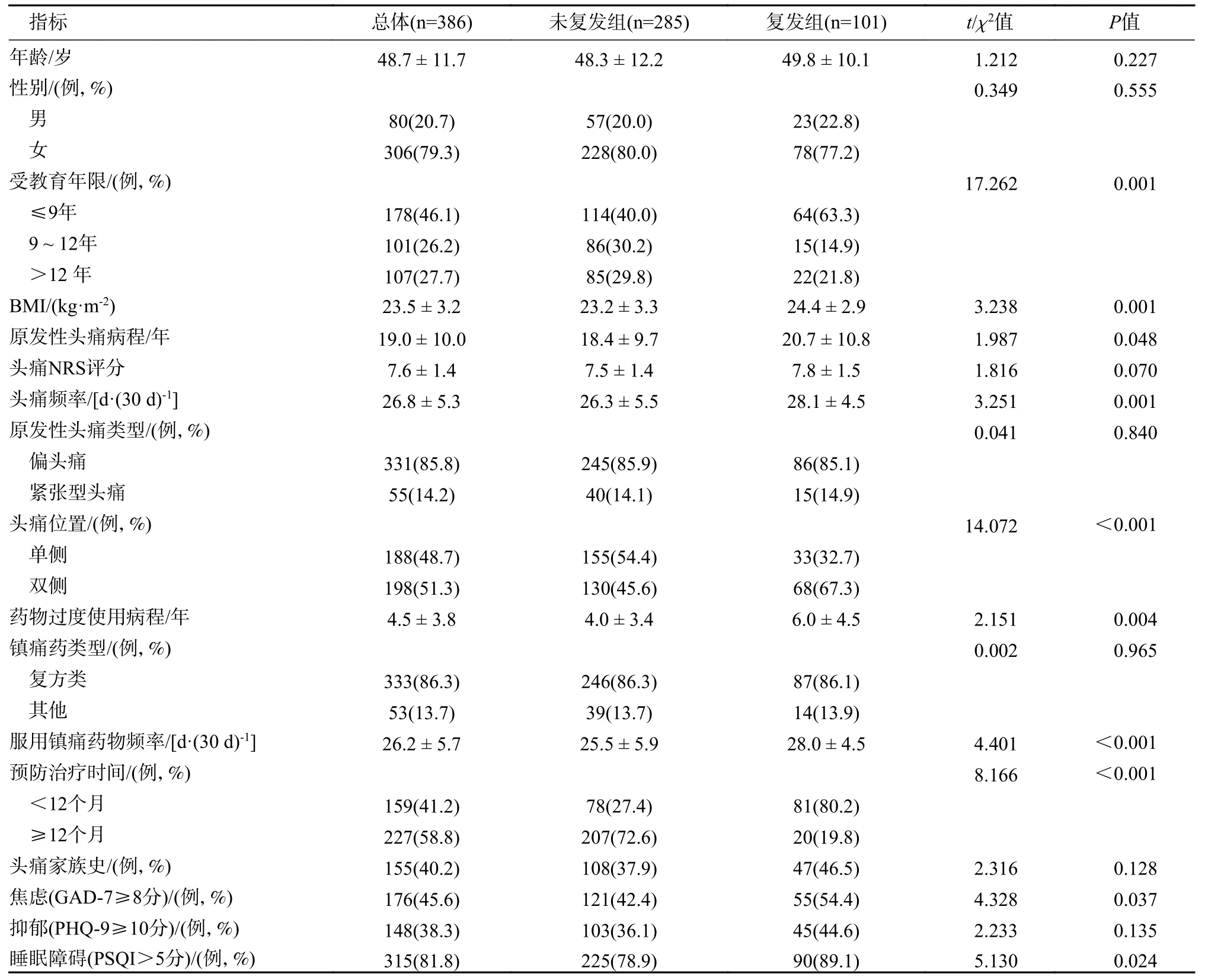
表1 两组人口统计学特点和头痛相关特点Tab.1 Sociodemographic characteristics and headache characteristics in the MOH patients with or without relapse
2 单因素和多因素回归分析MOH 复发的危险因素 在单因素回归分析中,受教育年限≤9年(OR=3.22,95%CI:1.72~6.03,P<0.001)、受教育年限9~12年(OR=2.17,95%CI:1.24~3.80,P=0.007),BMI(OR=1.09,95%CI:1.03 ~1.16,P=0.003),原发性头痛病程(OR=1.02,95%CI:1.00~1.04,P=0.049),头痛程度(OR=1.16,95%CI:1.00~1.35,P=0.032),头痛频率(OR=1.08,95%CI:1.03~1.13,P=0.004),发作时头痛位置为双侧(OR=2.59,95%CI:1.65 ~4.06,P<0.001),药物过度使用病程(OR=1.15,95%CI:1.08~1.22,P<0.001),服用镇痛药频率(OR=1.10,95%CI:1.05~1.15,P<0.001),预防治疗时间<12 个月(OR=6.47,95%CI:4.82~10.94,P<0.001),焦虑(OR=1.84,95%CI:1.20~2.81,P=0.038)及睡眠障碍(OR=2.00,95%CI:1.08~3.71,P=0.026)与MOH 复发有关。在多因素回归分析中,受教育年限≤9年(OR=2.52,95%CI:1.24~5.16,P=0.011),药物过度使用病程(OR=1.09,95%CI:1.00~1.18,P=0.043)及预防治疗时间<12 个月(OR=6.84,95%CI:3.82~12.22,P<0.001)与MOH 复发独立关联。见表2。
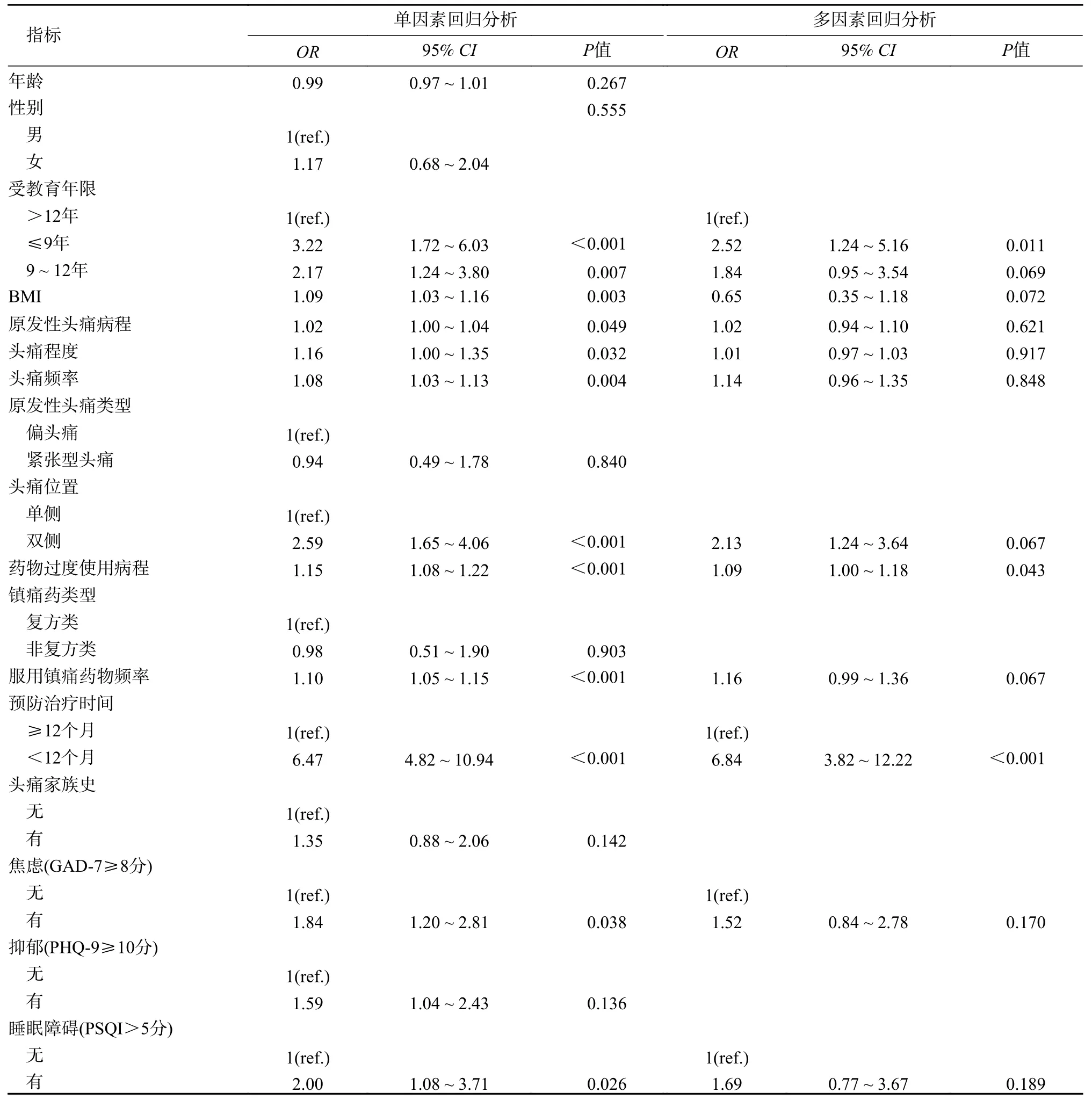
表2 与MOH 复发相关的单因素和多因素Logistic 回归分析Tab.2 Univariable and multivariable Logistic regression analyses to assess factors associated with MOH relapse
讨 论
本研究评估了MOH 复发的相关危险因素。我们发现,低教育水平、药物过度使用病程长及预防治疗时间<12 个月与MOH 复发独立关联。
低教育水平和MOH 病程长的患者MOH 复发的概率更高。既往研究发现,教育水平较低是慢性头痛和MOH 发生的危险因素[16-17]。受教育水平可能是一系列心理社会因素的代表,与频繁的头痛和镇痛药物过度使用相关[18]。受教育时间与MOH 病程呈负相关,低教育水平患者的病程较长[16]。教育程度较低可能导致社会经济地位低下、收入较少,这可能使得患者不能得到及时、正确的治疗及规律的复诊,从而导致头痛发作更频繁及镇痛药物过度使用的发生[17-19]。另外,教育水平低的患者可能会混淆急性期和预防治疗。临床实践中,经常遇到把镇痛药物当作预防药物的患者。因此,在MOH 治疗中应加强患者教育[20],帮助患者区分急性期治疗与预防性治疗。本团队正在大力开展患者随访任务,及时解决患者的问题,减少患者就诊成本,提高患者的依从性。
本研究发现预防治疗时间<12 个月的患者更容易复发。德国最近的一项专家意见也建议对于伴有药物过度使用的慢性偏头痛患者,预防治疗时间至少持续2年[21]。但经过检索,我们发现目前缺少MOH 患者预防治疗时间对复发影响的队列研究。有两项关于长期服用托吡酯预防治疗偏头痛的有效性和安全性的研究发现,与预防治疗时间为6 个月的患者相比,服用托吡酯14 个月的患者偏头痛发作频率持续降低[22-23]。国内一项研究表明,预防治疗时间<6 个月的患者与预防治疗时间≥6 个月的患者复发率差异无统计学意义,这项研究样本量较小,可能因此未能得出阳性结论[24]。本研究纳入了386 例样本量,得出的结论的相对可信。动物实验发现长期使用托吡酯、丙戊酸钠和阿米替林等预防性药物可抑制皮质扩布抑制,并且用药时间越长,抑制作用越强[25],可能解释了上述临床现象。
在单因素Logistic 回归分析中,我们发现头痛位置与MOH 复发高度相关,头痛发作时为双侧头痛的患者可能更易复发,经多因素回归分析后未能得出一致的结论。在本研究中,大多数(85.8%)MOH 患者的原发性头痛类型为偏头痛,在临床实践中我们发现偏头痛患者以单侧头痛多见,而在以偏头痛为原发性头痛的MOH 患者中双侧头痛并不少见。本研究中,超过一半的MOH 患者头痛位置位于双侧,多数患者自诉在头痛发作初期,通常为单侧头痛,随着病程延长、镇痛药服用增多,出现双侧头痛。在一项关于偏头痛患者痛觉敏化的临床研究中,分别于偏头痛发作后1 h、2 h 和4 h测试偏头痛患者对冷、热及机械刺激反应的皮肤痛阈变化。发现偏头痛发作后1 h,仅在同侧头部出现机械和冷的痛觉过敏;2 h 后加重并扩展到对侧头部和同侧前臂;4 h 后机械和冷的痛觉过敏继续加重,并出现热痛觉过敏[26],证明偏头痛患者存在痛觉敏化。服用急性期药物可以引起中枢敏化[1]。我们推测偏头痛患者因头痛发作而服用镇痛药,但缓解后很快再次头痛,从而再次服用镇痛药,导致痛觉敏化加重,演变为双侧头痛,这使疼痛处理结构发生变化。但目前缺少发作时头痛位置位于双侧与MOH 复发相关的客观证据,我们将扩大样本量探索二者之间的关系,下一步需动物实验进行机制研究,验证该结果的科学性。
本研究并未得出原发性头痛类型是MOH 复发的危险因素的结论。而本团队前期研究发现原发性头痛类型是MOH 复发的独立危险因素,以偏头痛为原发性头痛的患者更易复发[10]。可能是因为前期研究所纳入的样本量较小,仅有32 例TTH 患者,偏倚性较高。本研究通过大样本量数据分析,对其结果进行验证,发现原发性头痛类型与MOH 复发无相关性。
本研究为单中心研究,不可避免出现选择偏倚,但其较大的样本量使结果也具有一定可信度;由于为回顾性研究,因此存在回忆偏倚,但在诊疗过程中,患者被要求每1~2 个月复诊1 次,并且每个月均需填写头痛日记,信息的获得具有客观性,因此能够较好地减少回忆偏倚对研究结果的影响。
综上所述,我们的研究发现教育水平低、MOH 病程长和预防治疗时间<12 个月的患者MOH 复发的概率更高。今后,需要更多的纵向队列研究从病因学角度来验证这几个因素的可靠性,同时也提示我们应对可调整的关联因素进行干预,以期尽可能地减少MOH 的复发。
作者贡献赵魏:撰写文章,数据收集,数据分析;刘欢贤:数据收集,协助试验;张美辰、孙姝娉、李珂、龚子骅、林晓雪、刘颖元、张淑华:数据收集;董钊、于生元:修改文章。
利益冲突作者声明本文研究、作者身份及稿件内容没有潜在的利益冲突。
数据共享声明本篇论文相关数据可依据合理理由从作者处获取,Email:dong_zhaozhao@126.com。
