维生素D 联合肺表面活性物质对新生儿呼吸窘迫综合征患儿血气分析及病情改善的影响
2023-10-09张娟程煜娟刘江玲
张娟,程煜娟,刘江玲
(湖南省妇幼保健:新生儿科,湖南长沙 410000)
新生儿呼吸窘迫综合征(NRDS)是指新生儿出生不久后出现呼吸困难并逐渐加重,与肺表面活性物质(PS)缺乏有关,好发于早产儿,且胎龄越小,发病风险越高[1]。 NRDS 病情呈进行性加重,易形成呼吸衰竭,危及患儿的生命安全[2]。 外源性补充PS 是NRDS 的首选治疗方法,牛肺表面活性剂为天然性PS,可维持肺泡扩张与稳定,改善肺氧合作用与顺应性。 临床报道指出, 肺泡Ⅱ型上皮细胞发育不成熟引起的PS合成与分泌减少是NRDS 的重要发病原因[3]。 维生素D为常见的脂溶性微生物,在人体中具有重要的生理功能,其可通过促进肺泡Ⅱ型上皮细胞成熟,增加PS 合成与分泌,利于肺的发育与成熟。目前,临床关于维生素D 联合PS 治疗NRDS 患儿的相关报道很少,具体效果还需进一步探究。 基于此, 本研究回顾性分析2019 年8 月—2021 年8 月我:收治的80 例NRDS患儿的临床资料,通过分组对照,探究维生素D 联合PS 的治疗效果。 报道如下。
1 资料与方法
1.1 一般资料
回顾性分析我:收治的80 例NRDS 患儿的临床资料,根据不同的治疗方法分为两组,每组40 例。 本研究经:医学伦理委员会批准。两组患儿的各项一般资料比较,组间差异无统计学意义(P>0.05),具有可比性。 见表1。

表1 两组一般资料比较
1.2 入选标准
纳入标准:符合《实用新生儿学》[4]中NRDS 的相关诊断标准:胸部X 线片出现NRDS 改变;家属均签订知情同意书。排除标准:患有缺血缺氧性脑病者;存在严重先天畸形者;反复抽搐、颅内出血者;合并全身严重感染者。
1.3 方法
两组均接受辅助通气等常规治疗。 对照组采用PS 治疗。给予患者注射用牛肺表面活性剂(华润双鹤药业股份有限公司,国药准字H20052128,规格:70 mg),将PS 复温至37℃,给药前给予患儿器官插管T 组合正压通气, 待其血氧稳定后, 将PS 分2 次注入气管中, 持续T 组合正压通气, 并将患儿调整为右侧、左侧、平卧位的体位,以促进药物均匀分布;初始给药剂量为100 mg/kg,之后±据患儿病情给药,必要时于上次用药6~24 h 后重复给药。 观察组在对照组基础上采用维生素D 治疗。 在患儿出生24 h 内给予其维生素D(厦门国药控股星鲨制药有限公司,国药准字H20173093,规格:800 单位/粒),2 粒/次。两组均治疗7 d 后评价效果。
1.4 观察指标
(1)临床疗效:显效:治疗后,患儿精神状态好、吸奶好,且呼吸正常,无缺氧,胸部X 线片正常;有效:患儿症状有所减轻, 停用呼吸机,X 线片尚未恢复正常;无效:患儿症状无变化,需呼吸支持治疗。 总有效率=显效率+有效率。 (2)血气分析指标:治疗前后,经血氧气分析仪监测患儿的二氧化碳分压(PaCO2)、血氧分压(PaO2)、血氧饱和度(SaO2)水平。(3)病情改善情况:记录患儿的机械通气及住:时间。(4)血清学指标:治疗前后,于患儿未吸氧状态下抽取其2 mL 股静脉血,离心获得血清后以酶联免疫吸附法测定白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)、内皮素-1(ET-1)、转化生长因子-β1(TGF-β1)水平。 (5)不良反应:记录患儿治疗期间呛咳、皮疹、一过性紫绀等的发生情况。
1.5 统计方法
采用SPSS 20.0 统计学软件进行数据分析。 临床疗效等计数资料用[n(%)]表示,采用χ2检验;住:时间等计量资料用(±s)表示,采用t检验。P<0.05 为差异有统计学意义。
2 结 果
2.1 两组临床疗效比较
观察组的治疗总有效率高于对照组,差异有统计学意义(P<0.05)。 见表2。

表2 两组临床疗效比较[n(%)]
2.2 两组血气分析指标比较
治疗前, 两组的各项血气分析指标水平比较,组间差异无统计学意义(P>0.05); 治疗后, 观察组的PaO2、SaO2均高于对照组,PaCO2低于对照组,组间差异有统计学意义(P<0.05)。 见表3。
表3 两组血气分析指标比较(±s)
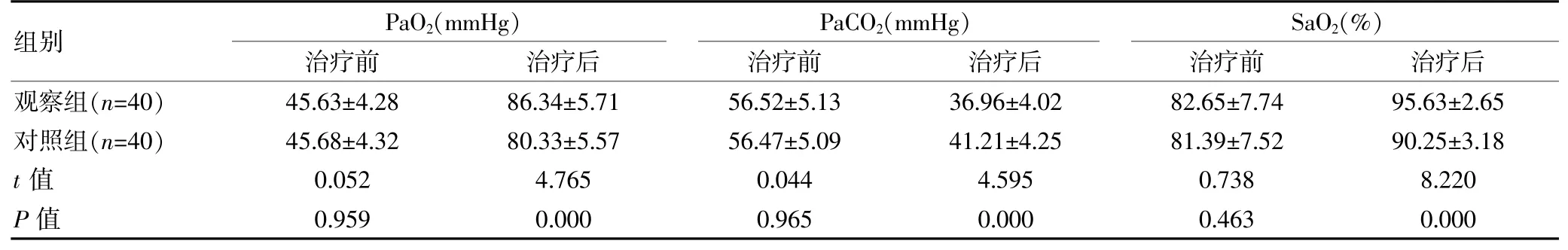
表3 两组血气分析指标比较(±s)
?
2.3 两组病情改善情况比较
观察组的机械通气及住:时间均短于对照组,组间差异有统计学意义(P<0.05)。 见表4。
表4 两组病情改善情况比较[(±s),d]

表4 两组病情改善情况比较[(±s),d]
?
2.4 两组血清学指标比较
治疗前,两组的各项血清学指标水平比较,组间差异无统计学意义(P>0.05);治疗后,观察组的IL-6、TNF-α、ET-1、TGF-β1 水平均低于对照组,组间差异有统计学意义(P<0.05)。 见表5。
表5 两组血清学指标比较(±s)
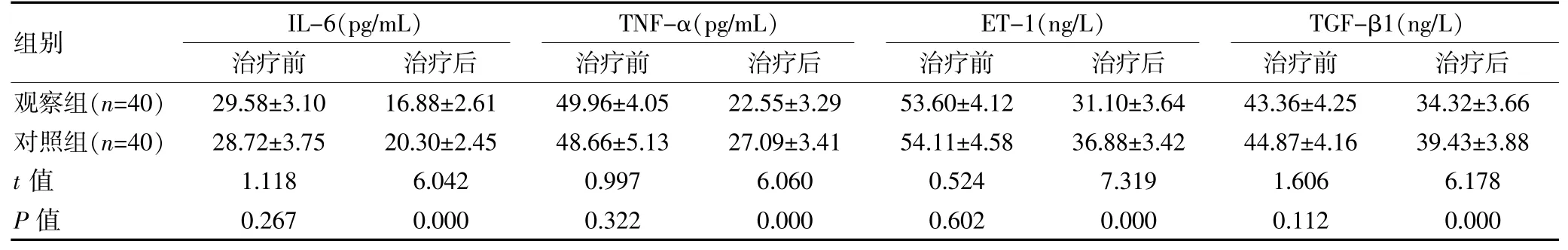
表5 两组血清学指标比较(±s)
?
2.5 两组不良反应发生情况比较
对照组出现1 例呛咳、1 例皮疹,不良反应发生率为5.00%(2/40);观察组出现2 例呛咳、1 例一过性紫绀,不良反应发生率为7.50%(3/40)。 两组的不良反应发生率比较,差异无统计学意义(χ2=0.000,P=1.000)。
3 讨 论
NRDS 是一种多发于早产儿的危急症, 起病较急、病情发展迅速,如不及时治疗,可引起呼吸衰竭、肺出血、呼吸暂停等,增加患儿的死亡风险[5-6]。 NRDS病因复杂,与PS 分泌不足有密切关系,肺部PS 含量正常时能维持肺泡表面液体层的表面张力,预防肺泡萎缩,促进肺发育;反之,如PS 含量低下则容易引起肺泡萎缩、进行性肺不张等,久之会诱发缺氧性病理变化、酸中毒等,加重患儿病情,导致不良预后[7]。
临床针对NRDS 多在辅助通气等基础上进行PS补充治疗,能有效预防肺泡在吸气时出现过度膨胀、呼气时出现肺泡塌陷,维持肺泡容积相对稳定,增加肺顺应性; 且PS 能促使肺泡内多余液体透过气血屏障转移至肺间质,保持肺泡内液体平衡,预防肺水肿[8]。本研究中使用的牛肺表面活性剂分离提取自小牛肺,成分有甘油三酯、磷脂、游离脂肪酸及少量肺表面活性蛋白等,将其注入肺内,部分成分内衬于肺泡表面,可通过降低肺泡表面张力,维持气体交换;剩余成分会被肺泡II 型细胞摄取,并进入肺组织再循环、再利用,阻止PS 异常所导致的肺损伤恶性循环[9]。 但NRDS 是一种多因素疾病, 仅外源性补充PS 的治疗效果欠佳,不利于预后。本研究结果显示,观察组治疗后的总有效率及PaO2、SaO2水平均高于对照组,Pa-CO2、IL-6、TNF-α、ET-1、TGF-β1 水平均低于对照组,机械通气及住:时间均短于对照组,组间差异有统计学意义(P<0.05);两组的不良反应发生率比较,差异无统计学意义(P>0.05)。 这提示维生素D 联合PS 能增强NRDS 的治疗效果, 改善血气分析指标与血清学指标,加快患儿病情恢复,安全性高。维生素D缺乏是NRDS 的高危因素之一, 其会影响肺形态发展、肺毛细血管生长,并引起PS 分泌不足,而早期及时补充维生素D 则能促进PS 分泌,促进肺发育。 维生素D 为脂溶性类固醇衍生物,对人体破骨细胞、骨细胞的生长及骨重塑有重要作用,同时能通过结合维生素受体(VDR)发挥生理功能。 PS 由肺泡Ⅱ型上皮细胞产生,而肺泡Ⅱ型上皮细胞上存在VDR,故维生素D 能通过作用于肺泡Ⅱ型上皮细胞,促进PS 分泌[10]。炎症因子的过度释放在NRDS 病情发展中有重要作用,IL-6、TNF-α 是反映机体炎症水平的常用指标,IL-6 是多功能细胞因子,可诱导C 反应蛋白产生,刺激T、B 细胞分化, 加重肺部损伤; 肺部损伤会使大量TNF-α 释放, 诱导炎症反应加重, 造成患儿病情恶化;ET-1 有促进肺血管收缩的作用,其水平升高会诱发肺发育不良;TGF-β1 为TGF-β 家族成员, 可直接参与NRDS 肺纤维化过程。PS 治疗能通过抑制体内炎症反应,预防病情恶化;维生素D 可通过参与机体免疫应答调节,抑制炎症反应。二者联合使用可协同增效,从不同作用机制降低炎症水平, 减轻呼吸困难等症状,改善血气分析指标,进而缩短患儿病程,安全性良好。
综上所述, 维生素D 联合PS 用于NRDS 患儿中,可改善血气分析指标、血清学指标,并加快其病情缓解,缩短住:时间,安全可靠。
