经淋巴管超声造影联合剪切波弹性成像对甲状腺癌中央区淋巴结转移的诊断价值
2023-10-08林晋生李裕生黄惠平傅铮
林晋生 李裕生 黄惠平 傅铮
甲状腺癌(thyroid carcinoma,TC)是临床常见的内分泌恶性肿瘤,极易出现淋巴结转移[1],且颈部中央区是最常见的淋巴结转移部位,早期识别TC患者是否发生淋巴结转移,对于其后续治疗方案的制定具有重要参考意义。目前临床多应用颈部超声观察TC 患者淋巴结大小、部位和成分,但其评估淋巴结转移的灵敏度较低[2]。经淋巴管超声造影(lymphatic contrastenhanced ultrasound,LCEUS)是一种新兴的超声检查方式,其可清晰显示淋巴管形态,提高淋巴结转移的诊断准确率[3]。 剪切波弹性成像(shear wave elastography,SWE)已广泛应用于浅表肿瘤的定性诊断,可定量评估组织弹性,且在判断组织转移方面具有较高的准确性[4]。本研究旨在探讨LCEUS 联合SWE对TC中央区淋巴结转移的诊断价值。
资料与方法
一、研究对象
选取2020年2月至2023年2月我院经病理确诊的TC 患者70 例,根据有无淋巴结转移分为转移组(30 例)和无转移组(40例)。转移组男12例,女18 例,年龄25~50 岁,平均(31.48±3.54)岁;结节最大径2~10 mm,平均(6.41±1.27)mm;位于左侧叶16例,右侧叶10 例,峡部4 例;无转移组男19 例,女21 例,年龄26~50 岁,平均(33.15±3.3)岁;结节最大径2~10 mm,平均(7.08±1.31)mm;位于左侧叶24 例,右侧叶11 例,峡部5 例。两组性别、年龄、结节最大径及部位比较差异均无统计学意义。纳入标准:①均符合《甲状腺癌诊疗规范(2018年)》[5]的诊断标准;②均行穿刺病理和二维超声检查;③对造影剂无排斥反应,能配合完成LCEUS 及SWE 检查。排除标准:①心肺功能异常;②既往有颈部手术史;③结节最大径>2 cm;④合并结肠癌或卵巢癌等恶性肿瘤。本研究经我院医学伦理委员会批准,所有患者均签署知情同意书。
二、仪器与方法
1.LCEUS检查:使用百胜MyLab Twice彩色多普勒超声诊断仪,LA523 探头,频率4~13 MHz;造影剂使用示卓安(GE 医疗集团,注册证号:H20180046),将造影剂与2.0 ml 灭菌注射用水混合均匀成混悬液备用。患者取仰卧位,头部上仰充分暴露颈部,避免吞咽动作和咳嗽,先行常规超声先观察双侧颈部及淋巴结区,根据结节部位调节焦点、深度,聚焦区位于甲状腺底部,采用纵、横、斜切等方式扫描,测量结节大小、边界、数量、纵横比,观察结节部位、内部回声、钙化及周边血流分布情况。然后行超声引导下细针穿刺活检,消毒铺巾后于超声引导下将25 G 穿刺针(日本八光)刺入目标结节内,反复提插5~10 次,现场涂片固定,嘱患者局部按压5 min,切换至超声造影双幅显像模式,向患侧腺体中部缓慢注射0.3 ml 造影剂(避开血管),同时按下计时按钮和存储按钮,连续实时观察3 min 并储存图像。造影过程中密切关注造影剂弥散方向,随其变化移动探头观察增强情况,以及颈侧区和中央区的显影顺序、颈侧区淋巴链及中央区淋巴结显示情况,比较两组LCEUS 灌注顺序、灌注模式、到达时间、达峰时间、峰值强度的差异。
李耕老师签字赠我的散文诗选集名《爝火之音》。这是自谦。“爝火,犹炬火也,亦小火也”(成玄英《庄子·逍遥游》疏)。
阅读方法有二:一是博览(面),快餐式阅读,迅速获得大量信息;二是精研(点),挖井式阅读,深入理解书中的概念和体系。二者有机结合。
2.SWE 检查:使用法国声科Aixplorer 彩色多普勒超声诊断仪,SL15-4 探头,频率4~15 MHz。检查体位和常规超声检查方法同LCEUS检查,然后切换为SWE模式,采集图像时静置稳定停帧,必要时嘱患者屏气,仪器自动测量淋巴结杨氏模量最大值(Emax)、最小值(Emin)和平均值(Emean),均重复测量3~5次取平均值。
转移组与无转移组LCEUS 灌注顺序、灌注模式、到达时间、达峰时间、峰值强度比较差异均有统计学意义(均P<0.05)。见图1和表1。
应用SPSS 22.0统计软件,计量资料以x±s表示,采用独立样本t检验;计数资料以例或率表示,采用χ2检验。应用多因素Logistic 回归分析TC 中央区淋巴结转移的独立影响因素。绘制受试者工作特征(receiver operating characteristic,ROC)曲线分析LCEUS、SWE单独及联合应用对TC 中央区淋巴结转移的诊断效能。P<0.05为差异有统计学意义。
三、统计学处理
3.LCEUS 诊断标准[6]:淋巴结内造影剂灌注不均匀,边界不清晰,表现为无增强或点状增强判为淋巴结转移;淋巴结内造影剂灌注较均匀,边界清晰,表现为高增强判为无淋巴结转移。
结果
一、转移组与无转移组LCEUS检查结果比较
如前所述, 线性幅值包括0次谐波、 2次谐波和3次谐波的幅值, 该谐波的幅值演化曲线见图1~3. 对于柱面和球面RT不稳定性0次谐波, 该演化幅值包括两部分: 初始未扰动界面r0和来自2阶的反馈幅值. 然而, 对于平面RT不稳定性中的0次谐波, 其初始扰动往往施加于y0=0的平面上. 为此, 我们统一取初始平衡界面为y0/λ=r0/λ=1/(2π), 即我们将平面、 柱面和球面初始平衡界面取在相同位置1/(2π)处.
多因素Logistic 回归分析显示,峰值强度、Emax、Emin 和Emean 均为TC 中央区淋巴结转移的独立影响因素(均P<0.05)。见表2。
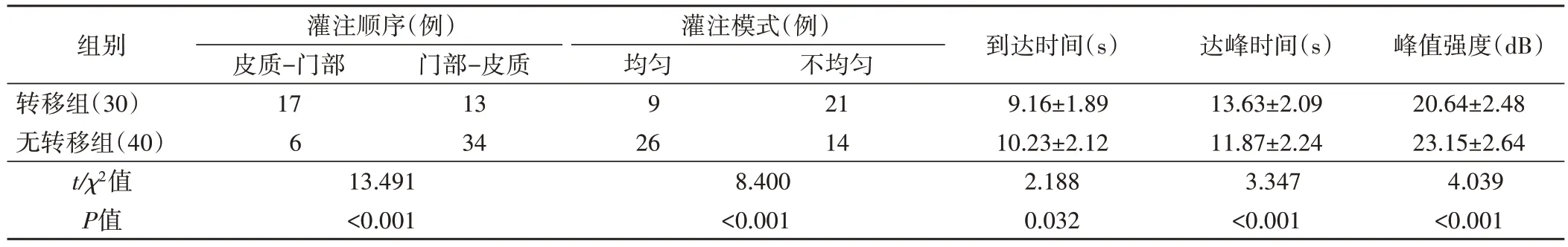
表1 转移组与无转移组LCEUS检查结果比较
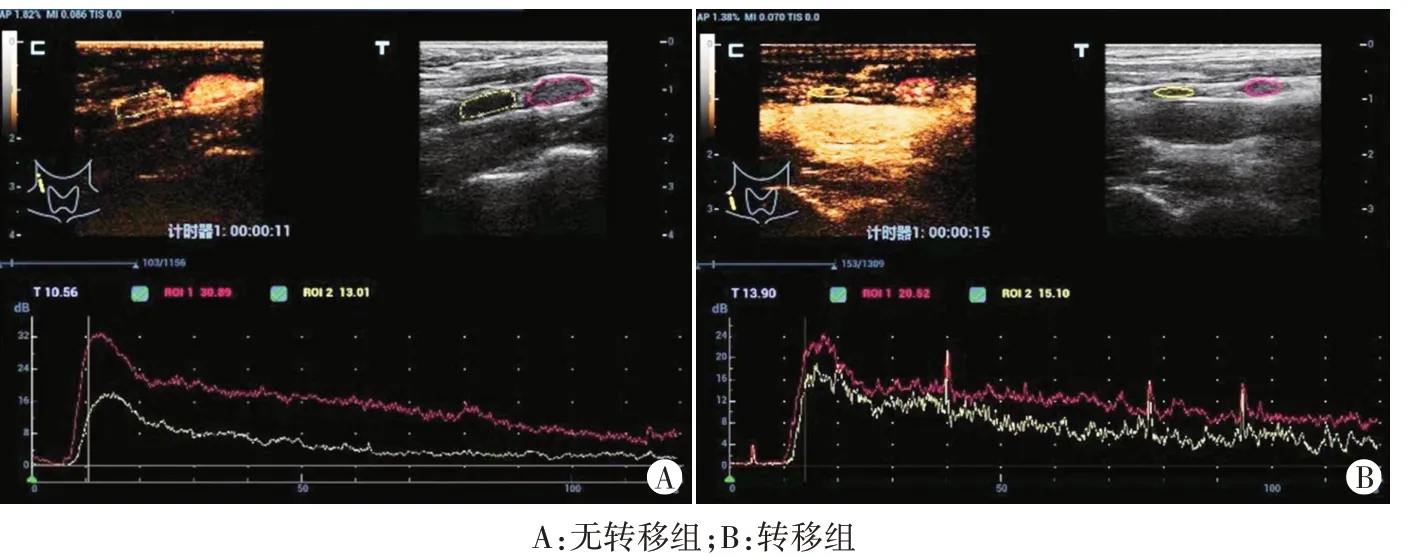
图1 转移组和无转移组LCEUS图
二、转移组与无转移组SWE 检查结果比较
构建TC患者中央区淋巴结转移的联合应用模型:Logit(P)=1/[1+e2.341+(-0.264)×峰值强度+1.546×Emax+1.452×Emin+1.325×Emean]。ROC 曲线分析显示,峰值强度、Emax、Emin、Emean 单独及联合应用诊断TC 中央区淋巴结转移的曲线下面积分别为0.713、0.837、0.665、0.660、0.879。见图3和表3。
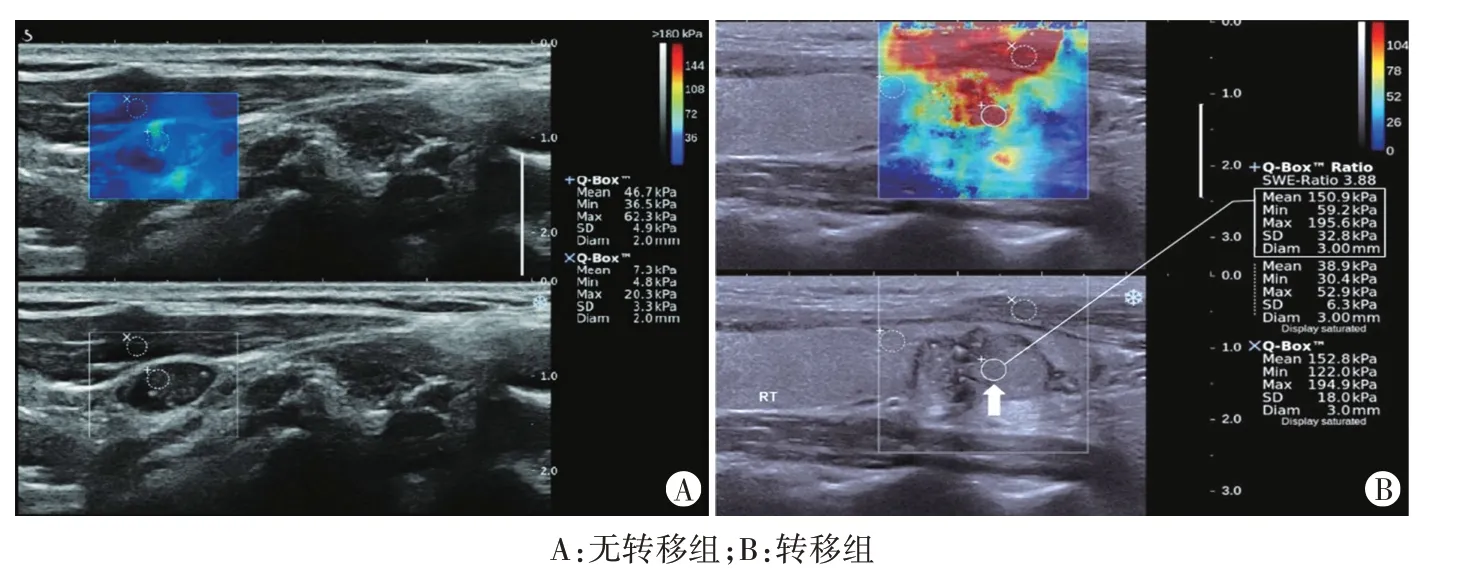
图2 转移组和无转移组SWE图
三、多因素Logistic回归分析
当然,找到方向并不意味着就赢得了市场。展会主办方为参展企业直接对接水利市场提供了一个平台,但对于企业来说,最终赢得市场的关键前提是产品技术必须切实过硬,并真正适应水利工程建设实际需求。
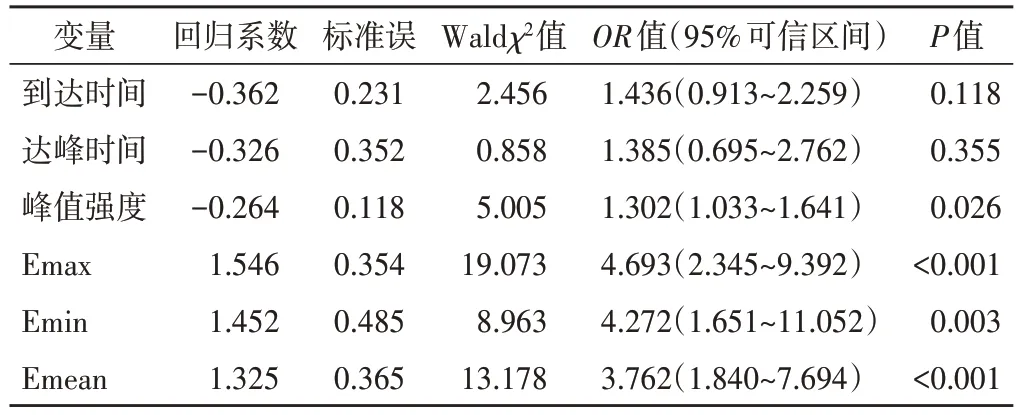
表2 TC中央区淋巴结转移独立影响因素的多因素Logistic回归分析
四、ROC曲线分析
转移组Emax、Emin 和Emean分别为(117.68±10.42)kPa、(91.15±9.67)kPa、(105.42±10.14)kPa,均高于无转移组[(73.31±9.18)kPa、(66.38±8.82)kPa、(67.61±9.12)kPa],差异均有统计学意义(t=18.884、11.157、16.361,均P<0.001)。见图2。
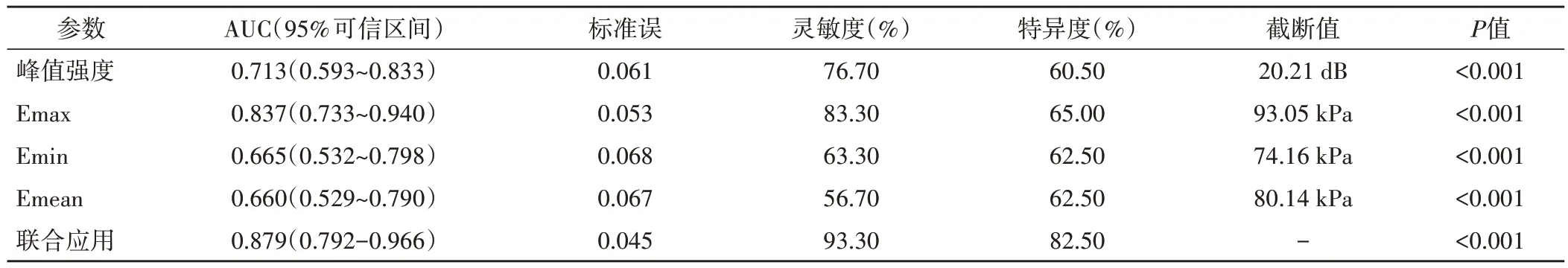
表3 LCEUS、SWE单独及联合应用诊断TC中央区淋巴结转移的ROC曲线分析

图3 LCEUS、SWE 单独及联合应用诊断TC 中央区淋巴结转移的ROC曲线图
讨论
TC 淋巴结转移是肿瘤细胞沿输入淋巴管被输送至淋巴结被膜下的皮质淋巴窦,而肿瘤的侵袭性使其在该处不断增殖和扩散,导致淋巴结皮质局部增厚[7]。目前临床多应用常规超声作为颈部淋巴结的首选检查方式,其可直观、清晰地显示TC结节大小、部位和成分,但当颈部淋巴结声像图不典型或仅出现少数转移特征时可能会漏诊。LCEUS 在常规超声基础上增强病变与周围组织的回声差异,观察甲状腺整体区域,可为临床提供更多关于血流灌注方面的信息,反映淋巴结内微血管分布和血流供应模式,对TC淋巴结转移的诊断灵敏度较高。SWE 通过探头纵向压缩组织,使其内部产生纵向应变,以反映组织器官病变的硬度。基于此,本研究旨在探讨LCEUS 联合SWE 诊断TC 中央区淋巴结转移的临床价值。
LCEUS 检查时,经皮下和组织内注射造影剂后,微泡可通过淋巴内皮细胞间隙作用进入淋巴管,超声可实时观察微泡造影剂从淋巴管充填至淋巴结的全过程,通过检测肿瘤前哨淋巴结的位置来确定TC淋巴结转移的规律[8-9]。本研究结果显示,转移组与无转移组LCEUS 灌注顺序、灌注模式、到达时间、达峰时间、峰值强度比较差异均有统计学意义(均P<0.05)。转移组患者因受血管压制或静脉回流障碍等因素的影响导致灌注量较低,而新生血管往往分布于生长活跃的边缘区域,导致造影区域分布不均匀[10];TC 淋巴结转移时,机体胞外基质交联会导致相关肿瘤细胞发生生物学变化,通过调节可溶性因子诱导血管生成,从而使TC 癌细胞进一步增殖分化,呈不均匀增强、不规则周边环状增强及无增强等表现。另外,本研究SWE检查结果显示转移组Emax、Emin 和Emean 均高于无转移组,差异均有统计学意义(均P<0.05)。分析原因可能为TC淋巴结转移时,机体基质蛋白的交联会使基质弹性发生变化。吴迪等[11]研究显示,SWE 鉴别甲状腺良恶性结节具有较高的诊断价值,本研究结果与其基本一致,表明SWE可用于诊断TC中央区淋巴结转移。
本研究多因素Logistic 回归分析显示,峰值强度、Emax、Emin 和Emean 均为TC 中央区转移淋巴结的独立影响因素。TC血管病理解剖较为复杂,中央区新生血管相对稀疏,边缘区新生血管较为密集,肿瘤易向外浸润性增长,LCEUS 静脉注射造影剂示卓安后会增强管腔内血液和周围组织的对比度[12-13],根据严重程度的不同呈现不均匀增强、点状增强及无增强表现,提示中央区转移淋巴结转移发生情况,因此峰值强度为TC 中央区转移淋巴结的影响因素。本研究ROC 曲线分析显示,LCEUS 联合SWE 诊断TC 中央区淋巴结转移的AUC 为0.879,灵敏度和特异度分别为93.30%、82.50%,高于各参数单独应用,分析原因为LCEUS 可清晰显示颈侧区淋巴链和难以发现的中央区淋巴结,联合SWE 参数可实时获取组织硬度,因此对TC 中央区淋巴结转移的诊断效能最高。
综上所述,LCEUS 联合SWE 诊断TC 中央区转移淋巴结具有较高的临床价值。但本研究样本量较小,且为单中心研究,今后需扩大样本量进行多中心研究深入探讨。
