骨密度对全膝关节置换术恢复的预测分析
2023-09-28章旭张占丰施晶晶谢斌
章旭,张占丰,施晶晶,谢斌
骨密度对全膝关节置换术恢复的预测分析
章旭,张占丰,施晶晶,谢斌
湖州市第一人民医院骨科,浙江湖州 313000
探讨绝经女性患者骨密度(bone mineral density,BMD)对骨关节炎全膝关节置换术恢复情况的预测价值。选取2019年4月至2021年12月湖州市第一人民医院收治的骨关节炎全膝关节置换术患者78例为研究对象,采用双能X线测量患者的BMD水平,术后6个月采用美国膝关节协会评分(Keen Society score,KSS)对膝关节功能进行评估,根据KSS评分将患者分为恢复良好组(=41)和恢复不良组(=37);采用Logistic回归分析对患者术后膝关节功能恢复的影响因素进行评估;利用R软件建立预测列线图模型;绘制受试者操作特征曲线分析构建模型的预测效能。术后6个月,非骨质疏松患者的KSS评分均显著高于骨质疏松患者(<0.05)。两组患者的年龄、病程、绝经时间、BMD及体质量指数(body mass index,BMI)比较差异均有统计学意义(<0.05)。多因素Logistic回归分析表明,年龄、BMI、病程、绝经时间及BMD均是影响骨关节炎全膝关节置换术后关节功能恢复的独立危险因素(<0.05)。列线图构建关节功能恢复预测模型的曲线下面积为0.832(95%:0.762~0.883),预测的敏感度与特异性较高。绝经女性患者BMD对骨关节炎全膝关节置换术后关节功能恢复产生影响,建立的列线图对判断预后具有较高应用价值。
绝经女性;骨密度;骨关节炎;全膝关节置换术;预测效能
骨关节炎是一种以关节软骨损害为主并累及整个关节组织的疾病,最终可导致关节软骨退变、纤维化、断裂及缺损,严重者可损害整个关节面[1]。骨关节炎好发于中老年人群,临床多表现为关节疼痛、僵硬、肥大及活动受限等,是致残的重要原因[2]。绝经后女性随着年龄的不断增长,骨质疏松症伴膝骨关节炎发生率呈上升趋势,导致膝关节运动功能受累,影响女性健康[3]。全膝关节置换术是骨关节炎患者常用的治疗方法,该治疗方法能恢复关节功能,多数患者可从中受益,但仍有部分患者术后症状未能得到明显缓解[4]。因而探索骨关节炎全膝关节置换术恢复的预测指标,对改善预后具有重要意义。本研究以骨关节炎全膝关节置换术患者为研究对象,探讨绝经女性患者骨关节炎全膝关节置换术恢复情况的预测因素,现将结果报道如下。
1 资料与方法
1.1 临床资料
选取2019年4月至2021年12月湖州市第一人民医院收治的骨关节炎全膝关节置换术患者78例为研究对象,手术前采用双能X线测定骨密度(bone mineral density,BMD),根据测定结果显示骨质疏松症患者32例,非骨质疏松症患者46例。术后6个月采用美国膝关节协会评分(Keen Society score,KSS)对膝关节功能进行评估,根据KSS评分情况,将患者分为恢复良好组和恢复不良组。恢复良好组患者41例,年龄51~78岁,平均(58.89±7.89)岁;体质量指数(body mass index,BMI)19~32kg/m2,平均(20.78±3.58)kg/m2;患病时间1~9年,平均(2.41±0.35)年;绝经时间1~3年,平均(1.67±0.26)年。恢复不良组患者37例,年龄51~79岁,平均(67.43±6.67)岁;BMI 20~31kg/m2,平均(24.48±3.26)kg/m2;患病时间1~8年,平均(4.56±0.49)年;绝经时间1~4年,平均(4.46±0.96)年。本研究经湖州市第一人民医院伦理委员会批准,患者或患者家属已签署知情同意书。
1.2 纳入、排除标准
纳入标准:①符合骨关节炎诊断标准[5];②行全膝关节置换术治疗,且患者均可耐受;③Kellgren- Lawrence分级系统(KL分级)为Ⅲ~Ⅳ级;④术前完成BMD检查(检查部位为腰椎、髋关节);⑤绝经后女性。排除标准:①合并精神异常、骨代谢相关疾病者;②5年内服用影响BMD的药物或近期使用糖皮质激素、雌激素及避孕药者;③有严重的器质性疾病、伴有自身免疫疾病或凝血功能异常者。
1.3 方法
1.3.1 手术方法 患者均行全膝关节置换术治疗。具体方法:术前完善相关检查,评估患者身体状况,采用膝前侧纵行切口、内侧髌旁入路,分别于关节囊、股四头肌腱与髌韧带部位常规注射甲泼尼龙罗哌卡因混合稀释液,松解挛缩的韧带、软组织,保证两侧软组织张力平衡。股骨与胫骨根据术前计划完成截骨,去除周围多余骨赘,预安装假体完成试模。进一步确定假体与骨面匹配,给予适量的骨水泥固定。手术完成后,常规于伤口部位放置止血粉1支,放置负压引流管1根,缝合手术切口。术后持续镇痛48h,常规预防感染、深静脉血栓等对症支持治疗,术后36~72h引流量<50ml/d则拔除引流管,并根据患者恢复情况指导康复锻炼。
1.3.2 膝关节功能评估 分别于术前、术后6个月采用KSS评估膝关节功能,包括疼痛、稳定性、活动范围、缺陷、功能及附加项,总分100分,得分越高,膝关节功能越好[6]。
1.3.3 构建预测模型并验证 查阅两组患者的病历资料,以年龄、BMI、病程、绝经时间及BMD为自变量,采用Logistic回归分析对术后膝关节功能改善进行评估;利用R软件根据上述多因素分析结果,纳入有统计学意义的指标建立预测列线图模型[7]。为进一步分析预测模型在骨关节炎全膝关节置换术后关节功能恢复中的预测价值,绘制受试者操作特征曲线(receiver operating characteristic curve,ROC曲线),分析构建模型的预测效能。
1.4 统计学方法
2 结果
2.1 是否伴有骨质疏松患者的KSS评分比较
伴或不伴有骨质疏松患者术前的各项KSS评分比较差异均无统计学意义(>0.05);术后6个月,伴或不伴有骨质疏松患者的各项KSS评分均显著高于手术前(<0.05),非骨质疏松患者的各项KSS评分均显著高于骨质疏松患者(<0.05),见表1。
2.2 两组患者的一般资料比较
两组患者的年龄、病程、绝经时间、BMD及BMI比较差异均有统计意义(<0.05),见表2。
2.3 骨关节炎全膝关节置换术后关节功能恢复的多因素Logistic回归分析
以术后膝关节功能恢复为因变量,以年龄、BMI、病程、绝经时间及BMD为自变量,多因素Logistic回归分析结果显示,年龄、BMI、病程、绝经时间及BMD均是影响骨关节炎全膝关节置换术后关节功能恢复的独立危险因素(<0.05),见表3。
2.4 骨关节炎全膝关节置换术后关节功能恢复预测模型
针对多因素Logistic回归分析结果,构建骨关节炎全膝关节置换术后关节功能恢复预测模型,从列线图结果看出,骨关节炎全膝关节置换术后关节功能恢复得分依次为:BMD 65分,病程51分,绝经时间60分,年龄45分,BMI 37分,见图1。
表1 是否伴有骨质疏松患者的KSS评分比较(,分)
注:与本组术前比较,*<0.05
表2 两组患者的一般资料比较()
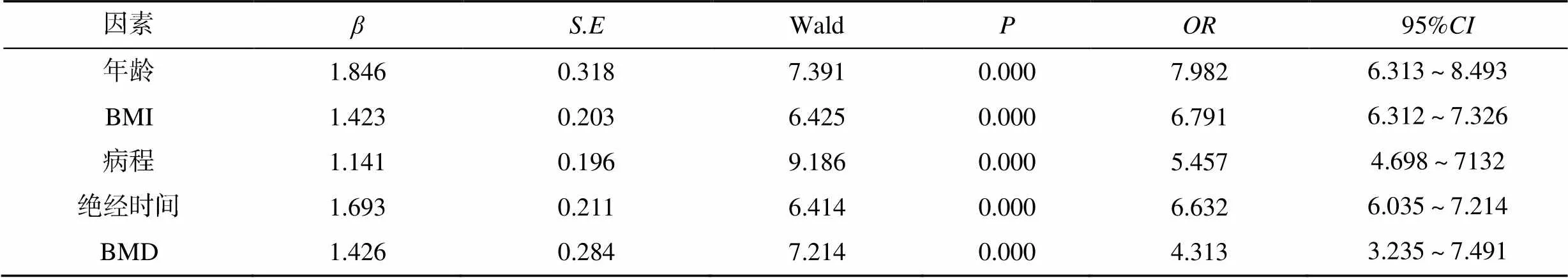
表3 骨关节炎全膝关节置换术后关节功能恢复的多因素Logistic回归分析
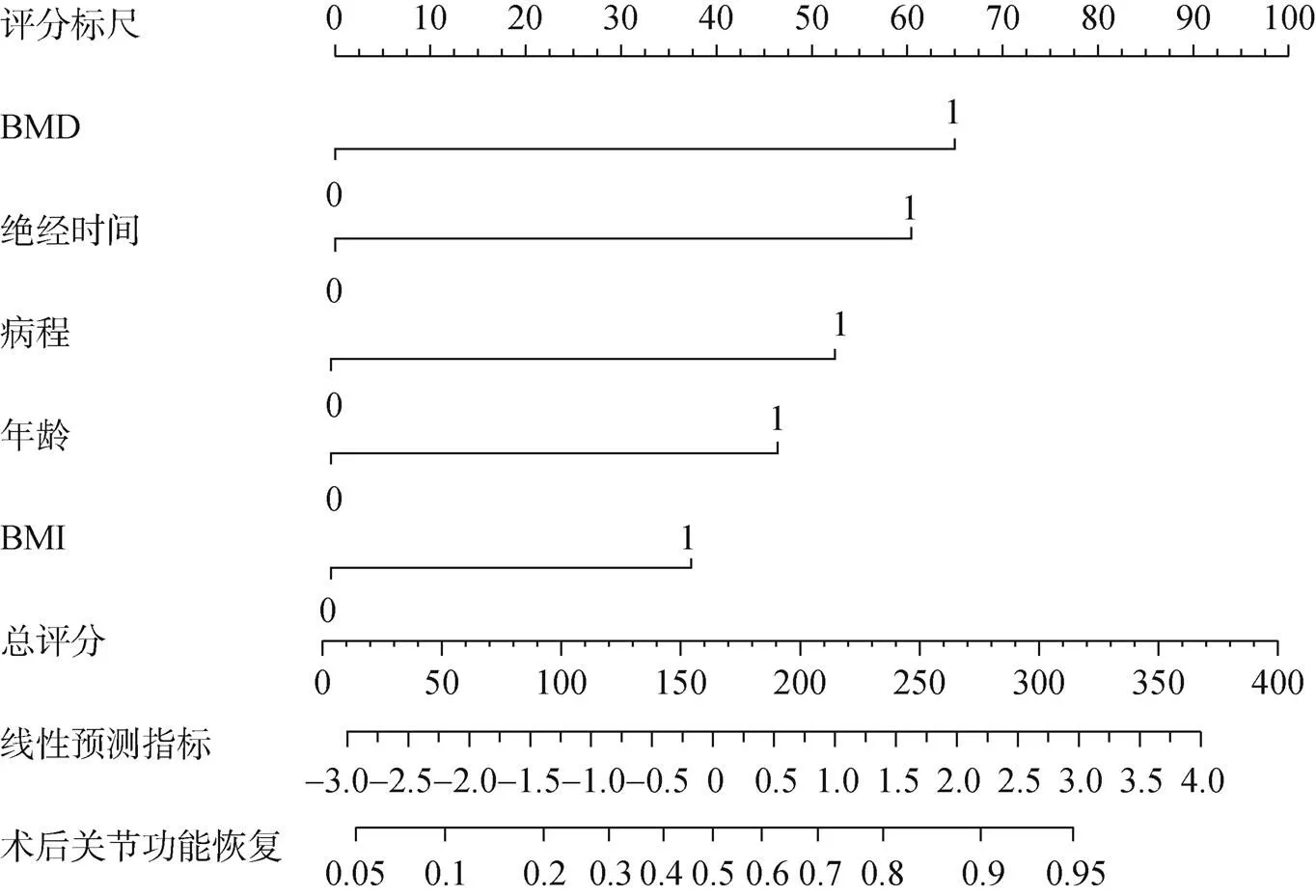
图1 骨关节炎全膝关节置换术后关节功能恢复预测模型
2.5 骨关节炎全膝关节置换术后关节功能恢复预测模型验证
ROC曲线验证结果表明:骨关节炎全膝关节置换术后关节功能恢复风险C-index为0.802,区分度较高;曲线下面积为0.832(95%:0.762~0.883),预测敏感度与特异性较高,见图2。
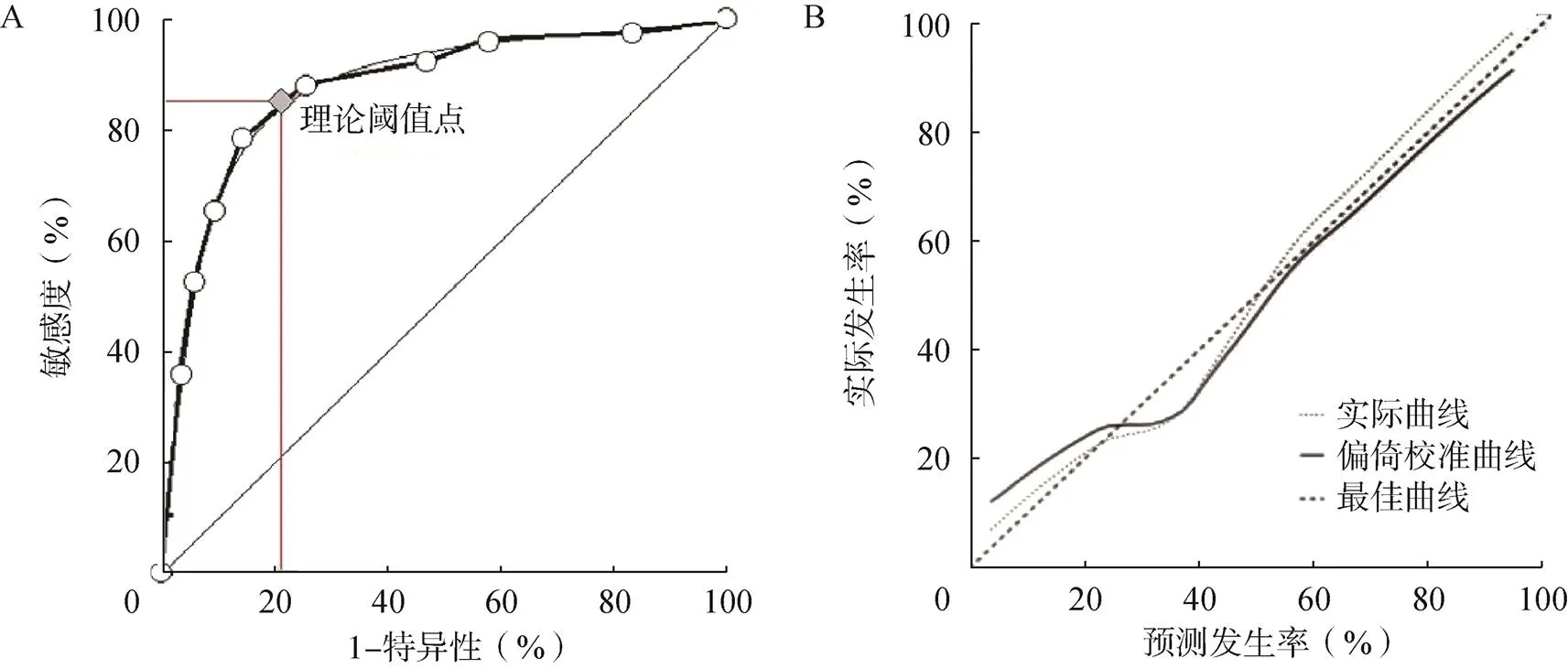
图2 骨关节炎全膝关节置换术后关节功能恢复预测ROC曲线及校准图
A.ROC曲线;B.校准图
3 讨论
全膝关节置换术是骨关节炎患者常用的治疗方法,可缓解关节疼痛、帮助膝关节功能恢复,提高生活质量[8]。既往研究表明,严格把握手术适应证、术中操作精准、匹配合适的假体型号及积极处理围手术期并发症等,均能巩固手术效果,使多数患者从中受益[9]。但全膝关节置换术属于侵入式操作,部分患者术后关节功能恢复较差[10]。由于女性绝经后雌激素生理性撤退,易引起体内骨量减少、骨微结构破坏,增加骨质疏松的发生率[11]。同时,骨质疏松患者体内骨形成与骨吸收明显增高,亦增加骨吸收速率。本研究中,非骨质疏松患者手术6个月后的疼痛、稳定性、活动范围、缺陷、功能评分及附加项评分均优于骨质疏松患者,提示绝经女性骨质疏松对膝关节功能产生一定影响。
BMD是评价机体骨量的有效指标,足够的骨强度是维持骨骼完整性、避免骨折发生的保证,对合并骨质疏松的患者进行关节置换难度较大[12]。调查结果表明骨质疏松患者术中及术后发生骨折的风险是非骨质疏松患者的5~8倍[13]。由于骨质疏松患者骨小梁厚度、数量减少,使假体固定难度增加。本研究显示,年龄、BMI、病程、绝经时间及BMD均为骨关节炎全膝关节置换术后关节功能恢复的独立影响因素。骨关节炎全膝关节置换术后关节功能恢复的影响因素较多,不同因素可相互作用及影响,而绝经女性的BMD降低是影响术后关节恢复的主要原因。骨质疏松患者由于缺少足够的骨强度支撑假体,导致术后假体更容易发生塌陷或无菌性炎症;假体周围应力改变或假体磨损颗粒亦可加剧膝关节周围的骨质疏松[14-15]。为进一步提高骨关节炎全膝关节置换术后关节功能恢复,本研究构建预测模型绘制列线图并进行验证,结果表明该模型的预测价值较高,在临床工作中,可根据患者术后膝关节功能恢复的预测指标,针对性地制定相应的措施巩固手术效果,促进病情康复。
综上所述,绝经女性患者的BMD对骨关节炎全膝关节置换术后关节功能恢复产生影响,建立的列线图对判断预后具有较高应用价值。
[1] 于清波, 鄂正康, 辛红伟, 等. 计算机导航下全膝关节置换术对术中出血量及关节功能恢复的影响[J]. 中国骨伤, 2020, 33(1): 15–20.
[2] 张军华, 薛庆, 韩博. 小切口单髁置换术治疗单纯内侧间室膝骨性关节炎患者的临床研究[J]. 中国药物与临床, 2021, 21(1): 64–66.
[3] RØNN S H, HARSLØF T, OEI L, et al. The effect of vitamin MK-7 on bone mineral density and microarchitecture in postmenopausal women with osteopenia, a 3-year randomized, placebo-controlled clinical trial[J]. Osteoporos Int, 2021, 32(1): 185–191.
[4] 丁韶龙, 康波, 李志军. 膝骨关节炎患者全膝关节置换后关节功能恢复影响因素分析[J]. 新乡医学院学报, 2020, 37(6): 563–565.
[5] 中华医学会骨科学分会关节外科学组. 骨关节炎诊疗指南(2018年版)[J]. 中华骨科杂志, 2018, 38(12): 705–715.
[6] YU L, QI H, AN G, et al. Association between metabolic profiles in urine and bone mineral density of pre- and postmenopausal Chinese women[J]. Menopause, 2019, 26(1): 94–102.
[7] 王广欣, 马兆吉, 梁庆威. 两种膝关节假体置换治疗绝经后类风湿关节炎合并骨质疏松症效果对比研究[J]. 临床军医杂志, 2020, 48(2): 208–210.
[8] GOODMAN S M, MANDL L A, MEHTA B, et al. Does education level mitigate the effect of poverty on total knee arthroplasty outcomes?[J]. Arthritis Care Res (Hoboken), 2018, 70(6): 884–891.
[9] 王聪, 张国荣, 解桐, 等. 膝关节骨性关节炎全膝关节置换术后患者满意度影响因素研究进展[J]. 中国骨与关节损伤杂志, 2021, 36(8): 891–894.
[10] 周寻, 邓贤君, 段闪闪, 等. 老年骨性关节炎患者全膝关节置换术后自护能力的影响因素及与希望水平的相关性分析[J]. 中国医药导报, 2021, 18(11): 193–196.
[11] YIN Z, QIAN P, WU X, et al. Unicondylar knee arthroplasty versus total knee arthroplasty in adults with isolated medial osteoarthritis: A matched study protocol[J]. Medicine (Baltimore), 2020, 99(35): e21868.
[12] 许岳, 戴小宇, 应璞, 等. 膝关节骨性关节炎患者血脂与行全膝关节置换术后下肢深静脉血栓的相关性研究[J]. 中国中医骨伤科杂志, 2021, 29(5): 38–42.
[13] 芦海燕, 杜少杰, 杨立强. 加速康复外科理念对高龄患者全膝关节置换术后康复的影响[J]. 中国医药导报, 2020, 17(24): 183–186.
[14] 江桥, 徐驰, 付君, 等. 膝骨关节炎患者全膝关节置换术后HSS评分最小临床重要差异的研究[J]. 解放军医学院学报, 2020, 41(12): 1188–1192.
[15] 樊继波, 覃勇, 唐晓松, 等. 脉冲电磁场对老年骨质疏松症患者全膝关节置换术关节功能重建影响研究[J].中国骨质疏松杂志, 2014, 20(9): 1104–1107.
Predictive analysis of bone mineral density on the recovery of total knee arthroplasty
Department of Orthopaedics, Huzhou First People’s Hospital, Huzhou 313000, Zhejiang, China
To investigate the predictive value of bone mineral density (BMD) of menopausal women on the recovery of total knee arthroplasty for osteoarthritis.Seventy-eight patients with total knee arthroplasty for osteoarthritis admitted to Huzhou First People’s Hospital from April 2019 to December 2021 were selected as the study objects. BMD levels were measured by dual-energy X-ray, and knee function was assessed by Keen Society score (KSS) 6 months after surgery. Patients were divided into good recovery group (=41) and poor recovery group (=37) according to the KSS score. Logistic regression analysis was used to evaluate influencing factors for postoperative knee functional recovery. The prediction nomogram model was established by using R software. The receiver operating characteristic curve was drawn to analyze the predictive performance of the constructed model.After 6 months of surgery, KSS scores of non-osteoporosis patients were significantly higher than those of osteoporosis patients (<0.05). There were statistically significant differences in age, course of disease, time of menopause, BMD and body mass index (BMI) between the two groups (<0.05). Multivariate Logistic regression showed that age, BMI, course of disease, time of menopause and BMD were independent risk factors for joint function recovery after total knee arthroplasty for osteoarthritis (<0.05). The area under the curve of the prediction model were 0.832 (95%: 0.762-0.883), which showed high sensitivity and specificity.BMD of menopausal women has an impact on the recovery of joint function after total knee arthroplasty for osteoarthritis, and the nomogram established has a high application value in judging the prognosis.
Menopause women; Bone mineral density; Osteoarthritis; Total knee arthroplasty; Predictive effectiveness
R684
A
10.3969/j.issn.1673-9701.2023.25.004
浙江省医药卫生科技计划项目(2021KY346);湖州市科学技术项目(2020GYB26)
张占丰,电子信箱:13717782@qq.com
(2022–10–10)
(2023–08–25)
