脂蛋白(a)与2型糖尿病大血管病变的相关性
2023-09-28许华英伊拉代姆祖冬金燕王煜芳金一张莉沈东华马钧南京医科大学附属苏州市立医院本部检验科江苏苏州500盐城市第一人民医院检验科江苏盐城4000
许华英,伊拉代姆·祖冬,金燕,王煜芳,金一,张莉,沈东华,马钧(.南京医科大学附属苏州市立医院本部检验科,江苏苏州500;.盐城市第一人民医院检验科,江苏盐城4000)
脂蛋白(a)[lipoprotein(a),Lp(a)]是一种循环脂蛋白,由肝源性载脂蛋白(a)[apo(a)]与低密度脂蛋白(LDL)样颗粒以二硫键共价结合而成[1]。研究显示,Lp(a)是独立于LDL以外的动脉粥样硬化性心血管疾病(atherosclerotic cardiovascular disease,AsCVD)风险因素[2-3],AsCVD好发于大中动脉,是2型糖尿病(T2DM)的常见并发症,70%~80%的T2DM患者可并发血管病变,主要累及心、脑、下肢等外周血管,是T2DM致死致残的主要病因。研究发现,C反应蛋白(CRP)可能调节Lp(a)相关的心血管疾病(CVD)风险[4],尚不清楚Lp(a)升高相关的AsCVD风险是否会因炎症的存在而改变。本研究旨在探讨血清Lp(a)与T2DM血管病变的关系,以及CRP升高的亚临床AsCVD中Lp(a)水平变化,为糖尿病心血管并发症尤其是血管病变的有效防治、疗效监测、预后评估提供思路和方法。
1 对象与方法
1.1研究对象 选择苏州市立医院本部2022年内分泌科住院T2DM患者135例,符合2015年美国糖尿病协会(ADA)发布的诊断及分型标准[5],排除成人迟发性自身免疫性糖尿病,T2DM急性并发症、各种感染、严重肝肾功能损害以及近期手术者,其中男73例、女62例,年龄35~82岁,平均57岁,糖尿病病程1~14年,平均6.8年。根据有无合并血管病变将T2DM患者分为合并大血管病变组78例(有以下情况之一者可认为存在大血管病变)[6-7]:有心绞痛或心肌梗死的病史,可经心脏彩超、冠状动脉造影或CT检查明确诊断;颈动脉超声提示动脉斑块形成或内膜增厚;有间歇性跛行等临床表现,彩超显示动脉粥样硬化斑块形成或动脉不规则狭窄;有脑血管意外病史,经脑CT或MRI检查示存在缺血或出血改变。将T2DM未合并血管病变组患者57例采用中国动脉粥样硬化性心血管疾病风险预测(Prediction for AsCVD Risk in China,China-PAR,http://www.cvdrisk.com.cn)[8]评估10年心血管疾病(CVD)的发病风险,根据总分得出10年CVD的患病风险分为低风险组20例(10年患病风险<5%)和中高风险组37例(10年患病风险≥5%)。将135例T2DM患者按照美国心脏病学会(ACC)/美国心脏协会(AHA)《心血管疾病一级预防指南》AsCVD风险增强因素CRP≥2 mg/L分组,CRP低值组(CRP<2 mg/L)64例和CRP高值组(CRP≥2 mg/L)71例。所有研究对象两周内均未使用他汀类调脂药物治疗。同期选择性别、年龄相匹配的体检健康者52例作为健康人对照组,其中男性28例、女性24例,年龄33~74岁,平均59岁。
1.2指标检测 测量研究对象身高、体重、血压,计算体质指数(BMI)。空腹10 h采集清晨静脉血,分离血清,-80 ℃低温保存。检测Lp(a)(日本SHIMA试剂)。检测C反应蛋白(CRP)、尿酸(UA)、总胆固醇(TC)、三酰甘油(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、空腹血糖(FBG)(日本禾光试剂)。检测空腹胰岛素(FINS,ROCHE COBAS e601及其配套试剂)、计算胰岛素抵抗指数(HOMA-IR),HOMA-IR=FINS×FBG/22.5。检测同型半胱氨酸(Hcy,苏州博源试剂),检测载脂蛋白A1(apoA1)、载脂蛋白B(apoB)(安徽伊普诺康试剂)。日本HLC-723 G8糖化血红蛋白分析仪及配套HbAlc试剂检测糖化血红蛋白(HbA1c)等。

2 结果
2.1各组临床基本资料比较 见表1、2、3。T2DM各组血清Lp(a)均高于健康人对照组(P均<0.01),CRP与健康人对照组比较差异均有统计学意义(P均<0.05);合并大血管病变组Lp(a)及CRP高于未合并大血管病变组,差异均有统计学意义(P均<0.05)。T2DM各组BMI、收缩压、吸烟比例、血糖、血脂相关指标以及UA和Hcy均高于健康人对照组(P均<0.05);其中合并大血管病变组病程、收缩压、HbA1c、FINS、HOMA-IR、TC、TG、LDL-C、apoB、Hcy均高于未合并大血管病变组,差异均有统计学意义(P均<0.05)。合并大血管病变组BMI、FBG、HDL-C、apoA1、UA与未合并大血管病变组差异均无统计学意义(P均>0.05)。
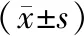
表1 各组病程、BMI、收缩压、吸烟情况及血糖相关指标结果
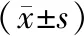
表2 各组血脂水平
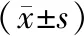
表3 各组血清CRP、UA、Hcy水平
2.2CRP低值组、高值组T2DM患者临床资料比较 将135例T2DM患者按照血清CRP≥2 mg/L分成2组:CRP<2 mg/L(CRP低值组,n=64例)和CRP≥2 mg/L(CRP高值组,n=71例)。高值组的Lp(a)、年龄、BMI、病程、收缩压、FBG、HbA1c、FINS、HOMA-IR、TG、LDL-C、apoB、UA、Hcy均高于低值组,差异有统计学意义(P<0.01,P<0.05),见表4、5。
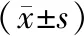
表4 各组病程、BMI、收缩压及血糖相关指标比较
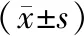
表5 各组血脂、UA、Hcy水平比较
2.3Lp(a)与其他指标的相关性 Pearson相关分析结果显示,血清Lp(a)与CRP、Hcy、TG、UA、BMI、收缩压、FINS、HOMA-IR、LDL-C、apoB呈正相关(r值分别为0.65、0.57、0.60、0.71、0.38、0.49、0.36、0.30、0.39、0.38,P均<0.05)。
2.4T2DM未合并大血管病变组China-PAR评分低风险组和中高风险组相关实验室资料比较 中高风险组Lp(a)、CRP、HbA1c、LDL-C、Hcy与低风险组差异均有统计学意义(P均<0.05),见表6。

表6 China-PAR评分低风险组和中高风险组相关实验室资料比较
3 讨论
随着人口老龄化、营养过剩、生活方式改变、运动不足等各方面因素的影响,T2DM已经成为全球范围内日益严重的健康问题。T2DM是一种β细胞功能紊乱,胰岛素分泌障碍和胰岛素抵抗并存的慢性代谢性疾病。随着病情进展,T2DM患者易出现大血管病变[如动脉粥样硬化(As)、高脂血症、冠心病等]和微血管病变(如糖尿病肾病、糖尿病视网膜病变、糖尿病足和糖尿病末梢神经病变等)[9]。而As导致的CVD早已成为死亡原因的第一位,严重危害人类的健康和生命,尽早发现As的相关危险因素并进行早期预防是防治的核心。Lp(a)是一种循环脂蛋白,由apo(a)与LDL的载脂蛋白B-100共价结合而成[10],Lp(a)水平升高患者罹患冠状动脉疾病、心脏疾病、中风和外周动脉疾病的风险更大[11]。研究血清Lp(a)水平与糖尿病并发症尤其是与大血管病变的相关性,对疾病的早期防治、病情监测、疗效评估具有重大意义[12-13]。
在本次研究中,T2DM合并大血管病变组与未合并组Lp(a)水平比较差异有统计学意义(P<0.05),T2DM各组与健康人对照组比较血清Lp(a)水平差异均有统计学意义(P<0.01)。武文峰等[3]、Wilson等[13]的研究中也发现血清Lp(a)水平与大血管病变呈正相关。Lp(a)可能的致病机制目前尚未完全阐明,从生物学结构理解,Lp(a)可能具有比LDL-C更强的致AsCVD特性。由于apo(a)具有与纤溶酶原相似的结构,Lp(a)可能在早期创伤修复中发挥作用,当组织受损时,细胞外基质暴露在血液中,Lp(a)在伤口处刺激炎症细胞(如单核细胞、巨噬细胞)向血管破损处流动,降低纤溶蛋白溶解系统活性,从而促进血栓形成[14]。因此,与LDL-C相比,Lp(a)同时还可通过促血栓形成和促炎作用加剧AsCVD的发生与发展[15-16]。
在临床资料的比较中,T2DM合并大血管病变组CRP、病程、收缩压、HbA1c、FINS、HOMA-IR、TC、TG、LDL-C、apoB、Hcy均高于未合并大血管病变组,差异有统计学意义(P<0.05),T2DM各组CRP、BMI、收缩压、吸烟比例、血糖、血脂相关指标以及UA和Hcy均高于健康人对照组(P<0.01,P<0.05);提示脂质代谢紊乱及胰岛素抵抗(IR)存在着关系,病程、血压及胰岛素抵抗在大血管病变的进程中起着相当大的作用,T2DM合并大血管病变的特征性病理过程为脂质代谢异常、血管内皮细胞受到损伤、炎性细胞发生浸润、最后斑块破裂,血栓形成,这是心脑血管疾病发生的重要病理基础[17-18],而T2DM患者往往都会出现超重或肥胖,加重脂质代谢紊乱及IR,增加血管病变的风险。
炎症是另一个新兴治疗靶点,CRP和Lp(a)水平均升高的个体可能需要更密切的监测和更积极的AsCVD风险管理策略[19]。Zhang等[4]研究发现炎症存在的情况下,Lp(a)升高与AsCVD风险相关。2019年美国心脏病学会(ACC)/美国心脏协会(AHA)发布了新一版《心血管疾病一级预防指南》[20],指南将CRP≥2 mg/L和Lp(a)>50 mg/dL作为AsCVD风险增强因素。此次实验也按CRP浓度2 mg/L为分组依据,分为CRP<2 mg/L(CRP低值组)和CRP≥2 mg/L(CRP高值组),高值组的Lp(a)水平高于低值组(P<0.01),中位数达到了54.0 mg/dL,说明CRP高值组存在亚临床炎症病变,Lp(a)水平升高增加了大血管病变的风险程度。在其他资料的比较中,高值组年龄、BMI、病程、收缩压、FBG、HbA1c、FINS、HOMA-IR、TG、LDL-C、apoB、UA、Hcy均高于低值组,差异有统计学意义(P<0.01,P<0.05),这些致As的传统指标均参与了亚临床炎症病变,提示CRP升高的T2DM患者可能需要更密切监测和积极治疗[21]。
分析Lp(a)与其他指标的相关性发现,Lp(a)与CRP、Hcy、TG、UA呈正相关(r=0.65、0.57、0.60、0.71,P<0.05);与BMI、SBP、FINS、HOMA-IR、LDL-C、apoB也存在正相关(r=0.38、0.49、0.36、0.30、0.39、0.38,P<0.05)。通过以上的分析可以推测Lp(a)与CRP、Hcy、TG、UA、BMI、SBP、FINS、HOMA-IR、LDL-C、apoB等相关指标在T2DM大血管病变的发生、发展过程中联系密切。
China-PAR评估通过对男女分别进行年龄、居住地域、腰围、TC、HDL-C、血压、服用降压药、糖尿病患病情况、心血管家族史以及吸烟进行评分,最终得出10年患心血管疾病的风险。此次实验将57例T2DM未合并大血管病变组患者分成两组,低风险组20例和中高风险组37例,探讨相关指标在心血管疾病发病过程中贡献的大小。通过分析,Lp(a)、CRP、LDL、Hcy在低风险组和中高风险组中均存在明显差异(P<0.01),HbA1c在两组比较中P<0.05。由此可见,Lp(a)及CRP水平较高时,T2DM患者具有更高的心血管风险。
通过本次课题的研究,发现T2DM患者血清Lp(a)水平与T2DM大血管病变存在相关性,Lp(a)水平的升高与各项血糖、血脂相关指标的升高同样预示罹患大血管病变风险加重,并与多项指标如CRP、Hcy、TG、UA等在致血管病变形成的过程中起着协同作用。在未合并大血管病变的T2DM人群中通过China-PAR评估可发现AsCVD高危人群,并且CRP水平≥2 mg/L人群Lp(a)的检测更具参考价值。
