调经抗衰汤加减联合西药治疗卵巢功能减退临床研究
2023-09-25徐方丽姜帅喻向春
徐方丽,姜帅,喻向春
衢州市人民医院,浙江 衢州 324000
卵巢功能减退多因卵母细胞数量减少和(或)质量下降导致,临床表现为经量减少、月经稀发、子宫出血、排卵障碍、不孕等。若不及时干预,可发展为卵巢功能衰竭。若无激素替代治疗禁忌证,临床常使用激素替代疗法治疗,通过模拟卵巢分泌激素,改善临床症状[1]。但近年来有研究发现,激素替代疗法不能从根本上改善卵巢功能,且停药后易复发,需联合其他治疗方法[2]。卵巢功能减退归属于中医学血枯、闭经、不孕等范畴,中医学认为,肾虚血瘀为本病的基本病机。肾为先天之本,若先天禀赋不足,或后天房劳多产、屡次堕胎等耗伤肾气,冲任血海亏虚,天癸不能充盈而过早耗竭,无以荣养胞宫,致卵巢功能减退。调经抗衰汤由《万病回春》中的益母汤加减而成,具有活血化瘀、补肾填精等功效,可改善卵巢微循环,促进卵巢功能恢复,临床常用于治疗卵巢早衰[3]。本研究观察调经抗衰汤加减联合西药治疗肾虚血瘀型卵巢功能减退的临床疗效,报道如下。
1 临床资料
1.1 诊断标准符合《实用妇科内分泌学》[4]中卵巢功能减退的诊断标准。出现月经紊乱、经量减少及闭经等症状;卵泡刺激素(FSH)10~40 IU/L,抗苗勒管激素(AMH)<1.1 ng/mL,双侧窦卵泡计数(AFC)<5 个。
1.2 辨证标准参考《中医妇科学》[5]中肾虚血瘀型卵巢功能减退的辨证标准辨证。症见月经量少,经行不畅,色暗有块,腰骶酸痛,头晕耳鸣,潮热汗出,性欲减退,舌暗淡、苔少,脉细或沉涩。
1.3 纳入标准符合上述诊断及辨证标准;年龄25~40 岁;病程2~24 个月;签署知情同意书。
1.4 排除标准严重肝、肾功能不全;合并其他生殖系统疾病;合并自身免疫系统缺陷疾病;恶性肿瘤患者;对本研究所用药物过敏者;精神疾病患者。
1.5 剔除标准治疗期间服用其他治疗药物者;资料不全,影响疗效判断者;自行退出研究者;发生严重不良事件,不能继续参与研究者。
1.6 一般资料选取2020年1月—2021年8月在衢州市人民医院治疗的120 例肾虚血瘀型卵巢功能减退患者,根据随机数字表法分为对照A 组、对照B 组和观察组各40 例。所有患者均完成治疗及随访,无剔除。对照A 组年龄25~40 岁,平均(34.76±4.33)岁;病程2~24 个月,平均(7.33±1.48)个月;平均体质量(58.84±2.30)kg;平均体质量指数(BMI)23.28±2.74;孕次1~2 次,平均(1.30±0.43)次。对照B 组年龄26~40 岁,平均(34.22±4.35)岁;病程3~24 个月,平均(7.14±1.39)个月;平均体质量(58.69±2.26)kg;平均BMI 23.16±2.70;孕次1~3 次,平均(1.45±0.56)次。观察组年龄27~40 岁,平均(34.51±4.28)岁;病程2~24 个月,平均(7.25±1.44)个月;平均体质量(59.21±7.36)kg;平均BMI 23.41±2.77;孕次1~3 次,平均(1.37±0.50)次。3 组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究经衢州市人民医院医学伦理委员会批准。
2 治疗方法
2.1 对照A 组给予西药治疗。月经第5 天开始,给予戊酸雌二醇片(北京协和药厂,国药准字H20000031,规格:1 mg/片)口服,每天1 次,每次1 片,治疗21 d;月经第12 天开始加服黄体酮胶囊(浙江仙琚制药股份有限公司,国药准字H20041902,规格:50 mg/粒),每天2 次,每次2 粒,治疗10 d。
2.2 对照B 组给予调经抗衰汤加减治疗。处方:熟地黄、山药各20 g,何首乌、旱莲草各15 g,山萸肉、女贞子、赤芍各12 g,紫河车、桃仁各10 g,红花、甘草各6 g。随症加减:潮热甚者加白薇、知母;失眠者加炒酸枣仁、柏子仁;心烦易怒者加郁金、柴胡;汗出甚者加浮小麦、牡蛎(先煎20 min)。用药剂量依据病情轻重进行加减,每周调整1 次处方。药物由衢州市人民医院中药房统一煎制,每天1 剂,每剂煎取药汁200 mL,于月经第5 天开始,分早、晚2 次温服,治疗21 d。
2.3 观察组给予调经抗衰汤加减联合西药治疗,药物用法、用量及疗程均与对照A 组和对照B 组相同。
3 组均治疗3 个月经周期。
3 观察指标与统计学方法
3.1 观察指标①Kupperman 评分。包括潮热汗出(0~12 分)、感觉异常(0~6 分)、失眠(0~6 分)、易激动(0~6 分)、抑郁(0~3 分)、头晕(0~3 分)、疲乏(0~3 分)、骨关节痛(0~3 分)、头痛(0~3 分)、心悸(0~3 分)、皮肤蚁走感(0~3 分)、性生活(0~6 分)及泌尿系感染(0~6 分)共13 项,总分0~63 分,分数越高表示绝经期症状越严重。②中医证候积分。参考文献[6]中的症状分级标准计分,月经量少、经行不畅、色暗有块、腰骶酸痛、头晕耳鸣、潮热汗出、性欲减退按症状无、轻度、中度、重度分别计0、1、2、3 分,总分0~21 分。③性激素。采用放射免疫法,于治疗前和治疗3 个月经周期后月经来潮第3 天检测FSH、黄体生成素(LH)、雌二醇(E2)水平。④卵巢功能。于治疗前和治疗3 个月经周期后月经来潮的第3 天,采用彩色多普勒超声检测仪(西门子X300 型)检测卵巢体积(OV)、AFC,采用酶联免疫吸附法测定AMH。⑤不良反应。治疗期间记录胃肠不适、乳胀、体质量增加及头痛等不良反应发生率。
3.2 统计学方法采用SPSS20.0 统计学软件分析数据。计量资料满足正态分布以均数±标准差(±s)表示,3 组整体比较采用单因素方差分析,两两比较采用LSD-t检验;计数资料以百分比(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
4 疗效标准与治疗结果
4.1 疗效标准治疗3 个月经周期后,参照文献[6]制定。痊愈:临床症状消失,中医证候积分降低≥70%;有效:临床症状有所缓解,中医证候积分降低30%~69%;无效:临床症状无减轻或加重,中医证候积分降低<30%。总有效率=(痊愈例数+有效例数)/总例数×100%。
4.2 3 组临床疗效比较见表1。治疗后,观察组临床疗效总有效率92.50%,高于对照A 组70.00%及对照B 组75.00%,差异均有统计学意义(P<0.05)。对照A 组与对照B 组临床疗效总有效率比较,差异无统计学意义(P>0.05)。
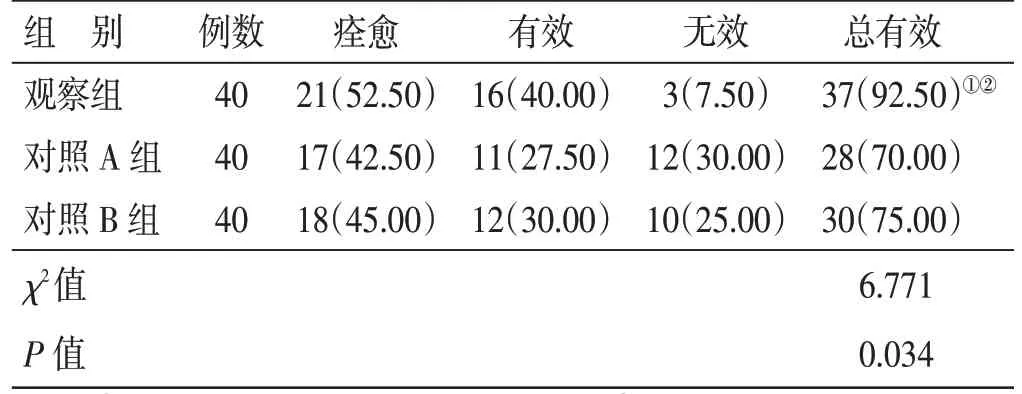
表1 3 组临床疗效比较例(%)
4.3 3 组治疗前后Kupperman 评分、中医证候积分比较见表2。治疗前,3 组Kupperman 评分、中医证候积分比较,差异均无统计学意义(P>0.05)。治疗后,3 组Kupperman 评分、中医证候积分均较治疗前降低(P<0.05),观察组Kupperman 评分、中医证候积分均低于对照A 组及对照B 组(P<0.05),对照A 组与对照B 组Kupperman 评分、中医证候积分比较,差异均无统计学意义(P>0.05)。
表2 3 组治疗前后Kupperman 评分、中医证候积分比较(±s)分
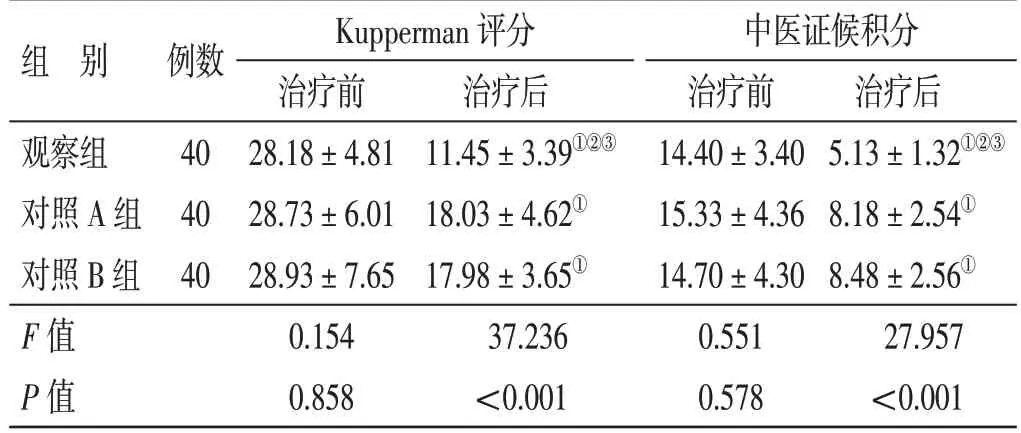
表2 3 组治疗前后Kupperman 评分、中医证候积分比较(±s)分
注:①与本组治疗前比较,P<0.05;②与对照A 组治疗后比较,P<0.05;③与对照B 组治疗后比较,P<0.05
组 别例数治疗后5.13±1.32①②③8.18±2.54①8.48±2.56①27.957<0.001观察组对照A 组对照B 组F 值P 值40 40 40 Kupperman 评分治疗前28.18±4.81 28.73±6.01 28.93±7.65 0.154 0.858治疗后11.45±3.39①②③18.03±4.62①17.98±3.65①37.236<0.001中医证候积分治疗前14.40±3.40 15.33±4.36 14.70±4.30 0.551 0.578
4.4 3 组治疗前后性激素水平比较见表3。治疗前,3 组FSH、LH、E2水平比较,差异均无统计学意义(P>0.05)。治疗后,3 组FSH、LH 水平均较治疗前降低(P<0.05),E2水平均较治疗前升高(P<0.05);观察组FSH、LH 水平均低于对照A 组及对照B 组(P<0.05),E2水平均高于对照A 组及对照B组(P<0.05);对照A 组与对照B 组FSH、LH、E2水平比较,差异均无统计学意义(P>0.05)。
表3 3 组治疗前后性激素水平比较(±s)
注:①与本组治疗前比较,P<0.05;②与对照A 组治疗后比较,P<0.05;③与对照B 组治疗后比较,P<0.05
组 别观察组对照A 组对照B 组F 值P 值例数40 40 40 FSH(IU/L)治疗前24.90±6.71 24.40±6.89 24.75±5.63 0.064 0.938治疗后36.63±7.86①②③31.26±9.63①31.91±7.21①4.992 0.008治疗后7.15±2.04①②③14.19±3.26①14.24±2.59①92.879<0.001 LH(IU/L)治疗前15.76±2.51 15.46±2.78 16.11±3.75 0.452 0.637治疗后5.60±1.17①②③8.48±1.33①9.13±2.04①58.026<0.001 E2(pg/mL)治疗前19.86±5.15 19.15±5.62 19.39±5.03 0.188 0.829
4.5 3 组治疗前后卵巢功能指标比较见表4。治疗前,3 组OV、AFC 及AMH 水平比较,差异均无统计学意义(P>0.05)。治疗后,3 组OV 均较治疗前增大(P<0.05),AFC 均较治疗前增多(P<0.05),AMH 水平均较治疗前升高(P<0.05);观察组OV 大于对照A 组及对照B 组(P<0.05),AFC 多于对照A组及对照B 组(P<0.05),AMH 水平高于对照A 组及对照B 组(P<0.05);对照A 组与对照B 组OV、AFC 及AMH 水平比较,差异均无统计学意义(P>0.05)。
表4 3 组治疗前后卵巢功能指标比较(±s)
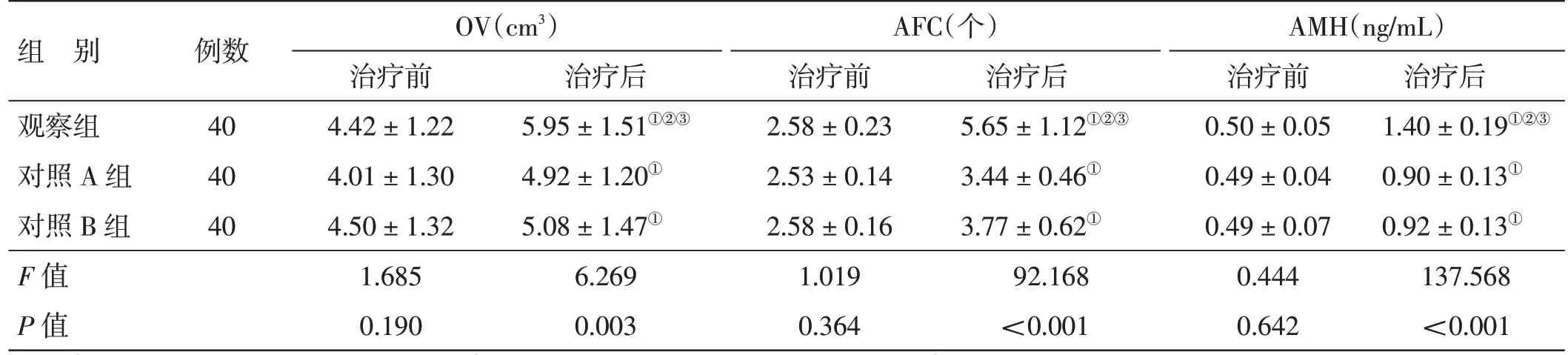
表4 3 组治疗前后卵巢功能指标比较(±s)
注:①与本组治疗前比较,P<0.05;②与对照A 组治疗后比较,P<0.05;③与对照B 组治疗后比较,P<0.05
组 别观察组对照A 组对照B 组F 值P 值例数40 40 40 OV(cm3)治疗前4.42±1.22 4.01±1.30 4.50±1.32 1.685 0.190治疗后1.40±0.19①②③0.90±0.13①0.92±0.13①137.568<0.001治疗后5.95±1.51①②③4.92±1.20①5.08±1.47①6.269 0.003 AFC(个)治疗前2.58±0.23 2.53±0.14 2.58±0.16 1.019 0.364治疗后5.65±1.12①②③3.44±0.46①3.77±0.62①92.168<0.001 AMH(ng/mL)治疗前0.50±0.05 0.49±0.04 0.49±0.07 0.444 0.642
4.6 3 组不良反应发生率比较见表5。观察组和对照B 组胃肠不适、乳胀、体质量增加及头痛发生率均低于对照A 组(P<0.05),观察组和对照B 组胃肠不适、乳胀、体质量增加及头痛发生率比较,差异均无统计学意义(P>0.05)。
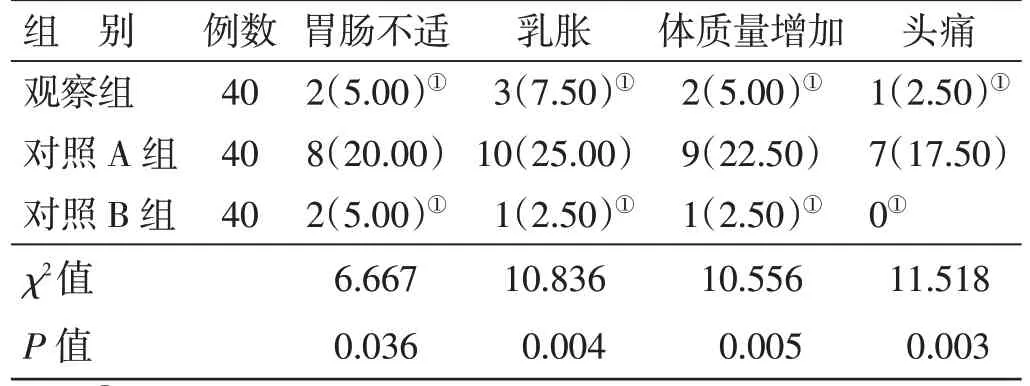
表5 3 组不良反应发生率比较例(%)
5 讨论
卵巢功能减退是一种内分泌系统疾病,其发病机制尚未明确,可严重影响女性身心健康。本病的发生与年龄、免疫功能、遗传因素、环境、手术、心理应激及感染性因素有关[7]。西医多采用戊酸雌二醇、黄体酮治疗,前者属雌激素,可促进卵泡发育和激素分泌,改善卵巢功能;后者是类固醇激素,可将子宫内膜从增殖期转变为分泌期,有利于卵泡发育,但不能恢复卵巢功能,且会出现不良反应[8-9]。
卵巢功能减退归属于中医学血枯、闭经、不孕等范畴。中医学认为,肾为先天之本,是月经生成、调节的根本。肾虚源于先天禀赋不足,肾气亏虚导致天癸运行乏力,或因久病及肾,致天癸渐少,经量减少、闭经等。血瘀亦是导致卵巢功能减退的重要因素。女性以血为用,经、孕、产、乳易耗伤阴血,使气血亏虚,不能荣肾填精,经脉失充,胞宫失养,经水断绝,致血液流通不畅,阻滞冲任而形成瘀血。治应补肾填精、活血化瘀。调经抗衰汤中熟地黄功专补血滋阴、益精填髓,山药益肾固精、补脾益阴,何首乌补肝肾、益精血,紫河车益气养血、补肾助阳,山萸肉补益肝肾、涩精固脱、固经止血,女贞子、旱莲草补肝肾之阴,赤芍、桃仁、红花祛瘀通经;甘草健脾益气、调和诸药。潮热甚者加白薇、知母以清热凉血;失眠者加炒酸枣仁、柏子仁以宁心安神;心烦易怒者加郁金、柴胡以疏肝解郁;汗出甚者加浮小麦、牡蛎以除热、止汗。药理学研究表明:地黄可通过类雌激素样作用升高E2水平,改善卵巢功能减退[10];何首乌中含有多酚类、黄酮类等抗氧化成分,可清除体内的自由基,减缓衰老,并可调节内分泌[11];紫河车有雌、孕激素样作用,还可增强机体抵抗力[12];女贞子中含有女贞子酸,可调节体内雌、孕激素分泌[13];赤芍中含有有机酸、多糖和黄酮类化合物,可维持雌激素水平[14];桃仁可促进卵巢血液循环[15];红花中含红花黄色素,可改善微循环,提高耐缺氧能力,兴奋子宫,并具有免疫活性[16]。
本研究结果显示,治疗后,对照A 组和对照B组临床疗效总有效率、Kupperman 评分、中医证候积分比较,差异均无统计学意义。但观察组临床疗效总有效率高于对照A 组和对照B 组,Kupperman 评分、中医证候积分均低于对照A 组和对照B 组。提示单纯调经抗衰汤加减或西药治疗肾虚血瘀型卵巢功能减退的疗效相当,而2 种方案联合使用治疗本病可提升临床疗效。卵巢功能减退则对垂体的抑制作用减弱,致使垂体分泌FSH、LH 增加,E2水平下降。治疗后,对照A 组和对照B 组FSH、LH、E2水平比较,差异均无统计学意义。但观察组FSH、LH水平均低于对照A 组和对照B 组,E2水平高于对照A 组和对照B 组。说明调经抗衰汤加减联合西药治疗可改善肾虚血瘀型卵巢功能减退患者的激素紊乱状况。治疗后,观察组OV、AFC 及AMH 水平的改善情况均优于对照A 组和对照B 组,而对照A 组与对照B 组OV、AFC 及AMH 水平比较,差异均无统计学意义。提示调经抗衰汤加减联合西药治疗可改善肾虚血瘀型卵巢功能减退患者的卵巢功能。部分患者对激素敏感,会出现胃肠不适、乳胀及头痛等不良反应。观察组和对照B 组不良反应发生率均低于对照A 组。提示调经抗衰汤加减治疗肾虚血瘀型卵巢功能减退可减少不良反应。
综上,调经抗衰汤加减联合西药治疗肾虚血瘀型卵巢功能减退的疗效优于单纯使用西药或调经抗衰汤加减治疗,可缓解临床症状,改善性激素水平,促进卵巢功能恢复,且安全性好。
