清肺化痰方联合无创正压通气治疗老年Ⅱ型呼吸衰竭临床疗效及对认知功能的影响
2023-09-25张琴琴赵青青陈婧婧蔡晓平
张琴琴,赵青青,陈婧婧,蔡晓平
丽水市人民医院呼吸内科,浙江 丽水 323000
呼吸衰竭(RF)主要是由神经肌肉病变、肺血管疾病、气道阻塞性病变等多种因素引起的肺换气及通气功能障碍,导致低氧血症伴(或不伴)高碳酸血症,进而引发诸多症状的临床综合征[1-2]。RF 根据动脉血气分析值可分为Ⅰ型和Ⅱ型。以往临床对Ⅱ型老年RF 患者多行有创通气治疗,但因患者基础疾病多、年龄大,患者及其家属多不同意插管或行气管切开,甚至会放弃治疗[3-4]。无创正压通气以氧气面罩连接呼吸机,可达到辅助通气效果,具有感染率低、痛苦少等优点,目前已成为临床治疗各种重症患者的常用方法[5-6]。正压通气虽可有效缓解患者临床症状,但其疗效仍需提高。清肺化痰方出自《济阴纲目》,具有降逆止咳、清热化痰的效果。本研究观察清肺化痰方联合无创正压通气治疗老年RF 的临床疗效及对患者认知功能的影响,结果报道如下。
1 临床资料
1.1 诊断标准符合《慢性阻塞性肺疾病诊治指南(2013年修订版)》[7]中有关Ⅱ型RF 诊断标准。动脉血氧分压(PaO2)<60 mm Hg(1 mm Hg≈0.133 kPa),动脉血二氧化碳分压(PaCO2)>50 mm Hg。机械通气治疗标准[8]:根据患者呼吸情况调节压力水平和吸入氧浓度,使呼吸机PaCO2控制在45~60 mm Hg,PaO2控制在65~90 mm Hg,所有患者呼气末正压控制在4~6 cm H2O,直至患者能够稳定自主呼吸及撤离呼吸机。
1.2 纳入标准符合上述诊断标准;年龄60~79 岁;行机械通气治疗;基础疾病均为慢性阻塞性肺疾病(COPD);自愿签署知情同意书。
1.3 排除标准存在精神认知障碍及交流障碍;合并严重肝肾疾病;存在其他气道慢性疾病。
1.4 一般资料选取2020年7月—2022年7月丽水市人民医院收治的老年Ⅱ型RF 患者80 例,随机分为对照组和观察组各40 例。对照组男32 例,女8 例;年龄59~80 岁;平均(63.11±6.35)岁;平均病程(4.31±1.05)年;平均每天呼吸机使用时间(15.03±1.54)h;平均呼吸频率(RR)(26.12±2.67)次/min;平均心率(HR)(115.86±11.75)次/min。观察组男29 例,女11 例;年龄61~80 岁;平均(62.78±6.31)岁;平均病程(4.35±1.12)年;平均每天呼吸机使用时间(14.72±1.51)h;平均RR(25.78±2.62)次/min;平均HR(115.31±11.64)次/min。2 组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经丽水市人民医院医学伦理委员会批准。
2 治疗方法
2.1 对照组给予常规抗凝、抗炎解痉平喘、抗感染、止咳化痰及吸氧等治疗。使用正压通气无创呼吸机(飞利浦)S/T 模式,间断或持续使用,呼气压初始设置为4 cm H2O,吸气压设置为16~25 cm H2O;根据血气分析结果调节,每次上机时间为2~3 h,每天不少于15 h,血氧饱和度控制在88%~92%,吸氧流量3~5 L/min。待患者完全脱离呼吸机则可购买家用型号居家使用。
2.2 观察组在对照组基础上给予清肺化痰方治疗。处方:茯苓20 g,知母、浙贝母、栀子各15 g,瓜蒌仁、桔梗、桑白皮、法半夏、麦冬、黄芩各10 g,甘草6 g。每天1 剂,加水煎至400 mL,分早晚服用,每次200 mL。
2 组均治疗3 周。
3 观察指标与统计学方法
3.1 观察指标①临床症状消失时间。记录患者呼吸复常、咯痰消失、咳嗽消失、体温复常及住院时间。②证候评分。参考《中药新药临床研究指导原则(试行)》[9]中相关标准评估治疗前后证候评分,其中咯痰、咳嗽等主症按照无、轻、中、重度分别计为0、2、4、6 分;气喘、气短、心悸等次症按照无、轻、中、重度分别计为0、1、2、3 分。③血气指标。于治疗前后抽取患者动脉血2 mL,以ISTAT1300-G 型血气分析仪,检测PaCO2、PaO2、血氧饱和度(SaO2)、氧合指数(OI)水平。④肺功能指标。以肺功能仪检测治疗前后用力肺活量(FVC)、第1 秒用力呼气容积(FEV1),并计算FEV1/FVC。⑤认知功能。采用中文版蒙特利尔认知评估量表(MoCA)[10]评估治疗前后认知功能,包括视空间与执行能力、注意力与计算力、延迟记忆、抽象理解、语言、命名、定向力7 项,共30 分,分值越高表示认知功能越好。
3.2 统计学方法本研究数据采用SPSS25.0 软件进行统计分析。计量资料符合正态分布者采用均数±标准差(±s)描述,行两独立样本t检验或配对样本t检验;计数资料采用百分比(%)描述,行χ2检验。P<0.05 为差异有统计学意义。
4 疗效标准与治疗结果
4.1 疗效标准参考《中药新药临床研究指导原则(试行)》[9]中相关标准评定疗效。显效:治疗后肺部啰音消失且可自主活动,咳嗽、咯痰等症状明显改善;有效:治疗后仍有轻微哮鸣音,临床症状有所改善;无效:治疗后肺部啰音及临床症状无改善甚至加重。
4.2 2 组临床疗效比较见表1。观察组总有效率为92.50%,对照组为72.50%,2 组比较,差异有统计学意义(P<0.05)。
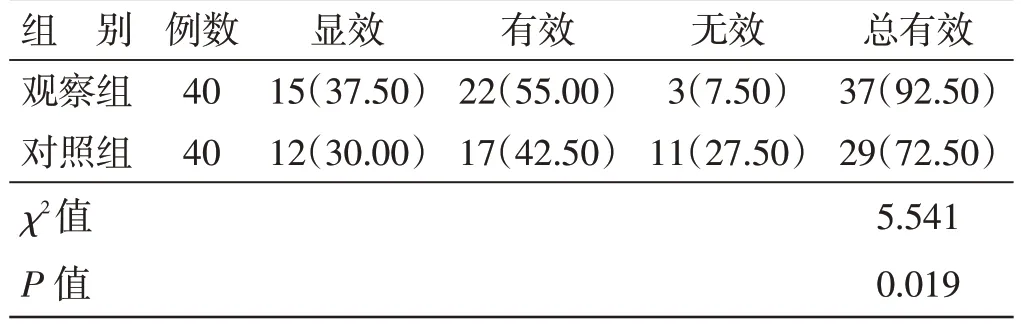
表1 2 组临床疗效比较例(%)
4.3 2 组临床症状消失及住院时间比较见表2。治疗后,观察组呼吸复常、咯痰消失、咳嗽消失、体温复常时间及住院时间均短于对照组,差异均有统计学意义(P<0.05)。
表2 2 组临床症状消失及住院时间比较(±s)d

表2 2 组临床症状消失及住院时间比较(±s)d
注:①与对照组比较,P<0.05
住院时间25.47±2.58①30.12±3.11组 别观察组对照组例数40 40呼吸复常5.78±1.15①6.89±1.34咯痰消失12.57±1.31①15.42±1.56咳嗽消失13.48±1.36①15.72±1.58体温复常6.75±0.71①7.62±0.82
4.4 2 组治疗前后证候评分比较见表3。治疗前,2 组咯痰、咳嗽、气喘、气短、心悸等证候评分比较,差异无统计学意义(P<0.05)。治疗后,2 组上述各项评分均较治疗前降低(P<0.05),且观察组各项评分均低于对照组(P<0.05)。
表3 2 组治疗前后证候评分比较(±s)分

表3 2 组治疗前后证候评分比较(±s)分
注:①与本组治疗前比较,P<0.05;②与对照组治疗后比较,P<0.05
证候咯痰咳嗽气喘气短心悸观察组(例数=40)治疗前4.75±1.12 4.53±1.05 1.75±0.26 1.68±0.25 1.76±0.31对照组(例数=40)治疗前4.62±1.05 4.61±1.09 1.79±0.28 1.65±0.22 1.79±0.34治疗后2.15±0.72①2.34±0.75①0.75±0.17①0.86±0.17①0.89±0.19①治疗后1.54±0.56①②1.68±0.67①②0.56±0.12①②0.67±0.14①②0.68±0.14①②
4.5 2 组治疗前后血气指标比较见表4。治疗前,2 组PaCO2、SaO2、PaO2、OI 水平比较,差异无统计学意义(P<0.05)。治疗后,2 组PaCO2水平均较治疗前降低(P<0.05),SaO2、PaO2、OI 水平均较治疗前升高(P<0.05);且观察组PaCO2水平低于对照组(P<0.05),SaO2、PaO2、OI 水平高于对照组(P<0.05)。
表4 2 组治疗前后血气指标比较(±s)mm Hg

表4 2 组治疗前后血气指标比较(±s)mm Hg
注:①与本组治疗前比较,P<0.05;②与对照组治疗后比较,P<0.05
指标PaCO2 SaO2 PaO2 OI观察组(例数=40)治疗前70.82±7.14 79.45±8.02 60.78±6.14 205.46±20.15对照组(例数=40)治疗前70.12±7.03 78.56±7.87 60.12±6.03 207.83±20.76治疗后62.75±6.31①85.36±8.57①71.53±7.16①241.72±24.68①治疗后50.43±5.11①②96.12±9.65①②85.47±8.62①②278.64±28.35①②
4.6 2 组治疗前后肺功能指标比较见表5。治疗前,2 组FVC、FEV1、FEV1/FVC 水平比较,差异无统计学意义(P<0.05)。治疗后,2 组FVC、FEV1、FEV1/FVC 水平均较治疗前升高(P<0.05),且观察组上述各项指标均高于对照组(P<0.05)。
表5 2 组治疗前后肺功能指标比较(±s)

表5 2 组治疗前后肺功能指标比较(±s)
注:①与本组治疗前比较,P<0.05;②与对照组治疗后比较,P<0.05
FEV1/FVC(%)55.62±5.63 66.32±6.75①②56.11±5.67 61.35±6.17①组 别观察组对照组时 间治疗前治疗后治疗前治疗后例数40 40 40 40 FVC(L)2.42±0.25 2.89±0.32①②2.46±0.26 2.74±0.28①FEV1(L)1.22±0.15 1.92±0.24①②1.25±0.17 1.68±0.21①
4.7 2 组治疗前后MoCA 评分比较见表6。治疗前,2 组MoCA 评分比较,差异无统计学意义(P<0.05)。治疗后,2 组MoCA 评分均较治疗前升高(P<0.05),且观察组MoCA 评分高于对照组(P<0.05)。
表6 2 组治疗前后MoCA 评分比较(±s)分

表6 2 组治疗前后MoCA 评分比较(±s)分
注:①与本组治疗前比较,P<0.05;②与对照组治疗后比较,P<0.05
治疗后22.37±2.42①②19.46±2.01①组 别观察组对照组例数40 40治疗前15.78±1.62 16.14±1.68
5 讨论
近年来,随着人口老龄化加剧,RF 发病率明显上升,机械通气的应用越来越受到重视。但有创正压通气费用高,创伤大,且需进行气管切开或插管,易引起气管狭窄等多种并发症,降低患者生活质量[11]。无创正压通气可以改善呼吸衰竭、使PaO2上升,PaCO2下降,且可以减轻患者的呼吸肌疲劳,不需24 h 使用,不会导致依赖性及呼吸肌失用性萎缩,降低气管插管率,避免气管插管和气管切开的并发症[12],因此,随着无创正压通气舒适性的提高,无创正压通气已广泛用于治疗各种疾病导致的RF[13]。但是机械通气可在一定程度上增加患者发生潜在相关肺炎的风险。
COPD 伴RF 可归属于中医学肺胀、喘证等范畴。老年COPD 病情迁延导致肺气亏虚,累及脾、肾等脏,在感染等情况诱发下可进入急性期。痰热蕴肺是老年COPD 继发RF 的主要病机,病者因痰蕴于肺,宣降失调,气血津液散布不利以致痰湿内生、气机上逆,而见咳喘症状;而血行受阻、痰瘀互搏则导致病情缠绵迁延,故宜以清肺热、化痰浊、宣肺络为基本治则[14]。本研究选用清肺化痰方治疗,方中茯苓利水渗湿,主肺痿痰壅;知母滋阴润燥;浙贝母化痰开郁;栀子清热利湿、泻火除烦;瓜蒌仁润肺化痰;桔梗宣肺化痰;桑白皮清热泻火、利水消肿;法半夏降逆止呕、化痰散结;麦冬养阴生津、润肺清心,可治疗阴虚干咳、津伤口干等症,黄芩疗痰热、清肺止咳;甘草清热解毒、祛痰止咳、调和诸药。诸药合用,标本兼治、疏泄相合,共奏清热宣肺、化痰止咳之功效。本研究结果显示,治疗后观察组总有效率高于对照组,各临床症状、体征消失时间及住院时间均短于对照组,中医证候评分低于对照组。提示清肺化痰方联合无创正压通气治疗老年Ⅱ型RF 可提高临床疗效,显著改善患者症状体征,加速病情康复。
本研究结果显示,2 组治疗后FVC、FEV1、FEV1/FVC、SaO2、PaO2、OI 水平均较治疗前升高,且观察组各项指标均高于对照组;2 组治疗后PaCO2水平均降低,且观察组PaCO2水平低于对照组。提示清肺化痰方联合无创正压通气治疗RF 可有效提高患者肺功能,改善血气指标。治疗后,2 组MoCA 评分均升高,且观察组MoCA 评分高于对照组。说明清肺化痰方联合无创正压通气可改善患者认知功能,疗效优于单纯西医治疗。
综上所述,清肺化痰方联合无创正压通气治疗老年Ⅱ型RF 可有效提高患者认知功能及肺功能,有效缓解临床症状,调节血气指标,加速疾病康复。
