某疗养院2019—2022年高原脱适应人员疾病谱分析
2023-09-21柴敏东张立群赵坤曹丹阳郑艳芬张宁平
柴敏东,张立群,赵坤,曹丹阳,郑艳芬,叶,张宁平
医学上通常将海拔3 000 m 以上的地区称为高原。但近年来,有主流观点认为应将该标准降至2 500 m以上[1]。我国高原地区面积约占国土总面积的26%,高原环境普遍具有气压低、缺氧、气候干燥寒冷、日照时间长、红外线及紫外线辐射较强的特点,医疗条件差,加之高原特殊人群长期面临任务重、心理压力大的局面,多方面因素相互作用,容易对高原地区人员身心健康产生诸多不利影响,影响工作效能。近年来,高原任务也较前明显增多,对高原地区工作人员身心健康状态维持、工作效能保证提出更高要求。平原人员进入高原生活一段时间后,机体在机能和结构上会发生一系列改变以适应高原不良环境,当他们再返回平原或较低海拔地区后,逐渐消除在高原低氧环境所获得的适应性,而重新适应“富氧”环境的变化过程,被称为高原脱适应[2](De-adaptation to high altitude),以往对高原常驻人口疾病谱研究很多,但对高原脱适应人群在疾病谱上与高原常驻人口的对比分析很少。本文采取系统性回顾的方法,对某疗养院2019—2022年高原脱适应人员疾病谱进行系统分析研究,旨在揭示该类人群患病情况,为各级疗养保障机构制定系统性、针对性疗养保障方案提供证据支撑。
1 资料与方法
1.1 资料来源 从某疗养院疗养病案数据库中,采取条件筛选的方式,提取2019—2022年高原脱适应人员病案资料,共收集有效病案713份。研究对象的平均年龄为(29.46±4.406)岁,最小年龄20岁,最大年龄48岁;该群体高原地区执行任务平均天数为2 246.75 d。
1.2 调查方法 参照国际疾病分类标准ICD-11,对病案首页的出院诊断进行编码分类。根据高原任务天数、年龄分组进行数据统计。
1.3 统计学方法 采用Excel软件对疾病诊断数据进行整理,应用SPSS 25.0软件对统计数据进行分析,计数资料组间对比采用X2检验,P<0.05为差异有统计学意义,单因素对疾病的影响采取Logistic回归分析。
2 结果
2.1 疾病构成 根据统计分析,全部病案分布于ICD-11的14个系统中,排名前6位的是内分泌营养及代谢疾病(56.85%)、消化系统疾病(14.08%)、血液或造血器官疾病(10.93%)、泌尿生殖系统疾病(6.08%)、视觉系统疾病(5.55%)、肌肉骨骼系统或结缔组织疾病(3.57%);疾病构成比≥1%的疾病共13种,见表1。
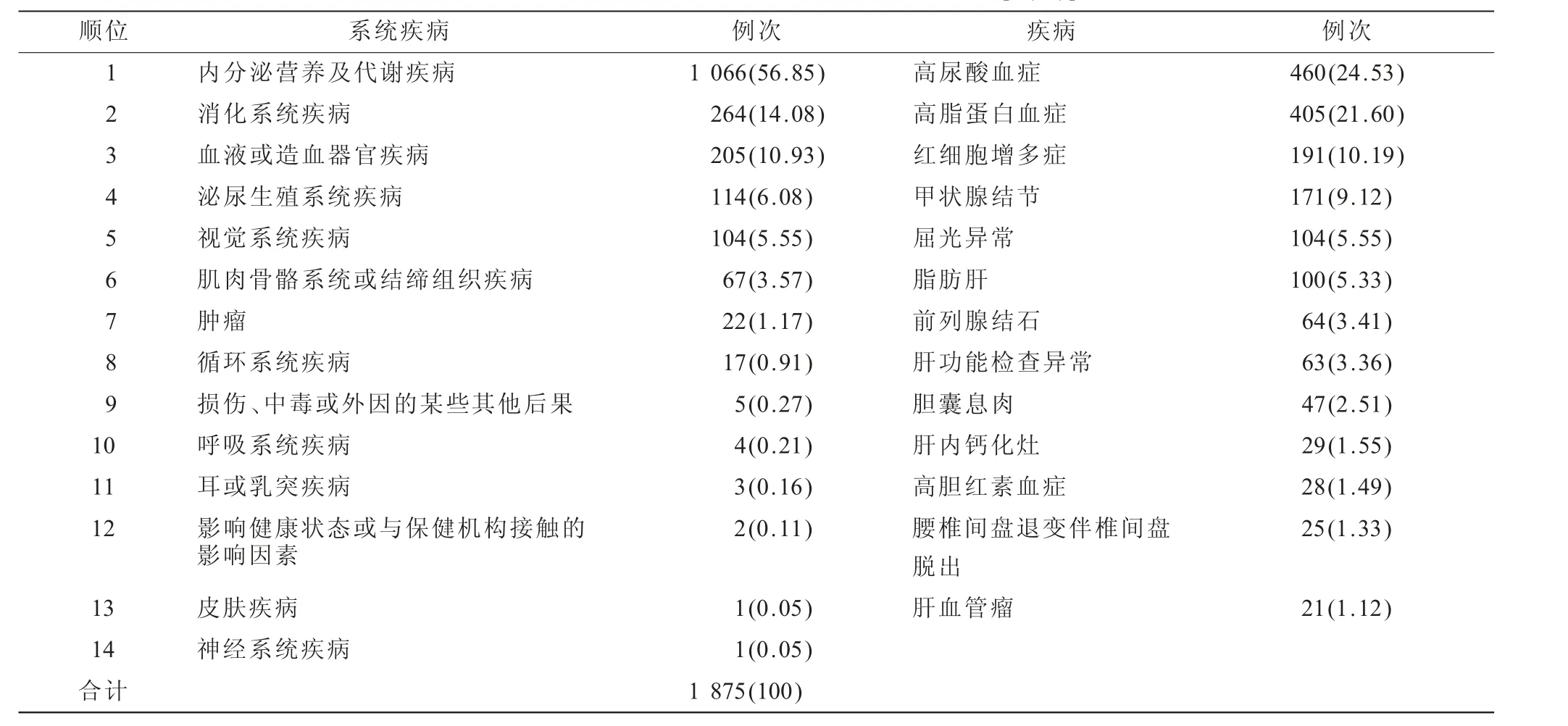
表1 某疗养院2019—2022年高原疗养人员疾病谱[n(%)]
2.2 不同年龄阶段疾病谱 将病案按年龄层次分为20~24岁组、25~29岁组、30~34组和≥35岁组,对构成比排前13位的开展分析研究,组间对比发现高胆红素血症在不同年龄组之间存在统计学差异,见表2。
2.3 不同任务天数疾病谱 将病案按任务天数不同分为6个月内组、6~12个月组、>1~5年组、>5年组,对构成比排前13位的开展分析研究,组间对比发现红细胞增多症、肝功能检查异常、高胆红素血症在不同任务天数组之间存在统计学差异,见表3。
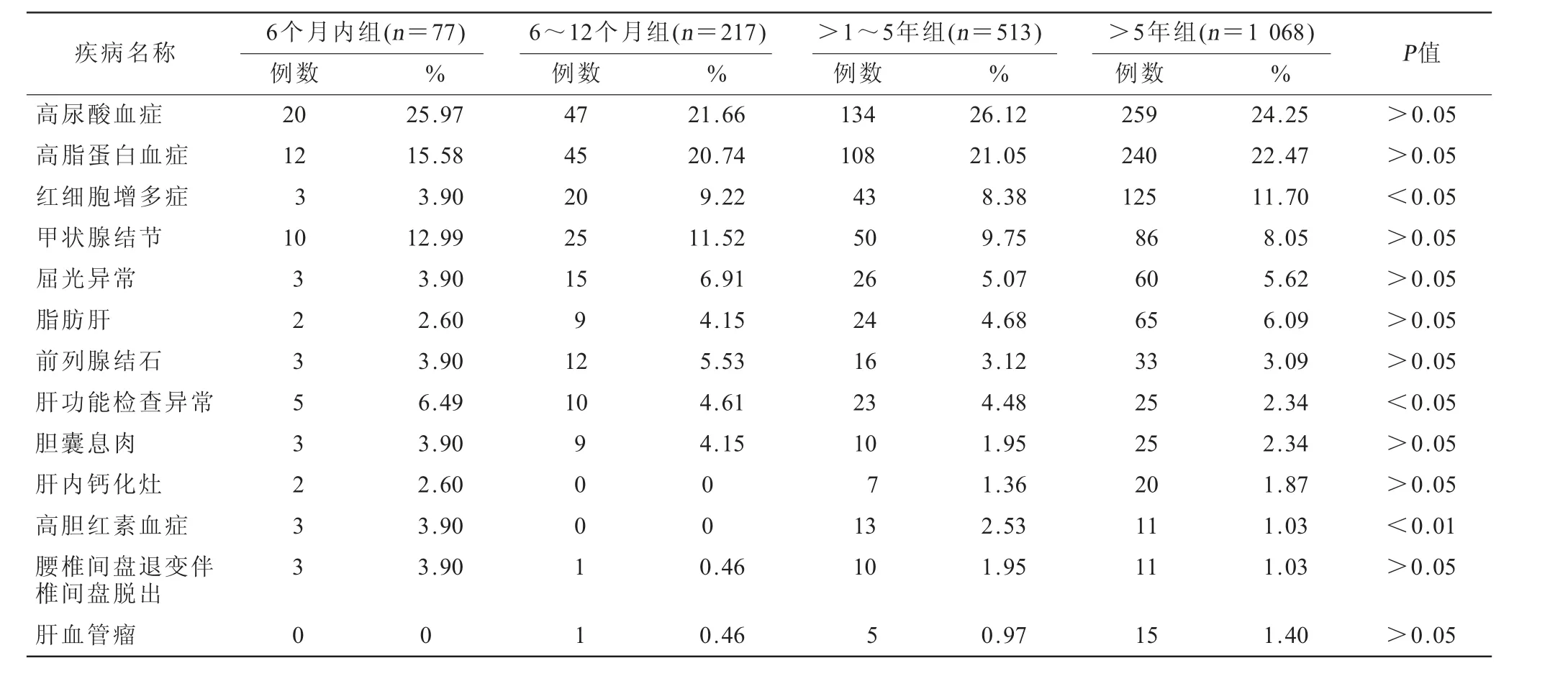
表3 13种疾病在不同任务天数组的构成
2.4 红细胞增多症、肝功能检查异常、高胆红素血症单因素Logistic回归分析 对X2检验时,在不同年龄组、不同任务天数组表现出差异的3种疾病进行单因素Logistic回归分析,结果表明任务天数是肝功能检查异常的危险因素,年龄是高胆红素血症的危险因素即P<0.05,但两种影响因素均不是红细胞增多症的危险因素即P>0.05,见表4。
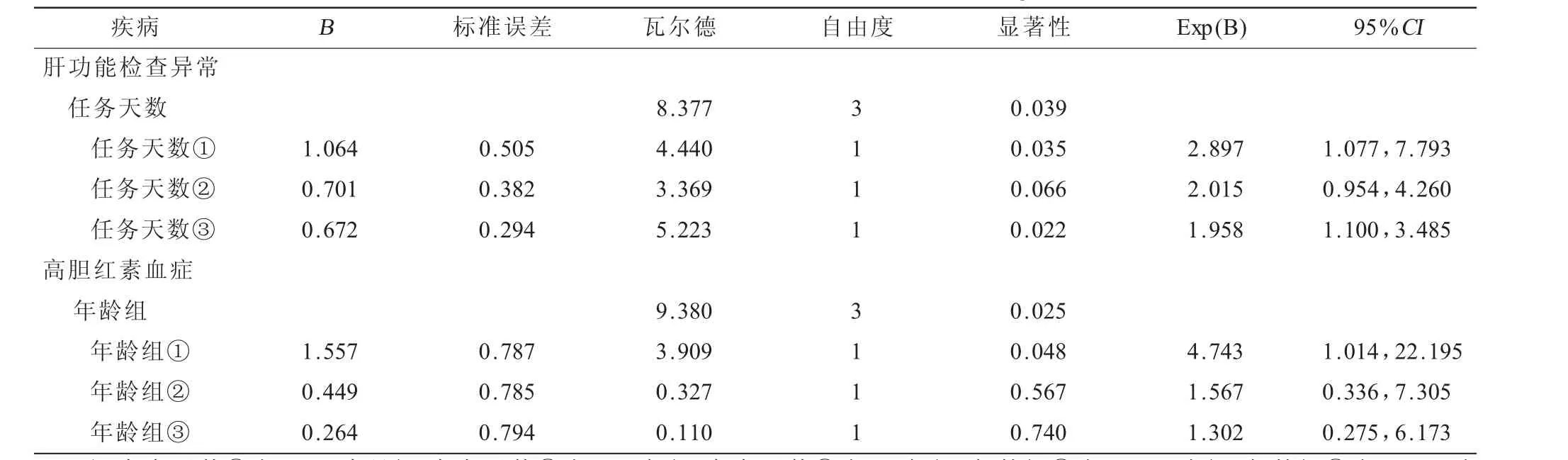
表4 红细胞增多症、肝功能检查异常、高胆红素血症单因素Logistic回归分析
3 讨论
通过对2019—2022年高原脱适应人员疾病谱分析发现,存在以下几个特点。
3.1 内分泌营养及代谢疾病排名首位,占比超过50% 众多研究报道显示,消化系统疾病[3-6]、呼吸系统疾病[7-8]和损伤、中毒及外因的某些其他后果[9-10]在高原人口疾病谱中排名第1位,而内分泌营养及代谢疾病在疾病谱中排名较为靠后[3,11],与本研究结果存在一定差异。分析原因,疗养人员在平原地区因自然和工作环境改善,以上呼吸道感染、急慢性胃炎及训练伤为主的系统疾病发病率明显降低。
3.2 高尿酸血症、高脂蛋白血症分别占疾病谱的第1、2位 尿酸是嘌呤代谢的终产物,主要是由细胞分解代谢产生的核酸以及其他嘌呤类化合物的嘌呤,在酶的作用下分解而来。尿酸生成增多或排泄减少都会导致高尿酸血症,尿酸在组织内沉积,引起痛风性关节炎、痛风性肾病及眼部等组织病变,甚至造成关节畸形、肾功能损害严重影响患者生活。研究表明,高原地区高尿酸血症总体患病率为16.2%~22.59%[12],而近年来对我国9省市35~70岁人群开展流行病学研究发现患病率约为12.08%,总体来看,高原地区高尿酸血症的发病率高于平原地区。在平原地区,出现高尿酸血症的主要原因是尿酸排泄减少[13],而高原缺氧环境引起高尿酸血症的原因是尿酸形成增多[14],具体机制尚未完全阐明,但J.Kenneth Baillie等[15]研究发现,在高海拔缺氧环境下,尿酸可能是作为反应性内源性抗氧化剂出现。 高脂血症又称为高脂蛋白血症,是一种脂质代谢紊乱性疾病[16],是指由于脂肪代谢或运转异常,引起血浆中一种或几种脂质含量高于正常人群,临床上,常见的是血液中的总胆固醇、三酰甘油、低密度脂蛋白和极低密度脂蛋白的含量超过正常标准。高脂血症是导致动脉硬化的独立危险因素,会引发冠心病、脑血管意外等危及生命的疾病;血脂过高时,脂肪也会在肝脏中堆积形成脂肪肝,进而演变为肝硬化甚至肝癌。
3.3 红细胞增多症、肝功能检查异常、高胆红素血症需引起重视 红细胞增多症、肝功能检查异常不同任务天数组间存在统计学差异,高胆红素血症在不同任务天数组和不同年龄组间均存在统计学差异,且任务天数是肝功能检查异常的危险因素,年龄是高胆红素血症的危险因素。高原红细胞增多症(high altitude polycythemia,HAPC)是在高原低氧环境下,以红细胞过度增生为主要特征的临床综合征,也是常驻高原居民中发病率最高、危害性最大的慢性高原病[2]。HAPC在海拔3 000~4 700 m高原地区的发病率为2.4%~37.5%,发病率随着海拔升高而升高[17]。研究发现,高原缺氧环境下造成机体促红细胞生成素(EPO)过度分泌是诱发HAPC的根本始动因素,缺氧诱导因子(HIF-1) 参与了形成HAPC预适应时的缺氧耐受,也是适应过程的重要调解机制,HIF-1-EPO途径在HAPC的发生过程中起着极其重要的作用[18]。国内研究发现,HAPC患病率随着高原执行任务时间的增加而升高[19]。从平原地区进入高海拔地区,低压低氧环境刺激下心、脑、肺、肝等机体重要器官的功能发生异常改变[20-22],其中肝脏损伤主要表现为肝细胞合成ATP的能力下降、肝细胞水肿、Kupffer细胞释放大量炎性介质以及微循环障碍,生化指标上主要表现为ALT、AST水平升高[23],而异常的肝功能在长期低氧环境下可逐步恢复至正常或稳定在一定水平[24]。肝脏功能的异常往往与高胆红素血症息息相关,在本研究中高原任务天数、年龄分别是肝功能检查异常和高胆红素血症的危险因素,两种因素与两种疾病是否还有更进一步的关联是我们下步研究的方向。
3.4 甲状腺结节在疾病谱中排名靠前 甲状腺结节是常见的内分泌系统疾病,主要指各种原因导致的甲状腺单发或多发包块,2012年颁布的《甲状腺结节和分化型甲状腺癌诊治指南》指出,在一般人群中,甲状腺结节的高分辨率B超检出率为20%~76%,而在甲状腺结节中,甲状腺癌的患病率为5%~15%[25],具体发病机制尚未完全阐明,一般认为可能与碘摄入量、遗传、辐射、激素等因素有关[26-29]。本研究对高原脱适应人员疾病谱做了进一步的研究分析,综合结果来看,在高原脱适应人员疗养保障工作方面,应从饮食管理、科学训练、药物治疗等多方面加强内分泌营养及代谢系统疾病如高尿酸血症、高脂蛋白血症的诊疗,而对红细胞增多症、肝功能检查异常、高胆红素血症及其互相关联应展开深入研究,值得注意的是,甲状腺结节的检出率也较高,应引起医护人员足够重视。
