腕关节四位片术中透视联合桡骨远端掌侧“T”型万向锁定钛板内固定应用于桡骨远端骨折的疗效研究
2023-09-21张仲传朱勋兵袁伶俐韩俊柱徐文弟未洋洋
张仲传,朱勋兵,袁伶俐,韩俊柱,徐文弟,未洋洋
桡骨远端骨折是指距桡腕关节面3 cm以内的松质骨骨折,是临床骨折中较为常见的骨折类型,约占全身骨折1/6。常见于因跌倒后腕部着地的中老年病人及高能量创伤后的年轻病人。目前临床病例50%以上的桡骨远端骨折为粉碎性骨折并涉及关节面,严重影响腕关节活动,临床治疗原则是恢复关节面平整,解剖复位骨折断端,坚强有效固定,尽早行腕关节功能锻炼,尽可能恢复正常腕关节功能。如果治疗不及时及治疗方式不当,不仅短期会导致腕关节疼痛,长期更会导致腕关节僵硬、创伤性骨关节炎等并发症。对于老年人群的桡骨远端骨折,关节面平整,骨折移位不严重,手法复位石膏外固定保守治疗仍是主要的治疗方案。对有移位、粉碎性并累及关节面或潜在不稳定骨折,通常采用切开复位掌侧钢板螺钉内固定[1-2],随着骨折微创化、精准化治疗时代的到来,临床骨科医生越来越青睐掌侧万向锁定钛板,锁定孔可调式设计更好地满足于临床外科医生的需求[3]。掌侧“T”型万向锁定钛板远排螺钉需紧贴软骨下固定,但由于桡骨远端自身的骨性解剖特点,术中标准正侧位X线常显示螺钉进入关节或者穿透背侧骨皮质,造成假象,导致术中误判,再次返工调整螺钉的角度、长度或钢板位置,可能适得其反,造成钢板螺钉内固定不能达到最佳固定效果,后期内固定失效、骨折断端移位、桡骨高度丢失,因此,如何准确无误地判断术中螺钉是否进入关节面、有无突破背侧皮质引起伸肌腱激惹等相关问题值得我们进一步探讨。桡骨远端骨折切开复位钢板内固定术中螺钉的位置不确定性及相关并发症也时刻困扰临床医生,笔者采用了腕关节四位片术中透视联合桡骨远端掌侧“T”型万向锁定钛板内固定,术中监测螺钉的位置、长度,及时有效地发现术中问题,精准进行调整,取得满意的骨折复位的同时确保螺钉的植入安全有效。现作报道。
1 资料与方法
1.1 一般资料 2019年1月至2022年1月行切开复位锁定钢板内固定治疗病人42例,其中男20 例,女 22例;年龄29~76 岁。术前所有病人常规行X光及CT三维重建检查。按照AO骨折分型:B1型3例,B2 型5例,B3型 2 例,C1 型10例,C2型12例,C3型10例;受伤至手术时间3~10 d。本研究获得蚌埠医学院第二附属医院医学伦理委员会审核批准。
纳入标准:(1)桡骨远端闭合性骨折;(2)骨折累及关节面,台阶>2.0 mm;(3)根据三柱理论为双柱(桡侧柱+中柱)或三柱骨折;(4)对于手法复位后桡骨短缩>3.0 mm,关节面向背侧或掌侧倾斜>10°。排除标准:(1)需行背侧手术者,包括掌背侧联合入路;(2)陈旧性或病理性骨折;(3)高龄病人合并基础疾病无法耐受手术;(4)随访资料不完整、丢失。
1.2 手术方法 术前均予以患肢制动、抬高,消肿止痛对症处理。均采用臂丛神经阻滞或全身麻醉,病人取平卧位,患肢外展于可透视手术桌上。上臂近端上气囊止血带,压力30 kPa,时间60 min。术前30 min静脉滴注头孢类抗生素预防感染,切皮前输注氨甲环酸0.5 g减少切口出血。所有病人均选用Henry入路,皮肤切开后,在桡侧腕屈肌与桡动静脉间隙分离进入,注意保护桡侧桡动脉、尺侧正中神经及屈肌腱,自桡骨止点水平行“L”形切开旋前方肌以便于术后缝合,骨膜剥离子钝性分离以充分显露骨折端,清理骨折断端血肿及机化肉芽组织,助手通过手法牵引骨折端,同时折顶、撬拨复位骨折断端,直视下复位桡骨关节面,位置满意后两枚克氏针自桡骨茎突或背侧交叉临时固定骨折断端。根据桡骨断端骨缺损、关节面塌陷情况选择性植骨,于桡骨远端关节面远端2~3 cm水平,使用窄骨刀凿开大小10 mm×10 mm皮质骨,掀开皮质骨,撬拨复位后植入同种异体骨并向远端夯实紧密,支撑远端松质骨,防止关节面后期塌陷,再回植掌侧皮质骨骨块。选取长度合适的3孔或4孔万向掌侧双柱锁定加压钛板固定,钢板远近端予以2枚1.0 mm克氏针临时固定,行正位及侧位透视确认骨折断端复位情况,关节面是否平整,掌倾角、尺偏角恢复是否满意,掌侧锁定钢板高度及位置是否合适。确认无误后,首先固定远端两排万向锁定螺钉,固定桡骨茎突螺钉尽可能偏向桡侧,长度一般20~24 mm,确保有效固定桡骨茎突骨块,远排螺钉固定完全后,助手维持腕关节牵引及掌屈,防止桡骨高度、掌倾角丢失,退出钢板定位孔及骨折断端克氏针,再于骨折近端滑动孔中央位置拧入一枚长度1.8 cm或2.0 cm普通螺钉,通过普通螺钉拉力及解剖钢板自带掌倾角恢复桡骨远端正常掌倾角,再依次拧入近端锁定螺钉,取出普通螺钉。最后行腕关节四位片透视(标准正位及侧位切线位、腕掌屈切线位),判断螺钉有无突破背侧皮质、有无进入关节面、是否累及下尺桡关节,如发现问题并及时调整螺钉角度、长度,调整后再次行腕关节四位片透视。术毕,通过腕关节屈曲、背伸及旋转活动,判断关节内有无异响,关节活动有无受限,最后清点器械无误后,冲洗伤口,依次缝合切口,切口放置引流片一枚,术后24~48 h拔出,根据病人骨折粉碎程度、骨质条件决定是否需要石膏托固定。
1.3 术中腕关节四位片透视方法
1.3.1 正位及侧位 术中需要两次标准正侧位透视,第一次是复位桡骨远端骨折后,克氏针临时固定骨折端,掌侧锁定板初步放置后,克氏针或滑动孔一枚普通螺钉固定后行正侧位透视,初步判断骨折端复位情况、关节面是否平整、钢板高度及远近端有无偏差,第二次在所有螺钉固定确切后行标准正侧位透视,再次确认骨折端复位、钢板位置、螺钉长度(见图1)。

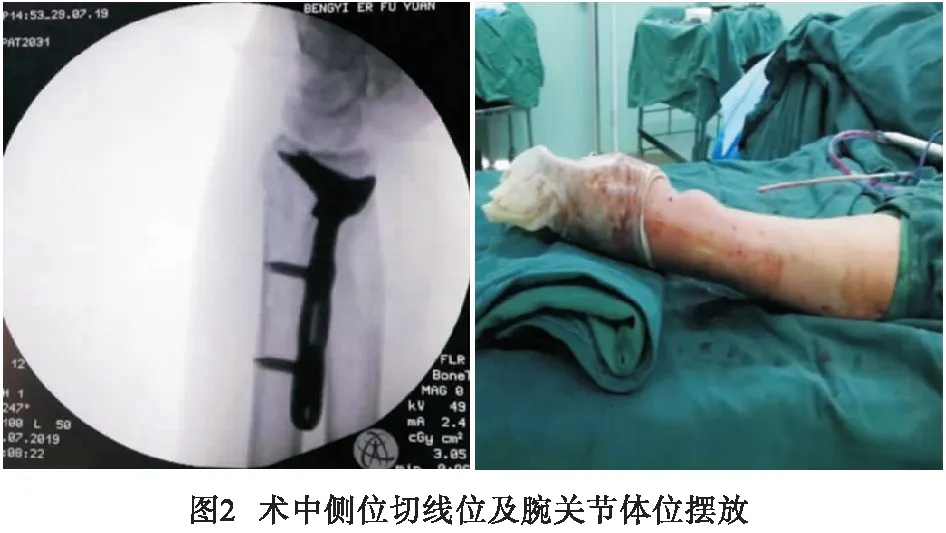
1.3.2 侧位切线位及腕掌屈切线位 拍摄侧位切线位时,腕关节置于侧位,拇指在上,并抬高25°左右透视,以中和尺偏角,可清晰看见桡骨远端关节面,若发现螺钉位置不佳行角度调整(见图2)。拍摄腕掌屈切线位时,使透视机或C型臂X线球管与水平面垂直,即与桡骨轴线形成约15°夹角(见图3)。可准确判断螺钉有无穿破桡骨远端背侧皮质,并根据情况调整螺钉长度。
1.4 观察指标和评价标准 所有病人术前完善标准腕关节正侧位及三维CT重建,测量桡骨高度、掌倾角、尺偏角,入院时均行Cooney腕关节功能评分评估腕关节功能,<65分为差,65~<80分为可,80~<90分为良,90~100分为优;腕关节功能优良率的计算公式:优良率=(优+良)/总例数×100%。术中每例病例分别行腕关节正侧位及四位片透视,分别记录有无螺钉穿破背侧皮质、螺钉是否进入关节腔,行问题螺钉检出率比较。术后常规行腕关节正位、 侧位X线片及腕关节三维CT重建检查,评估骨折复位情况(桡骨高度、掌倾角、尺偏角),精准观察钢板螺钉长度、角度。术后1、2、3、6、12个月复查腕关节X线片同时检查记录腕关节活动及功能恢复情况(见图4)。所有病人末次随访时同样采用Cooney腕关节功能评分评估腕关节功能。
1.5 统计学方法 采用t检验、χ2检验及秩和检验。
2 结果
本研究中所有病人手术时间45~90 min,平均(60.6±5.8) min,手术出血量20~100 mL,平均(45±6.4)mL,手术切口均临床一期愈合,无切口感染、钢板外露等并发症。42例病人均获得定期随访,随访时间6~14个月,末次随访时Cooney腕关节功能评分优良共38例,优良率90.48%,明显高于术前腕关节功能评分(P<0.01)(见表1)。治疗后病人的桡骨高度、掌倾角及尺偏角均明显大于治疗前(P<0.01)(见表2)。

表1 术前及末次随访时Cooney腕关节功能评分比较(n)
表2 术前术后骨折复位质量的比较
术中腕关节正侧位透视发现螺钉穿破背侧皮质6例(14.3%),四位片发现螺钉穿出背侧皮质15例(35.7%);正侧位透视发现螺钉进入关节间隙5例(11.9%),四位片发现螺钉进入关节间隙13例(30.9%),正侧位及四位片透视问题螺钉检出率比较差异有统计学意义(P<0.01)(见表3)。术中所有问题螺钉均予以及时调整,术后复查腕关节三维CT作为客观评价螺钉位置金标准,42例病例中1例病人桡侧柱一枚螺钉突破背侧皮质约2 mm,后期随访未出现背侧肌腱激惹症状。

表3 腕关节正侧位透视与四位片透视术中问题螺钉检出率比较[n;百分率(%)]


3 讨论
桡骨远端骨折是较为常见的上肢骨折,随着中国人口老龄化加剧,临床桡骨远端骨折病人逐年增加,伴随内固定材料的更新完善、病人对腕关节功能要求提高、术后快速康复的推行,桡骨远端骨折行手术切开复位内固定也越来越多,对于桡骨远端骨折手术治疗技术已较为成熟,但精益求精的外科操作仍是每位临床医生追求的目标[4-5]。桡骨远端解剖非矩形结构,存在掌倾角、尺偏角特殊的解剖结构,因而如何将钢板螺钉坚强有效的固定于骨折块上,同时如何避免螺钉进入关节面、穿破背侧皮质、进入下尺桡关节尤为值得我们关注。临床上桡骨远端关节面近侧2.5~3.0 cm定义为桡骨远端骨性结构范围,外侧有粗糙凸起的桡骨茎突,内侧有光滑凹陷的尺骨切迹,掌侧骨面较为光滑平坦,背侧因Lister结节而凸凹不平[6-7]。根据尺桡骨远端的生物力学特点,RIKLI等[8]将尺桡骨远端分为三柱:舟状窝和桡骨茎突构成了桡侧柱,承担约40%的轴向负荷,月状窝和桡骨半月切迹组成了中间柱,同样承担约40%的轴向负荷,尺侧柱由尺骨茎突、TFCC和腕尺侧韧带等组成,负担约20%的轴向负荷。桡骨掌侧面还有一重要解剖结构,也被称为桡骨远端掌侧理论上最突出的一条线,即是分水岭线[9]。分水岭线是桡骨远端骨折手术中放置掌侧锁定钢板的重要解剖标志,当掌侧钢板放置在分水岭线上或以远很可能会造成屈肌腱磨损或断裂并发症,若将钢板偏远端放置同时会增加螺钉进入关节腔的风险,造成继发的创伤性关节炎。随着人们对桡骨远端骨折认识的逐步深入,临床上推出了多种类型桡骨远端掌侧接骨板,掌侧“T”型万向锁定钛板目前广泛应用于临床,其远端为低切迹设计,大大降低了接骨板远端的厚度,使钢板即使放置于分水岭线上也能减少对屈肌腱的压力,降低屈肌腱并发症的发生率,同时能够达到对远端骨折块良好的支撑作用,保持了桡骨远端掌侧骨块的稳定性[10]。远端两排可调角度的锁定螺钉设计也是其另一大优势,在保证锁定钛板放置远端坚强固定同时,通过可调角度的锁定螺钉从而有效地避免螺钉进入桡腕关节,减少相关并发症的发生率。笔者报道42例病例,所有末次随访时Cooney腕关节功能评分优良共38例,优良率90.48%,明显高于术前腕关节功能评分,治疗后所有病人的桡骨高度、掌倾角及尺偏角均明显大于治疗前。掌侧“T”型万向锁定钢板设计巧妙,低切迹更符合桡骨远端骨性解剖,对周围组织干扰更小,螺钉更贴近软骨下骨,提供更好的生物力学强度,远排锁定钉孔具有15°可调式设计使得螺钉植入的方向更有选择性,增加了远端的角稳定性,因此其在临床应用更有优势。
桡骨远端掌侧“T”型万向锁定钛板优点突出,临床中得到广泛使用,正所谓“尺有所短,寸有所长”,正因为该解剖板远排螺钉较为偏远端,同时螺钉方向具有可调性,术中易发生螺钉角度过大,导致螺钉进入关节腔、下尺桡关节、穿破背侧皮质等问题。为有效减少以上并发症的发生,手术操作过程中需要一种简便有效的X线透视来监测螺钉位置,标准的正侧位因为桡骨远端特殊的解剖结构,往往无法精准判断,甚至会让临床医生误以为螺钉进入关节腔或者过长,诱使术中把合适的螺钉更改方向或者缩短其长度,不能达到最佳固定效果。本研究术中采用腕关节四位片来监测锁定钛板远排螺钉,精准判断螺钉角度、长度。腕关节四位片包括腕关节标准正侧位、侧位切线位及腕掌屈切线位。标准正侧位受桡骨掌倾角、尺偏角影响,术中往往难以准确判断螺钉真实位置,术后相关并发症的风险也会相应升高。术中为避免尺偏角影响,拍摄侧位切线位时将腕关节置于侧位并抬高25°左右透视,以中和尺偏角,在锁定钛板远端螺钉植入后透视,可清晰看见桡骨远端关节面,判断桡骨远端关节面复位情况的同时可以观察螺钉位置是否合适,若发现螺钉角度不佳行调整[11-12]。桡骨远端其掌侧相对光滑平坦,但背侧有Lister结节隆起,Lister结节为最高点,两侧高度相对较低,倘若Lister结节两侧螺钉较长穿破背侧皮质、未超出Lister结节高度时,在标准侧位及侧位切线位无法准确判断,虽然我们临床操作中会常规使用测深尺进行螺钉钉道深度测量,但是当桡骨远端背侧皮质严重粉碎伴移位时,测深尺往往也不能精准测量出所需螺钉的长度,DOLCE等[13]研究指出,对于桡骨远端骨折手术中即使使用测深尺测量钉道长度后,仍有9.4%的螺钉穿出桡骨远端背侧皮质的比例。螺钉过长可产生伸肌腱刺激、肌腱断裂等并发症,笔者术中拍摄腕掌屈切线位时,患肢屈肘75°并最大范围屈后处屈曲腕关节,使透视机或C型臂X线球管与水平面垂直,即与桡骨轴线形成约15°夹角,可准确判断螺钉有无穿破桡骨远端背侧皮质,并根据情况调整螺钉长度。
本研究发现术中四位片透视的问题螺钉(穿破背侧皮质、进入关节间隙)检出率明显高于普通的腕关节正侧位透视。术后复查腕关节三维CT作为客观评价螺钉位置金标准,42例病例中1例病人桡侧柱一枚螺钉突破背侧皮质约2 mm,后期随访未出现背侧肌腱激惹症状[14]。分析术中未检出的原因可能为背侧皮质碎裂移位,测量时钉道深度不精准,透视时背侧其他区域移位骨块相互遮挡,导致术中未及时发现。术中腕关节四位片在术中拍摄简便,将腕关节四位片术中透视联合桡骨远端掌侧“T”型万向锁定钛板内固定应用于桡骨远端骨折,在做到桡骨远端骨折解剖复位的同时又能及时有效的监测螺钉位置,避免螺钉进入关节腔、进入下尺桡关节、突破背侧皮质的发生,降低了相关并发症的发生率,尽可能恢复正常腕关节功能,真正做到坚强有效的内固定同时,取得令人满意的影像学结果。
综上,腕关节四位片术中透视联合桡骨远端掌侧“T”型万向锁定钛板内固定应用于桡骨远端骨折,可以最大限度发挥掌侧“T”型万向锁定钛板的优势,取得满意的骨折复位,同时又保障了桡骨远端锁定螺钉的置入更安全、有效,该透视方法具备较高的问题螺钉检出率,可及时发现螺钉位置不足,从而有效降低螺钉进入关节腔、进入下尺桡关节、突破背侧皮质等相关并发症的发生,临床病人可以实现快速康复锻炼,值得临床广泛推广应用。
