宫腔镜诊治女性不孕症的临床效果研究
2023-09-01赖海清于鹏汤燕华龙伟王彦龙厦门大学附属妇女儿童医院厦门市妇幼保健院福建厦门361000
赖海清 于鹏 汤燕华 龙伟 王彦龙 厦门大学附属妇女儿童医院(厦门市妇幼保健院) (福建 厦门 361000)
内容提要:目的:探讨应用宫腔镜诊治女性不孕症的效果。方法:回顾性分析2018 年6 月~2019 年6 月在本院妇科接受诊治的118 例不孕症患者资料,根据治疗方法分组,对照组使用非宫腔镜治疗,共58 例,观察组采用宫腔镜手术,共60 例。通过回顾性分析,比较2 组输卵管通畅率、术后并发症及妊娠率。结果:观察组输卵管通畅率为90.00%、对照组为75.86%,观察组输卵管通畅率高于对照组(P<0.05)。观察组术后并发症发生率8.33%,对照组为22.41%,观察组术后并发症发生率更低(P<0.05)。随访1 年,观察组妊娠率为53.33%,对照组妊娠率为34.48%,观察组术后1 年内妊娠率明显更高(P<0.05)。结论:对于不孕症患者使用宫腔镜治疗效果十分理想,提高输卵管通畅率,提升其术后1 年内妊娠率。
不孕症指婚后夫妻同居1 年,未采取避孕措施且性生活正常仍无法受孕的情况。根据相关调研报告显示,不孕症有可能在于女方、男方或男女双方,其中女方因素占60%,男方因素占30%,男女双方问题占10%[1]。研究表示[2],引起女方不孕的常见原因有子宫性不孕、输卵管性不孕等。宫腔镜是诊断宫腔内疾病的有效方法,具有较高的敏感度及特异度。临床认为宫腔镜手术治疗具有微创、直观及术后恢复快等优势。目前宫腔镜检查及手术应用广泛,尤其在不孕症或辅助生殖技术的诊治方面具有不可替代性作用。本研究从2018 年6 月~2019 年6 月于本院妇科接受诊治的不孕症患者中,选出118 例患者,60 例患者在宫腔镜的辅助下开展子宫内膜息肉电切、宫腔粘连分解、纵隔切除等手术,58 例患者采用非宫腔镜治疗,回顾性分析2 种治疗方法对患者的输卵管通畅率、术后并发症及妊娠率的影响,现报告如下。
1.资料与方法
1.1 临床资料
回顾性分析2018 年6 月~2019 年6 月在本院妇科接受诊治的118 例不孕症患者资料。根据治疗方法分组,对照组使用非宫腔镜治疗,共58 例,观察组采用宫腔镜手术,共60 例。对照组年龄24~35 岁,平均(30.72±3.18)岁;病程1~5 年,平均(3.29±0.15)年;观察组年龄23~36 岁,平均(31.02±3.14)岁;病程1~6 年,平均(3.37±0.14)年。2 组患者年龄、病程相差较小(P>0.05)。本研究经过本院医学伦理委员会批准,采用病历借阅为主,电话随访为辅的回顾性收集资料,患者及家属提前了解情况且签订知情同意书。
纳入标准:①了解患者婚育史、病史,分析其白带和血液的常规检查结果,确诊不孕症;②临床资料完整且配合度高。
排除标准:①先天性生理功能缺陷;②子宫病变(子宫肌瘤、子宫腺肌瘤、单角子宫、残角子宫)、输卵管病变(梗阻、有手术史等)、卵巢病变(排卵障碍、有手术史、有肿瘤等);③急性盆腔炎、阴道炎;④合并高血压、糖尿病等基础性疾病难以控制者;⑤男方导致不孕。
1.2 方法
本研究均由同一团队医护人员为患者开展诊治。60 例患者接受宫腔镜检查,术前为患者开展心电图、血尿等检查,经期后1 周内接受检查,检查前做宫颈软化及消毒准备,术中患者采取截石位,给予腰硬联合麻醉或者全身麻醉,开始为患者检查。将宫腔镜缓慢地置入宫腔内,放入过程中需缓慢进行,确保宫颈口扩大至一定程度。随后宫腔使用膨宫剂将之充盈,开始进行宫腔镜治疗,对着子宫壁底部、前、后、左右侧进行检查,然后检查患者输卵管开口与子宫角。检查结束后将宫腔镜缓慢退出,若子宫腔和子宫颈管出现病变,切除病变部位并进行病理切片检查,根据检查结果为患者提供对应治疗。例如宫腔镜分离粘连术治疗、宫腔镜下子宫内膜息肉切除术或宫腔镜纵隔切除术。手术操作如下:
宫腔镜下子宫内膜息肉切除术治疗:使用豪洛捷公司生产的宫腔镜组织切除系统,是冷刀、非能量器械,具有保护周围内膜等优点。术前用碘伏清洗阴道,使用米索前列醇片0.4mg 塞肛,扩张和软化宫颈。术前根据常规给予消毒,完成宫颈软化和扩张后,给予腰硬联合麻醉,置入宫腔镜检查宫腔情况,找到子宫内膜息肉后,使用宫腔镜组织切除系统沿根部切除息肉。术中同时行输卵管插管通液术,确保输卵管通畅。术后常规预防感染治疗,术后口服短效避孕药或者月经后半周期口服地屈孕酮片治疗。3 个月后彩超复查若无息肉,说明达到手术效果。有子宫内膜息肉的对照组患者,自行拒绝宫腔镜手术,采用普通刮宫及预防感染治疗,术后口服短效避孕药或者月经后半周期口服地屈孕酮片治疗,3个月后复查彩超无息肉,说明达到治疗效果。
宫腔镜下宫腔粘连分离术治疗:术前做好宫颈软化处理。月经干净后3~7d 为患者开展手术治疗,给予腰硬联合麻醉,生理盐水作为膨宫剂,B 超监视下观察宫腔形态。使用宫腔镜电切单极或剪刀分离宫腔粘连,根据术中情况给予宫腔放置宫内节育器或使用宫腔支撑球囊引流管等处理。术中同时行输卵管插管通液术,确保输卵管通畅。术后常规预防感染治疗及雌孕激素治疗,1~3 个月后通知患者接受复查,了解宫腔恢复情况,并将宫内节育器或宫腔支撑球囊取出,若无宫腔粘连且月经量恢复正常,说明达到手术效果。有宫腔粘连的对照组患者,自行拒绝宫腔镜手术,采用口服雌孕激素序贯治疗,恢复正常月经量,说明达到治疗效果。
宫腔镜纵隔切除术治疗:气管插管给予全麻,膀胱截石位,腹腔镜下了解患者子宫形态、双侧输卵管等情况,观察到盆腔粘连时,展开盆腔粘连分离术。宫腔镜下完成宫腔镜操作,将宫颈口扩大至9.5 号扩宫棒,慢慢地将宫腔镜放入,将光源打开,将膨宫剂放入,膨宫压力控制在13~15kPa 范围内,等到宫腔完全充盈后,检查宫颈管、宫腔或双侧输卵管开口,纵隔的长度、膈尖位置等;使用针状电极切开纵隔至底部,多出的纵隔使用环形电极切除,直至宫底部,腹腔镜放在合适位置适当调整光源亮度,利于操作者透过子宫肌壁观察其透亮度,若透光度比周围明显,说明该处宫壁很薄或有穿孔的可能性,尽量避开该部位。完成纵隔切除后,宫腔镜缓慢地退出宫颈内口,观察患者宫腔,是否存在活动性出血,若观察有出血,经双极电凝止血;完成宫腔操作后,根据术中情况给予宫腔放置宫内节育器或使用宫腔支撑球囊引流管等处理。术中同时行输卵管插管通液术,确保输卵管通畅。术后常规预防感染治疗及雌孕激素治疗,3 个月后通知患者接受复查,了解宫腔恢复情况,并将宫内节育器或宫腔支撑球囊取出。若无宫腔粘连或纵隔残留,说明达到手术效果。有子宫纵隔的对照组患者,自行拒绝宫腔镜手术,监测有排卵,尝试自然怀孕。
58 例对照组患者均行普通通液术治疗,确保输卵管通畅。患者3 个月后均行普通通液术治疗:根据常规为患者开展阴道分泌物检查,排除阴道炎。取膀胱截石位,对手术部位进行常规消毒、铺巾,经子宫探针进一步确定子宫的深度、曲度及大小。将适当的子宫通液导管根据探针方向置入子宫内部,完成患者通液治疗。在B 超全程监视下开展输卵管通液术,宫腔内形成无回声区并向双侧输卵管方向移动,后穹隆有液性暗区表示通畅。实施常规抗炎治疗,告知患者术后1 个月禁止盆浴。
1.3 观察指标与判定标准
①观察2 组手术治疗效果,疗效标准如下:术后3 个月再次行普通的输卵管通液术。通畅:输卵管推注顺利,无阻力或反流发生;部分通畅:输卵管推注感受轻微阻力,有少量液体溢出;堵塞:未达到上述两个标准;②观察2 组术后并发症发生率:包括下腹胀痛、感染、阴道不规则出血等;③随访1 年,统计2 组术后1 年内妊娠率。
1.4 统计学分析
2.结果
2.1 比较两组输卵管通畅情况
观察组输卵管通畅率为90.00%、对照组输卵管通畅率为75.86%,观察组输卵管通畅率更高(P<0.05),见表1。
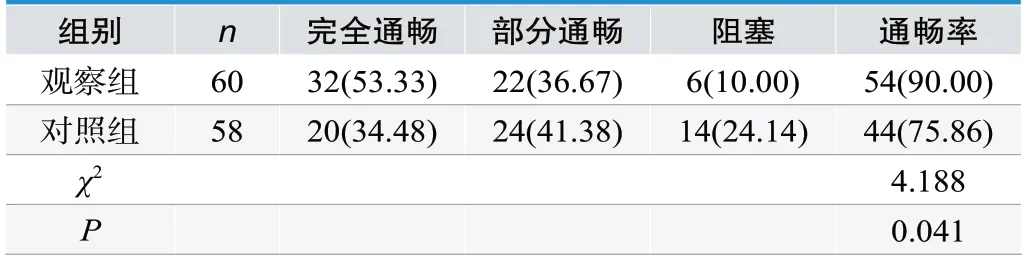
表1.比较两组输卵管通畅率[n(%)]
2.2 比较两组术后并发症发生率
观察组术后并发症发生率为8.33%,对照组为22.41%,观察组术后并发症发生率更低(P<0.05),见表2。

表2.比较两组术后并发症发生率[n(%)]
2.3 比较两组术后1 年内妊娠率
随访1 年,观察组妊娠率为53.33%(32/60);对照组的妊娠率为34.48%(20/58),组间比较观察组术后1 年内妊娠率较对照组高(χ2=4.252,P=0.039)。
3.讨论
随着医疗技术的发展,宫腔镜检查在临床中应用广泛,尤其是在妇科疾病的治疗中。女性子宫性疾病诊断需借助B超等方法,无直观性检查,医生难以掌握患者宫腔全部情况。宫腔镜是一项能够对子宫腔内镜展开全面、直观的检查方法,及时发现不孕症或反复性流产患者子宫内因素,有效避免临床误诊或漏诊。
子宫内膜息肉是妇科常见病,人群患病率约为7.65%~23.45%,疾病可发生于青春期后各个年龄阶段,随着年龄增长,子宫内息肉发病率呈现增长趋势。有关报道显示35 岁左右育龄期女性,子宫内膜息肉患病率可达23%;绝经期女性患病率高达30%[3]。相关报道显示[4],原发不孕患者概率比继发性不孕概率更高。子宫内膜息肉患病率与不孕年限相关,不孕年限超过5 年者,子宫内膜息肉发生率高于2~5 年的患者,可见不孕时间越长,患者子宫内膜息肉发病率越高。治疗子宫内膜息肉的方法很多,以往使用息肉钳或刮勺,难以定位,易破坏息肉,影响病理结果,误诊或漏诊率较高,且术后复发率相对较高。随着宫腔镜的使用,极大提升了子宫内膜息肉的检出率和治疗效率。宫腔镜定位后实施宫腔镜子宫内膜息肉切除术,切除的越彻底,复发率也越低。这对于生育有需求的妇女意义重大,尤其使用冷刀切除,为患者治疗疾病的同时尽可能为保留内膜基底层,减少手术损伤内膜,减少术后并发症发生率。术后积极给予孕激素治疗或口服短效避孕药,减少子宫内膜息肉复发。
任何破坏宫腔内部环境的因素均有可能会诱发宫腔粘连,宫腔粘连不仅会引起子宫腔形态变化,其病理生理的改变是因子宫内膜缺失、纤维化。以往临床采取超声、输卵管造影术等检测方法,但对于小的粘连、特殊部位的粘连易漏诊。宫腔镜的使用不仅能够直观的观察整个宫腔环境,还能对粘连情况做分级,这对于术后治疗具有良好的指导意义。宫腔镜下宫腔粘连分离术使用环状电极、针状电极或电刀,宫腔电切镜能够快速分离粘连组织,减少出血。若膜样粘连较轻,宫腔镜下膨宫的同时能够对宫腔内粘连带做分离,且宫腔镜体碰触也能够将部分粘连分离[5]。手术分离粘连期间尽量增加剪刀的应用,可减少电和热对正常子宫内膜的损伤。还有研究表示[6],宫腔粘连治疗后实施综合管理,术前对病情做全面评估,为患者提供刺激内膜再生药物,并提醒患者定期接受宫腔镜检查,利于对新的粘连做早期分离,提升患者术后妊娠率。研究表示[7],宫腔镜下宫腔粘连分离术后接受宫腔镜检查很重要,特别是粘连较为严重的患者,手术创面大,没有分离足够的内膜覆盖,术后再次粘连的概率较高,该阶段易发生膜性粘连,实施钝性解决问题,术后通常要求患者1 个月接受1 次宫腔镜复查。宫腔镜对子宫纵隔展开电切治疗,定位更为准确,经透光度能够避免子宫穿孔,经透光时间把握电切深度与范围,减少创伤,预防切除范围过大,诱发出血。本研究随访记录两组术后1 年妊娠率,观察组妊娠率为53.33%;对照组的妊娠率为34.48%,组间比较观察组术后1年内妊娠率较对照组高(P<0.05),且观察组输卵管通畅率高于对照组(P<0.05)。可见宫腔镜治疗妇产科不孕症,效果明显,有利于提升患者输卵管通畅率及妊娠率。同时宫腔镜的应用在降低不孕症患者术后并发症、提升疗效方面效果颇佳。
综上所述,为不孕症患者提供宫腔镜诊治,能够准确诊断疾病,选择适宜的手术方法,保证患者得到有效治疗,提升其妊娠率。
