基于医护患共同决策模式的护理对老年髋部骨折患者术后的影响探析
2023-08-12彭小英江景珠祝晓珍方晶晶
彭小英 江景珠 祝晓珍 方晶晶
(福建省老年医院骨科,福建 福州 350001)
髋部骨折是老年患者常见疾病,多为外伤导致,合并症比较多,麻醉难度大,围手术期管理复杂,术后并发症、病死率比较高,女性、身高体质量指数越低、有髋部骨折史以及合并心血管疾病、卒中、糖尿病均会增加该病发生概率[1-3]。局部疼痛、肿胀、压痛、功能障碍、皮下淤血斑、不能站立或行走是髋部骨折患者常见症状,患者需长期卧床休息,但是长期卧床势必会增加压疮、泌尿系统感染、肺部感染发生概率[4-6]。本院于2021年6月至2023年3月收治的90例老年髋部骨折患者中,观察基于医护患共同决策模式的护理对老年髋部骨折患者术后的影响。报道如下。
1 资料与方法
1.1 一般资料 本院于2021年6月至2023年3月收治的老年髋部骨折患者90例,随机分为观察组(45例,医护患共同决策护理模式)和对照组(45例,骨科基础护理)。两组一般资料见表1。

表1 患者一般资料
纳入标准:经影像学诊断为髋部骨折者;神志清晰且生命体征稳定者;年龄≥60岁;自愿签署知情同意书。
排除标准:合并其他部位骨折者;恶性肿瘤者;阿尔兹海默症者;脏器功能严重不全者;精神疾病者;手术禁忌证者;预计存活时间不足1年者。
1.2 方法 对照组老年髋部骨折患者采用骨科基础护理,观察组老年髋部骨折患者采用医护患共同决策护理模式。
骨科基础护理内容包括健康宣教、心理干预、饮食干预、出院指导。
医护患共同决策护理模式内容如下。
第一,成立医护患共同决策小组:由主治医师、护师、营养师、心理师组成护理小组,护士长负责协调医师、营养师、心理师与护理人员之间的沟通,协调对患者开展医护患共同决策护理。
第二,共享患者资料信息:通过共享平台公布患者恢复状态以及护理治疗进度,同时发布健康宣教、肢体功能训练、营养恢复方案相关视频,由医师、护理人员共同对患者进行教学,若患者出现问题则由主治医师、护师、营养师、心理师共同决策后对患者进行针对性处理,确保各项护理决策能够兼顾患者各方面问题。
第三,共同查房:主治医师、护师、营养师、心理师共同查房,根据患者病情提出相关意见,做好患者预后恢复和并发症防治工作,改善患者预后恢复效果,加快患者恢复速度。
第四,个性化护理:根据患者恢复进度对患者给予针对性指导,根据患者恢复速度进行适当调整,患者肢体恢复训练应该遵循循序渐进原则,不可操之过急,具体肢体训练内容需要根据患者反馈情况进行及时调整。
第五,共同随访:定期上门随访,通过不同问卷对患者髋关节恢复情况进行测试。
1.3 观察指标 对比两组老年髋部骨折患者的临床恢复指标、护理满意度、疼痛评分、跌倒风险评分、认知功能评分、运动功能评分、髋关节功能评分、并发症情况。①临床恢复指标包括骨折愈合时间、住院时间、正常行走时间[7]。②老年髋部骨折患者总体满意为非常满意和满意之和[8]。③疼痛评分、跌倒风险评分采用视觉模拟量表、Morse量表评价,满分分别为10分、125分[9-10]。④认知功能评分、运动功能评分均采用功能独立性评定量表(functional independence measure,FIM)量表评价,满分分别为35分、91分[11-12]。⑤髋关节功能评分采用Harris量表进行评价,满分均为100分[13-14]。⑥并发症情况包括伤口感染、肺部感染、血栓。
1.4 统计学方法 对本文计数、计量资料均采用SPSS 23.0软件处理数据,并且用P<0.05表示差异显著。计数资料采用χ2检验、计量资料采用t检验。计数资料采用百分比(%)表示,计量资料采用()表示。
2 结果
2.1 患者一般资料 两组一般资料对比差异无统计学意义(P>0.05)。见表1。
2.2 两组老年髋部骨折患者临床恢复指标对比 医护患共同决策护理模式下患者骨折愈合时间、住院时间、正常行走时间低于骨科基础护理患者,对比结果差异显著(P<0.05)。见表2。
表2 两组老年髋部骨折患者临床恢复指标对比()
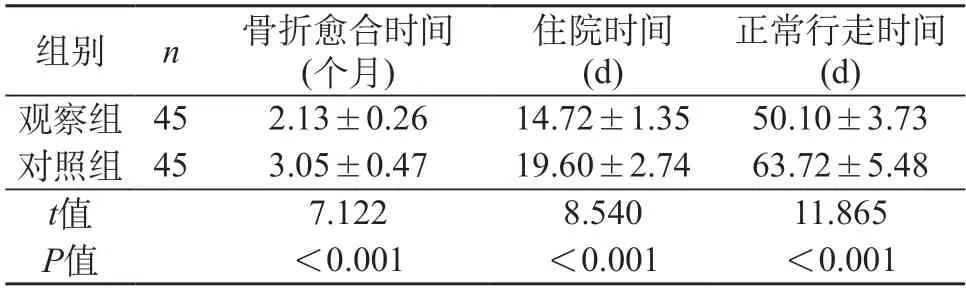
表2 两组老年髋部骨折患者临床恢复指标对比()
2.3 两组老年髋部骨折患者护理满意度对比 医护患共同决策护理模式下患者总体满意高于骨科基础护理患者,对比结果差异显著(P<0.05)。见表3。

表3 两组老年髋部骨折患者护理满意度对比[n(%)]
2.4 两组老年髋部骨折患者疼痛评分、跌倒风险评分对比 两组骨折患者术前疼痛评分、跌倒风险评分对比无差异(P>0.05)。医护患共同决策护理模式下患者疼痛视觉模拟量表、Morse量表评分低于骨科基础护理患者,对比结果差异显著(P<0.05)。见表4。
表4 两组老年髋部骨折患者疼痛评分、跌倒风险评分对比(分,)

表4 两组老年髋部骨折患者疼痛评分、跌倒风险评分对比(分,)
2.5 两组老年髋部骨折患者认知功能评分、运动功能评分对比 两组骨折患者术前认知功能评分、运动功能评分对比无差异(P>0.05)。医护患共同决策护理模式下患者FIM认知量表、FIM运动量表评分高于骨科基础护理患者,对比结果差异显著(P<0.05)。见表5。
表5 两组老年髋部骨折患者认知功能评分、运动功能评分对比(分,)
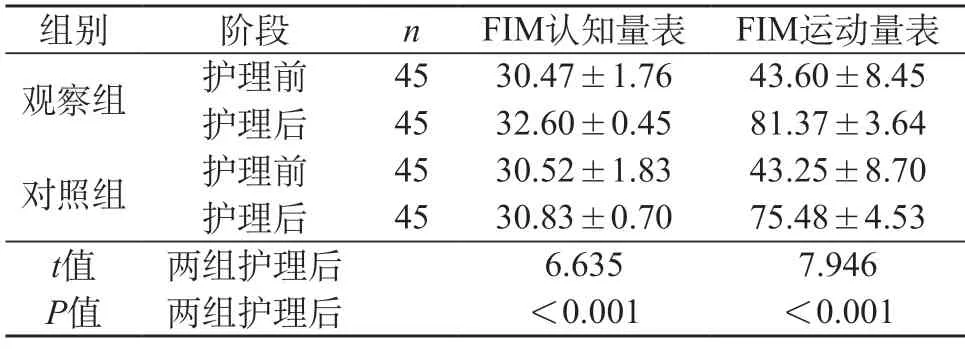
表5 两组老年髋部骨折患者认知功能评分、运动功能评分对比(分,)
2.6 两组老年髋部骨折患者髋关节功能评分对比 两组骨折患者术前髋关节功能评分对比无差异(P>0.05)。医护患共同决策护理模式下患者Harris量表评分高于骨科基础护理患者,对比结果差异显著(P<0.05)。见表6。
表6 两组老年髋部骨折患者髋关节功能评分对比(分,)

表6 两组老年髋部骨折患者髋关节功能评分对比(分,)
2.7 两组老年髋部骨折患者并发症情况对比 医护患共同决策护理模式下患者伤口感染、肺部感染、血栓总体并发症低于骨科基础护理患者,对比结果差异显著(P<0.05)。见表7。

表7 两组老年髋部骨折患者并发症情况对比[n(%)]
3 讨论
髋部骨折可以通过外伤病史、临床表现、体格检查、影像学检查等方法诊断。常规影像学检查采用X线、CT诊断即可,若患者X线、CT诊断效果较差则可以采用MRI诊断方法提高诊断准确性,若患者存在MRI诊断禁忌证则应该以X线、CT诊断为主[15]。髋部骨折患者确诊后应该采用手术治疗,术前通过营养干预为手术创造条件,根据患者病情对骨折部位进行预处理,手术前24 h对患者进行牵引治疗,同时采用相关设备设施预防相关并发症,牵引复位困难则应该采用手术复位,术后对患者给予吸氧治疗和并发症预防护理,降低患者肺部感染、血栓、压疮概率。本文对老年髋部骨折患者采用基于医护患共同决策模式的护理,与骨科基础护理相比较能够将医师、护士、患者联合起来,共同开展护理相关决策,对患者来说效果更好,且满意度更高。可见本文研究具有积极意义。但是,本文未探究患者合并症情况与术后恢复效果之间的关系,存在局限性。
本文试验结果表明:医护患共同决策护理模式下患者骨折愈合时间、住院时间、正常行走时间分别为(2.13±0.26)个月、(14.72±1.35)d、(50.10±3.73)d,可见医护患共同决策护理模式对改善临床恢复指标具有积极意义。医护患共同决策护理模式下患者总体满意为95.56%,可见医护患共同决策护理模式满意度更高。医护患共同决策护理模式下患者疼痛视觉模拟量表、Morse量表评分分别为(1.15±0.17)分、(52.36±3.47)分,可见医护患共同决策护理模式对改善患者疼痛情况、降低跌倒风险具有积极意义。医护患共同决策护理模式下患者FIM认知量表、FIM运动量表评分分别为(32.60±0.45)分、(81.37±3.64)分,可见医护患共同决策护理模式对提高患者认知和运动功能具有积极意义。医护患共同决策护理模式下患者Harris量表评分分别为(89.16±2.48)分,可见医护患共同决策护理模式对改善患者髋关节功能具有积极意义。医护患共同决策护理模式下患者伤口感染、肺部感染、血栓总体并发症为2.22%,可见医护患共同决策护理模式对预防并发症具有积极意义,因此医护患共同决策护理模式的安全性更高。
综上所述,基于医护患共同决策模式的护理对老年髋部骨折患者术后恢复效果具有积极影响,因此基于医护患共同决策模式更具推广价值。
