妇科围手术期抗菌药物强化管理的效果
2023-08-12黄哲人徐晓黎
黄哲人 徐晓黎 张 妍
(1 苏州大学附属第三医院妇产科,江苏 常州 213000;2 苏州大学附属第三医院医务处,江苏 常州 213000)
抗菌药物的合理使用在外科手术中尤为重要,因其可以降低患者感染的发生率和病毒变异所产生的干扰,是提高外科手术疗效、减少药物不良反应的关键[1-2]。在我国,抗菌药物管理采取“两架马车”式政策,即行政管理与医疗技术管理并驾齐驱,通过法规、政策、干预方案等对医疗机构有所干预,搭建规制政策框架,管理、指导和监督医疗机构加强自身的抗菌药物规范化使用行为。我院实行抗菌药物合理应用强化管理,并引入抗菌药物使用强度(AUD)这一概念[3],其以平均每日每百张床位消耗抗菌药物的DDD数表示,AUD=(DDDs/用药总人时间)×100[4-5],是目前监测抗菌药物使用情况的最重要指标之一。妇科疾病涉及阴道、宫颈,常伴有大量的细菌和真菌,因此妇科手术易并发生殖系统感染性疾病、腹腔内感染等,这是制约妇科手术治疗成功的一个因素,其发生率较高,且一旦并发细菌感染,必然对患者的预后造成不良影响,增加患者医疗负担,更甚者会导致菌群失调、二次感染等。因此,妇科围手术期抗菌药物强化管理至关重要。本研究选取经腹或腹腔镜各类全子宫切除术,包括含子宫切除的各类妇科恶性肿瘤手术患者200例,实行抗菌药物合理应用强化管理,旨在推进抗菌药物应用的合理化。
1 资料与方法
1.1 一般资料 基于2021年1月至2022年12月妇科病房全部出院患者相关数据分析,选取经腹或腹腔镜各类全子宫切除术,包括含子宫切除的各类妇科恶性肿瘤手术患者200例。将患者分为对照组与试验组。对照组(2021年1~12月,n=100)未采用抗菌药物强化管理,患者因妇科恶性肿瘤于我院住院手术行全子宫切除术,平均年龄(56.33±10.58)岁,开腹手术69例,腹腔镜手术31例,均为Ⅱ类切口。试验组(2022年1~12月,n=100)采用抗菌药物强化管理,患者因妇科恶性肿瘤于我院住院手术行全子宫切除术患者100例,平均年龄(57.12±9.46)岁,开腹手术65例,腹腔镜手术25例,均为Ⅱ类切口。纳入标准:妇科恶性肿瘤手术切除全子宫患者;术前无全身性感染性疾病;非孕期、哺乳期对象;有完整的抗菌药物使用记录以及手术记录。排除标准:临床资料欠完整者;合并肺病、血液疾病、免疫疾病、内分泌系统疾病者;有精神、心理障碍患者;存近期重大手术史;有药物、乙醇滥用者。
1.2 方法 对照组未采用抗菌药物强化管理。试验组采用抗菌药物强化管,即通过行政干预、宣传、技术相结合,建立专科的标准化可分析的数据结构形式呈现效果评价分析。参考《围手术期预防应用抗菌药物指南》《抗菌药物临床应用指导原则》,回顾性分析入组患者围手术期抗菌药物使用指标,评价抗菌药物使用情况,并记录结果。
1.3 观察指标 比较两年妇科病房AUD,并对比两组患者围手术期使用抗菌药物准确率、术后最高体温、住院时间、住院费用等指标。根据妇科预防性应用抗菌药物的原则确定抗菌药物的评价标准。抗菌药物选择:预防性抗菌药物通常为一代、二代头孢菌素,涉及阴道手术可加用甲硝唑,在妇科围手术期,患者发生手术部位感染时才用头孢曲松(第三代头孢菌素)。上述情况适合于妇科Ⅱ类切口。
1.4 统计学方法 采用SPSS26.0统计学软件处理数据。计数资料采用[n(%)]表示,组间比较行χ2检验;计量资料采用()表示,组间比较行t检验;P<0.05表示差异有统计学意义。
2 结果
2.1 试验组与对照组住院时间比较 两组患者在年龄、手术时间等临床资料、腹腔镜手术比例方面比较差异无统计学意义(P>0.05)。见表1。试验组住院时间(11.50±3.84)d,较对照组(13.58±4.02)d明显缩短(P<0.05)。两组患者在术后最高体温、停止抗生素治疗时间差异无统计学意义(P>0.05)。见表2。
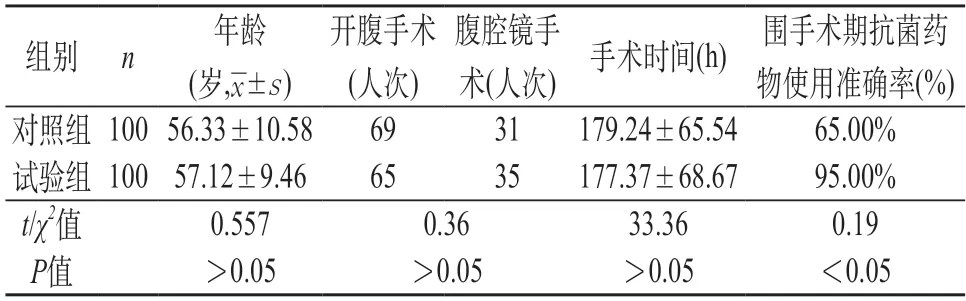
表1 两组患者年龄、围手术期使用抗生素准确率比较
表2 两组患者临床手术情况及住院情况比较()

表2 两组患者临床手术情况及住院情况比较()
2.2 试验组与对照组围手术期用药合理性比较 在采用抗菌药物强化管理后,试验组围手术期抗菌药物采用准确率(95.00%)明显高于对照组(65.00%),差异有统计学意义(P<0.05)。见表1。对照组的不合理用药原因主要是给药时机不当19例、药物选择不当15例、给药间隔不正确1例,试验组主要为给药时机不当4例、药物选择不当1例。
2.3 试验组与对照组患者住院总费用比较 试验组住院总费用(32 154.82±7 076.22)元,对照组住院总费用(34 678.58±9 773.80)元。见表2。试验组平均住院费用明显少于对照组,差异有统计学意义(P<0.05)。
2.4 科室年度DDD累计值及AUD比较 2021年度妇科病房DDDs为13338.8,AUD为64.85,2022年度妇科病房DDDs为12564.28,AUD为52.69,2022年AUD较2021年度明显下降。见表3。
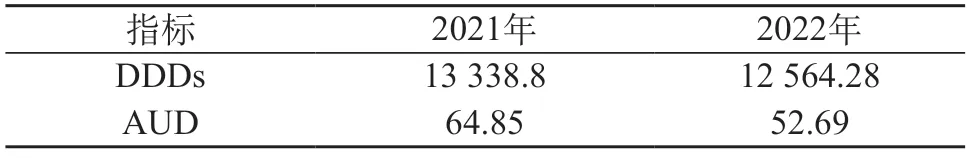
表3 科室年度DDD值比较
3 讨论
在防治妇科病原菌感染方面,常单独或与联合使用抗菌药物。合理的抗菌药物使用对临床治疗和预防感染起到积极作用,反之,不合理的抗菌药物使用不仅会增加细菌的耐药性,加重原发病,延长住院时间,造成医疗资源巨大浪费[6]。Jim O'Neil在2014年发布的细菌耐药报告Antimicrobial resistance: Tackling a crisis for the health and wealth of nations中指出,现阶段全球每年死于耐药菌所致的感染约有70万人,如果无有效的应对措施,到2050年,将有1 000万人死于耐药菌感染。全球GDP将减少2.0%~3.5%,经济损失达到100万亿美元[7]。有研究显示,目前我国因感染而死亡的病例中,近85%是耐药菌株所致[8-9]。随着抗菌药物耐药性的不断发展以及新型药物研发的速度减缓,自20世纪90年代,多个国家纷纷在医疗卫生机构实施抗菌药物管理计划(antimicrobial stewardship programs,ASPs)[10]和感染控制项目(infection control programs,ICPs)[11],在优化治疗方式、结果和成本的同时监测药物的使用情况,目的在于规范抗菌药物的使用、减少药物不良反应、降低细菌耐药性、改善临床治疗效果、降低医疗资源浪费。成功的ASPs主要涵盖教育/指南、处方审核、信息反馈和药物循环利用等,是多环节的高效组合。
抗菌药物的合理运用是指安全、有效、经济的药物使用。有研究显示,围手术期合理使用抗菌药物,可预防、降低感染性疾病的发生。但围手术期使用抗生素常存在不合理用药现象,譬如用药疗程过长、药物选择错误、无指征联合用药等。通常情况下,妇科围手术期抗生素用药原则如下[12]。①给药时间:术前0.5 h。②给药剂量:覆盖整个手术过程以及术后4 h。③预防性使用抗菌药物疗程:24~48 h。④对手术时间过长、术中出血过多等情况,应适当追加剂量或延长使用时间,必要时应选用治疗药物。妇科术后感染的抗菌药物治疗用药原则如下。①抗菌药物治疗指征明确:明确感染症状和体征,微生物培养阳性。②尽快明确病原菌,在病因尚未明确的情况下给予广谱抗菌药物治疗。③根据疾病发展、抗菌药物特点给予广谱抗菌药物。④一般感染病程在体温恢复和症状消失后72 h内。⑤联合使用抗菌药物时,应选择敏感菌不同或药理特性不同的两种药物。通过本研究发现,对照组中发现给药时机不当19例、药物选择不当15例、给药间隔不正确1例,在采用抗菌药物强化管理之后,试验组主要为给药时机不当4例、药物选择不当1例。可见,采用抗菌药物强化管理之后,临床用药时机、药物选择、给药间隔等主要问题得到了明显改进,对于仍存在的不合理现象,应加强监督,进一步提高患者抗菌药物的使用规范性。
使用强度数值(AUD)是监测抗菌药物临床应用情况的重要指标,可反应不同群体间抗菌药物使用情况。《抗菌药物临床应用指导原则2015年版》[14]提示综合医院住院患者抗菌药物使用率不超过60%。我院为三级甲等综合性医院,参照综合医院要求执行。本研究结果显示,在采用了抗菌药物强化管理后,2022年年度妇科病房抗生素使用强度为52.69,符合国家标准,且较2021年明显下降,说明妇科抗菌药物使用情况大为好转。试验组围手术期抗菌药物使用准确率高于对照组,并且试验组住院时间、住院总费用均少于对照组,提示抗菌药物强化管理可有效提高抗菌药物合理利用率,其行政干预效果显著,并在一定程度上节省了大量的医疗资源,具有较高的经济学意义。
本研究分析,抗菌药物强化管理主要通过以下3个方面提高了围手术期抗菌药物合理使用率:①通过定期开展抗菌药物知识技能培训,医师加深了对围手术期使用抗菌药物的认识,加强对抗菌药物作用机制的理解,从源头上尽量避免不合理用药。②通过强有力的行政监测,加强抗菌药物分级管理,从而规范医师用药行为,确不同级别医师的使用权限,确保行政干预的可持续性。③完善个体化合理用药方案,确保临床用药有据可依,力争供给面和需求面相平衡。
总之,采用的合理用药干预措施具有有效性和可行性,从临床的需求出发,寻找出存在的问题,结合行政干预和技术干预,减少了医院单病种的治疗费用,缩短患者住院时间及总费用,提升临床抗菌药物使用的合理率,具有节约卫生资源等深远的社会意义。然而,抗菌药物的规范化使用是一项需要长期坚持的工作,如何巩固现有成果,督促已存在问题的改进,建立抗菌药物临床应用的长效管理机制,是本单位下一研究重点。
